Еклампсия - опасна ли е бременността? Как да запазим здравето на майката и бебето?
Еклампсията е най-тежкият стадий на късна токсикоза (гестоза). За разлика от ранната токсикоза, синдромът на еклампсия е изпълнен с голяма опасност не само за здравето на плода и бъдещата майка, но и за живота на двамата.
Патологията е спонтанна, внезапна, развива се много бързо, така че е много трудно да се предвидят нейните последствия. Появата на еклампсия се предшества от появата на оток, наличието на протеин в урината и повишаване на кръвното налягане.
Състоянието не принадлежи към независими заболявания и се проявява само в периода на раждане на дете, по време на раждане, в следродилния период. Обикновено се свързва с тежки нарушения в системата бременност - плацента - плод и представлява комбинация от тежки лезии на ЦНС, които в най-тежките случаи се проявяват с развитие на гърчове и кома.
В повече от 90% от случаите еклампсия настъпва след 28-та седмица от бременността, много рядко (не повече от 1%) преди 20-та седмица. Диагнозата не е трудна, така че съвременната медицина рядко отбелязва тежки усложнения след атака.
причини
Невъзможно е недвусмислено да се определи защо бременните жени развиват еклампсия. Има много теории, но нито една от тях не е 100% надеждна. Лекарите идентифицират редица предразполагащи фактори, пренебрегването на които може да доведе до развитие на патология. Те включват:
- хипертонични състояния;
- наличието на подобни гърчове при предишни бременности;
- хронични заболявания на вътрешните органи (тежки бъбречни увреждания, патологии на сърцето и кръвоносните съдове, захарен диабет, тежко затлъстяване);
- първото раждане в ранна (преди 18 години) или късна (след 35 години) възраст;
- лош кръвен поток на матката;
- нарушения в плацентата;
- еклампсия при близки роднини.
Рискът от развитие на патологично състояние се увеличава, ако интервалът от време между бременностите надвишава десет години. Най-често еклампсия се наблюдава по време на бременност (до 70% от случаите). По време на раждане процентът е около 25%, след раждане - не повече от 2-3%.
Симптоми
Появата на патология се предхожда от състояние. Характеризира се с такива признаци: белтък в урината, хипертония, оток. Синдромът на еклампсия може да се развие дори при наличие на един или два от горните фактори.
Отокът е най-честата проява на късна токсикоза. Обикновено се появяват по краката и ръцете, по-късно се разпространяват по лицето и шията, както и по цялото тяло. Едемите са патологични по природа, те не само не намаляват след нощна почивка, но и водят до бързо наддаване на тегло (повече от 500 g на седмица).
Обикновено човек няма протеин в урината. При бременни жени 0,333 g / l на ден може да бъде приемлив показател. Ако показателите надвишават тази норма, говорим за протеинурия, в този случай жената трябва да бъде под строгото наблюдение на лекар.
Белтък в урината присъства при повече от половината жени със симптоми на прееклампсия. Въпреки това, при 14% от бременните жени резултатите от изследването на урината са нормални.
Рискът от развитие на патология се увеличава при кръвно налягане 140/90 mm. rt. Изкуство. (средно тежка форма на заболяването), 160/110 мм. rt. Изкуство. (тежка форма).

Други застрашаващи фактори са:
- силно главоболие, световъртеж;
- гадене и повръщане;
- болка в стомаха и черния дроб;
- проблеми с уринирането;
- силно подуване на цялото тяло;
- зрително увреждане, появата на "мухи" пред очите
Има патологична промяна в състава на кръвта - намаляване на броя на тромбоцитите, разрушаване на червените кръвни клетки. Наличието на оток, високо кръвно налягане и повишена концентрация на белтък в урината позволява да се постави диагнозата "умерена еклампсия". В тежки случаи може да настъпят гърчове и смърт на плода.
Основните симптоми са конвулсивни припадъци, които завършват с припадък, а в тежки случаи - кома. Еклампсията се характеризира с повишено главоболие, хронични нарушения на съня и рязък скок на кръвното налягане. Дълбоките лезии на нервната система повишават възбудимостта на мозъка. Външни стимули с различна интензивност могат да провокират конвулсии: ярка светлина, внезапни движения, силен шум.
При конвулсивен припадък могат да се разграничат няколко етапа:
- Напрежение и леко треперене на мускулите на лицето, общото състояние рязко се влошава.
- Разтягане на цялото тяло, неестествено изкривяване на гръбначния стълб, мускулна контракция. Има конвулсии, въртене на очите, промяна в пулса и дихателна недостатъчност. Този етап от припадъка е най-опасният, защото води до риск от пълно спиране на дишането, мозъчен кръвоизлив и възможна смърт.
- Тялото на бременната жена е подложено на силни конвулсии, които се сменят един друг. Припадъкът продължава около минута. Характеризира се с тежки нарушения на дишането и пулса, появата на пяна от устата, отделяне на кръв от ухапване на езика. Постепенно конвулсиите отслабват, дишането се нормализира, кожата придобива естествения си цвят.
- Връщането на съзнанието. След няколко минути жената идва на себе си, пулсът и дишането й се нормализират, зениците й се свиват. Спомени за прехвърлените не са запазени.
След гърч състоянието постепенно се стабилизира, но не са редки случаите, когато конвулсиите завършват с кома. Това състояние може да продължи от няколко часа до няколко дни. Той представлява реална заплаха за здравето на майката и плода.
Класификацията на заболяването, в зависимост от основните симптоми и тяхната тежест, включва:
- Типична форма - има високо налягане, подуване на кожата, високо количество белтък в урината.
- Атипична форма - най-често симптомите се появяват при продължително раждане. При тази форма на заболяването се диагностицира мозъчен оток, докато други симптоми са леки или липсват.
- Бъбречна форма - възниква при тежки патологии на бъбреците.
При гломерулонефрит, остър възпалителен процес в бъбреците, подуването на кожата може да бъде незначително с прекомерно натрупване на течност в коремната кухина и феталния пикочен мехур.
Диагностика и лечение

Както вече беше отбелязано, заболяването е изразено, така че диагнозата му не представлява големи затруднения. Ситуацията често се влошава от факта, че припадъкът настъпва внезапно и не оставя време за гинекологичен преглед или ултразвук. Типичните признаци помагат да се разграничи еклампсия от епилептичен припадък, както и от диабетна кома.
Лекарите са изправени пред задачата да идентифицират навреме предвестниците на късната токсикоза и да предотвратят прехода им към най-тежката форма.
Предварителната диагностика, те също са превантивни мерки включват:
- разпит на пациента за времето на появата на първите симптоми, като подуване, главоболие, скокове на налягането;
- анализ на възможни заболявания на вътрешните органи, възникнали преди и по време на бременност;
- общи изследвания на кръв и урина;
- плода и състоянието на вътрешните органи;
- редовно проследяване на кръвното налягане;
- откриване на отоци, оценка на тяхната тежест и местоположение;
- електрокардиограма.
Навременното провеждане на диагностични мерки на етапа на прееклампсия няма да позволи състоянието на бъдещата майка да премине в истинска еклампсия. Ако това не бъде направено, рискът от усложнения се увеличава, като тежка сърдечна недостатъчност, инсулт или парализа, психични разстройства, кома и внезапна смърт.
Много често пристъп на еклампсия възниква, когато жената е далеч от медицинско заведение, където ще получи незабавна помощ. На първо място е необходимо незабавно да се обадите на линейка. Докато чакате лекарите, трябва да се окаже първа помощ.
Първа и спешна помощ
Бременната трябва да бъде положена на лявата си страна, за да се предотврати поглъщане на повръщано и кръв. По-добре е да е на мека повърхност, което ще помогне да се избегнат допълнителни наранявания. Не е необходимо да държите пациента по време на конвулсии.
След гърч е необходимо устата и носът да се почистят от слуз, пяна, повръщано и кръв. Когато една жена дойде на себе си, ще трябва да положите всички усилия, за да я успокоите и да предотвратите допълнителен емоционален стрес.
Спешната помощ при еклампсия е преди всичко антиконвулсивна терапия. На пациента се прилага интравенозно магнезиев сулфат (магнезия). След първата основна доза се предписва поддържаща доза под формата на разтвор на магнезий и физиологичен разтвор. Такава терапия е необходима, докато съществува опасността от еклампсия.
Терапия
Лечението на еклампсия трябва да е насочено към нормализиране на кръвното налягане, коригиране на работата на мозъка, възстановяване на кръвообращението и съсирването на кръвта. Предписва се лекарствена терапия, чиято цел е нормализиране на кръвното налягане. Показани са лекарствата Nifedipine, Sodium Nitroprusside, Dopegyt. Точната дозировка се определя от лекаря.

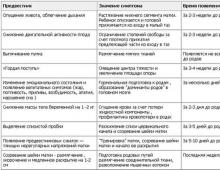
Лекарства, използвани при лечението на еклампсия
За облекчаване на силния оток се предписват диуретици, а за подобряване на мозъчния метаболизъм се предписва глюкоза. Тъй като след пристъп пациентът може да изпита тежко психологическо състояние, на него се предписват седативни (успокояващи) лекарства. Лечението на еклампсия включва участието на невролог и неврохирург.
Конвулсивното състояние също е опасно за нероденото дете. Съществува риск от преждевременно отлепване на плацентата и недостиг на кислород до плода. Прогнозата на заболяването не винаги е благоприятна и зависи от няколко фактора: тежестта на припадъка, продължителността на бременността, навременното предоставяне на квалифицирана медицинска помощ.
доставка
След края на конвулсиите лекарите решават раждането. При умерена форма на патология бременността може да се поддържа до 37 седмици. Тежките форми представляват заплаха за живота на жената и детето, така че раждането се извършва независимо от периода през деня.
Има погрешно схващане, че синдромът на еклампсия изисква изключително асистирано раждане. Но ако състоянието не е усложнено или има други медицински показания, няма нужда от цезарово сечение. Напротив, вагиналното раждане в това състояние е по-предпочитано. Необходимо е да се ускори раждането, произведено чрез нежни методи: отваряне на феталния пикочен мехур, обръщане на плода.
Въпреки че типичният период за развитие на еклампсия е времето на бременността, понякога има бърза еклампсия при раждането. Това състояние възниква при продължителни контракции, неадекватно обезболяване, силна родова дейност, когато процесът на отваряне на шийката на матката и изхвърляне на плода протичат твърде бързо. Симптомите на синдрома са подобни на тези, които се появяват по време на бременност.
Еклампсия след раждане се развива, като правило, през първите два дни след раждането на дете (известни са случаи на късна еклампсия, настъпили няколко седмици след раждането) и се случва доста рядко. Лечението на патологичното състояние се извършва с помощта на същите терапевтични методи, както по време на бременност.
Лечение според Строганов
Принципите на Строганов се използват за успешно лечение на еклампсия. Благодарение на използването на тези методи смъртността е намаляла 5-6 пъти.
Принципите на Строганов включват следните мерки:
- Поставяне на жена в затъмнена стая, където липсват всякакви шумови или визуални стимули. Лечението (инжекции, катетеризация) се извършва под инхалационна анестезия.
- Облекчаване на гърчовете с морфин хидрохлорид и хлоралхидрат, прилагани по специално разработена схема.
- Раждане чрез прилагане на акушерски форцепс, руптура на мембрани.
- Лекарствена терапия, насочена към поддържане на нормалното функциониране на белите дробове, сърцето и бъбреците.
- Провеждане на кръвопускане 300-400 мл.
С течение на времето някои от принципите на Строганов са претърпели определени промени. Така лекарството морфин и хлоралхидрат, които имат потискащ ефект върху централната нервна система, бяха заменени с магнезиев сулфат и етер с кислород. За да се предотврати кислородното гладуване на майката и детето, се извършват кислородни инхалации.
Кръвопускането намалява вазоспазма, което ви позволява да нормализирате кръвното налягане, да подобрите функционирането на бъбреците и белите дробове. Кръвопускането не се извършва, ако се планира спешна доставка.
Благодарение на оптималната комбинация от традиционни и съвременни методи на лечение, състоянието вече се класифицира като рядка патология, а смърт на майката и плода настъпва само в най-екстремните случаи.
Жените, които са имали еклампсия по време на бременност или раждане, трябва да бъдат под строго медицинско наблюдение през целия следродилен период. Необходими са редовни измервания на кръвното налягане, пълен анализ на урината на всеки два до три дни, за да се проследи наличието на протеин. Особено внимание се обръща на контрола върху дейността на сърдечно-съдовата система, дихателните органи и гениталната област.
Децата също се нуждаят от много внимателна грижа. При такива бебета се отбелязва склонност към инфекциозни и вирусни заболявания, алергични реакции, заболявания на нервната система и други патологии.
Предотвратяване

Превантивните мерки, насочени към минимизиране на риска от развитие на патология, са както следва:
- Регистрация за бременност не по-късно от 12 седмици.
- Редовен преглед при гинеколог, посещение на консултация ежемесечно през първата половина на бременността и на всеки две седмици през втората.
- Лечение на хронични заболявания на вътрешните органи на етапа на планиране на бременността.
- Контрол на състоянието на артериалното налягане.
- Предоставяне на общ тест за урина поне веднъж месечно през първите 20 седмици от бременността и два пъти месечно след това.
- Навременно откриване и елиминиране на първите признаци, борба с отока.
- Спазване на принципите на правилното хранене (включване в диетата на непикантни храни, богати на витамини, пресни зеленчуци, плодове и билки, ограничаване на мазни храни и сол).
- Изключване на прекомерно физическо натоварване, психологическо спокойствие.
- Достатъчен престой на чист въздух, редовни разходки на чист въздух, умерено спортно натоварване, сън поне 8-9 часа на ден.
Предотвратяването на развитието на еклампсия се улеснява от приемането на малки дози аспирин от момента на откриване и до 20-та гестационна седмица и калциеви добавки през целия период на раждане на дете. Приемът на тези лекарства трябва да стане норма за тези жени, които са изложени на риск. За профилактика се препоръчват и препарати с желязо, фолиева киселина, магнезий, витамини Е и С.