गर्भावस्था का तैंतीसवां सप्ताह
धन्यवाद
गर्भधारण के बारहवें सप्ताह से, अवधि को विशेष रूप से प्रसूति सप्ताह माना जाता है, क्योंकि बच्चे के सामान्य विकास के सभी मापदंडों को विशेष रूप से प्रसूति अवधि के लिए सत्यापित किया जाता है। लेकिन यह इन सामान्य मानकों के साथ है कि भ्रूण की वर्तमान स्थिति की तुलना मानक के अनुपालन के लिए की जाती है।
भ्रूण
 33वें सप्ताह में भ्रूण के शरीर के वजन में 2018 प्लस या माइनस 241 ग्राम के भीतर उतार-चढ़ाव होता है, जो अक्सर औसत 2000 ग्राम होता है। इस समय भ्रूण के शरीर की लंबाई 42.7 प्लस या माइनस 1.8 सेमी से होती है, जो अक्सर 43 - 44 सेमी होती है। यही है, बच्चा पहले से ही बड़ा हो चुका है और उस स्तर का 2/3 वजन बढ़ा लिया है जिसके साथ आमतौर पर पूर्णकालिक बच्चे पैदा होते हैं। बाकी गर्भावस्था के लिए, भ्रूण को बढ़ने और अपने वर्तमान वजन का 30% हासिल करने की आवश्यकता होती है।
33वें सप्ताह में भ्रूण के शरीर के वजन में 2018 प्लस या माइनस 241 ग्राम के भीतर उतार-चढ़ाव होता है, जो अक्सर औसत 2000 ग्राम होता है। इस समय भ्रूण के शरीर की लंबाई 42.7 प्लस या माइनस 1.8 सेमी से होती है, जो अक्सर 43 - 44 सेमी होती है। यही है, बच्चा पहले से ही बड़ा हो चुका है और उस स्तर का 2/3 वजन बढ़ा लिया है जिसके साथ आमतौर पर पूर्णकालिक बच्चे पैदा होते हैं। बाकी गर्भावस्था के लिए, भ्रूण को बढ़ने और अपने वर्तमान वजन का 30% हासिल करने की आवश्यकता होती है। भ्रूण इतना बड़ा हो गया है कि उसने गर्भाशय में सभी खाली जगह ले ली है, जिसके परिणामस्वरूप यह अब नहीं चलता है और न ही मुड़ता है, बल्कि बस चलता है और धक्का देता है। लेकिन गर्भाशय में सीमित जगह होने के बावजूद, भ्रूण डिलीवरी से पहले ही पलट सकता है।
33 वें सप्ताह में, चमड़े के नीचे की वसा का सक्रिय संचय और मांसपेशियों को मजबूत करना जारी रहता है, जो मजबूत और अधिक फिट हो जाते हैं। शरीर को सहारा देने और गर्भ से बाहर चलने की तैयारी में हड्डियाँ सख्त होती रहती हैं।
शिशु के शरीर के अंग एक-दूसरे के समानुपाती हो गए हैं, अब वह नवजात पूर्ण-अवधि के बच्चे की तरह हो गया है, केवल आकार में छोटा है। मखमली बाल-लानुगो त्वचा से लगभग पूरी तरह से गायब हो गया है, और सिर पर बाल मोटे हो गए हैं, हालांकि यह अभी भी विरल और मुलायम है। जागने के दौरान आंखें खुली रहती हैं और नींद के दौरान बंद रहती हैं। आंख का एक सक्रिय विकास होता है, जिसने एक कॉर्नियल रिफ्लेक्स (कॉर्निया को छूने के जवाब में स्क्विंटिंग) प्राप्त कर लिया है, और इसकी पुतली रोशनी की डिग्री पर प्रतिक्रिया करती है (तेज रोशनी में, बच्चे की पुतली संकरी हो जाती है, और जब मंद हो जाती है, तो यह फैल जाती है) ). इसके अलावा, भ्रूण टकटकी पर ध्यान केंद्रित करने में सक्षम है, यह देखते हुए कि उसे क्या दिलचस्पी है। यह याद रखना चाहिए कि अच्छी रोशनी में पेट की फैली हुई दीवार के माध्यम से, बच्चा अपने आसपास की दुनिया को काफी अच्छी तरह से देखता है, इसलिए गर्भ में भी वह अपार्टमेंट की स्थिति, सड़क पर विचार आदि का अध्ययन करता है।
नाखून पूरी तरह से विकसित हो गए हैं और उंगलियों और पैर की उंगलियों के पैड को कवर करते हैं, और उनका किनारा थोड़ा सा चिपक जाता है, जिसके परिणामस्वरूप बच्चा अपनी त्वचा को आकस्मिक गलत आंदोलन से खरोंच कर सकता है।
अंतःस्रावी, तंत्रिका, प्रतिरक्षा, थर्मोरेगुलेटरी, पाचन तंत्र, साथ ही मस्तिष्क पूरी तरह से और सामंजस्यपूर्ण रूप से काम करता है। सिद्धांत रूप में, मस्तिष्क पहले से ही बना हुआ है, इसमें सभी आवश्यक संरचनाएं हैं, लेकिन 33 वें सप्ताह में, मस्तिष्क की कोशिकाओं के बीच सक्रिय रूप से कई कनेक्शन बनाने की प्रक्रिया जारी रहती है, जो एक विभाग से दूसरे विभाग में सूचना के तत्काल हस्तांतरण के लिए आवश्यक हैं।
बच्चा अपनी भावनाओं का अनुभव करता है, मां के अनुभवों को महसूस करता है और उन पर प्रतिक्रिया करता है, सपने देखता है, पूरी तरह से गंध, आवाज, स्वाद को अलग करता है, पेट की दीवार के माध्यम से उसके चारों ओर की दुनिया को देखता है और उसके शरीर को छूता है। बच्चा अपने शरीर और गर्भनाल के साथ खेलता है, और ये खेल उसे विकसित करने, उसके चलने के कौशल में सुधार करने, उनकी सटीकता को सुधारने आदि में मदद करते हैं।
उंगलियों के तलवों की त्वचा पर फंदे और धारियों का एक पैटर्न पूरी तरह से बन जाता है और दिखाई देने लगता है, जिसे आमतौर पर उंगलियों के निशान के रूप में जाना जाता है। यह चित्र बच्चे के जीवन भर उसके साथ रहेगा और अद्वितीय होगा, किसी भी अन्य व्यक्ति से अलग होगा। उंगलियों की त्वचा पर बने पैटर्न के अनुसार कुछ अनुवांशिक बीमारियों का पता लगाया जा सकता है।
भ्रूण की हलचल
 चूंकि गर्भाशय में व्यावहारिक रूप से कोई खाली जगह नहीं है, इसलिए 33वें सप्ताह में बच्चा ज्यादातर हिलता-डुलता और झटके मारता है, लेकिन तेज कलाबाजी और पलटना असंभव हो जाता है। इसलिए, 33 वें सप्ताह में भ्रूण के आंदोलनों की प्रकृति में काफी बदलाव आता है - वे विशेष रूप से गड़बड़ी बन जाते हैं, बिना किसी झटके और तेज वार के, "ड्रम पीटना" जैसा महसूस होता है।
चूंकि गर्भाशय में व्यावहारिक रूप से कोई खाली जगह नहीं है, इसलिए 33वें सप्ताह में बच्चा ज्यादातर हिलता-डुलता और झटके मारता है, लेकिन तेज कलाबाजी और पलटना असंभव हो जाता है। इसलिए, 33 वें सप्ताह में भ्रूण के आंदोलनों की प्रकृति में काफी बदलाव आता है - वे विशेष रूप से गड़बड़ी बन जाते हैं, बिना किसी झटके और तेज वार के, "ड्रम पीटना" जैसा महसूस होता है। लेकिन, इस तथ्य के बावजूद कि बच्चे की हरकतें अब गड़बड़ी की प्रकृति में हैं, वह काफी दर्दनाक और किसी भी अंग या पेट की दीवार को पैर या कलम से धक्का दे सकता है। झटके की व्यथा और ताकत इस तथ्य के कारण है कि भ्रूण की मांसपेशियां मजबूत हो गई हैं, और अब उसके सभी आंदोलन पहले से ही काफी मूर्त और मजबूत हैं। सबसे अधिक बार, भ्रूण के आंदोलनों को पसलियों, यकृत, पेट और आंतों के क्षेत्र में दर्द या बेचैनी के साथ दिया जाता है, क्योंकि यह इन अंगों की दिशा में होता है जिसे बच्चा आमतौर पर धक्का देता है।
33वें सप्ताह में, माँ अच्छी तरह से महसूस कर सकती है कि भ्रूण किस तरह की हरकत कर रहा है, और पेट की त्वचा पर पैर, हाथ, सिर या गुदा को भी देख सकती है, यह इस बात पर निर्भर करता है कि शिशु शरीर के किस हिस्से पर आराम कर रहा है। गर्भाशय की पूर्वकाल की दीवार पर।
दिन के दौरान भ्रूण के झटकों की तीव्रता और ताकत अलग-अलग हो सकती है - कुछ अवधियों में बच्चा चुपचाप और कमजोर रूप से चलता है, जबकि अन्य में यह मां के लिए जोरदार, मूर्त रूप से, बल्कि असुविधाजनक होता है। बच्चे के आंदोलनों की प्रकृति में ऐसी विषमता कई कारकों के कारण होती है।
सबसे पहले, बच्चा बारी-बारी से सोता है और दिन में जागता रहता है। तदनुसार, नींद की अवधि के दौरान, वह थोड़ा और कमजोर रूप से चलता है, और जागने के दौरान, इसके विपरीत, वह सक्रिय रूप से धक्का देता है। इसके अलावा, बच्चा सोता है, एक नियम के रूप में, जब माँ जाग रही होती है और अंतरिक्ष में गति से संबंधित कुछ काम करती है, और जागती है, इसके विपरीत, जब महिला आराम कर रही होती है। ऐसा इसलिए होता है क्योंकि हिलने-डुलने के दौरान मां का पेट झुक जाता है और इससे बच्चे पर सुस्ती का प्रभाव पड़ता है, जिसके परिणामस्वरूप जब मां चलती है, तो वह सो जाता है। और जब माँ बैठ जाती है या आराम करने के लिए लेट जाती है, तो हिलने-डुलने का प्रभाव गायब हो जाता है, भ्रूण जाग जाता है और सक्रिय रूप से चलना शुरू कर देता है।
दूसरे, भ्रूण आंदोलनों की प्रकृति को विभिन्न बाहरी उत्तेजनाओं (प्रकाश, ध्वनि, गंध, आदि) के साथ-साथ माँ के भोजन के सेवन और महिला के अनुभवों (उत्तेजना, तनाव, भय, किसी भी भावनात्मक अनुभव) में बदलकर प्रतिक्रिया कर सकता है। . माँ के खाने के बाद, भ्रूण कुछ समय के लिए सक्रिय रूप से चलता है, जो रक्त शर्करा में वृद्धि के कारण होता है, जिसे वह अपने खेल पर खर्च करता है। इसलिए, खाने के बाद भ्रूण के आंदोलनों की तीव्रता को कम करना असंभव है, आपको बस इसे सहन करने की आवश्यकता है।
यदि मां चिंतित, तनावग्रस्त या कोई मजबूत भावनाएं हैं, तो भ्रूण भी अधिक सक्रिय रूप से चलना शुरू कर देता है, क्योंकि यह महिला की स्थिति के प्रति संवेदनशील होता है। ऐसे में शिशु को शांत करने के लिए आपको खुद मानसिक संतुलन की स्थिति में आने की जरूरत है।
बाहरी उत्तेजनाओं के जवाब में, भ्रूण के आंदोलनों की प्रकृति दो तरह से बदल सकती है - या तो यह अधिक सक्रिय रूप से चलना शुरू कर देता है, या इसके विपरीत, जम जाता है। यदि भ्रूण उत्तेजक (उदाहरण के लिए, सुखद संगीत, सुंदर मंद प्रकाश) पसंद करता है, तो उसकी चाल धीमी और चिकनी हो जाती है। यदि भ्रूण को बाहर से जलन पसंद नहीं है (उदाहरण के लिए, तेज आवाज, बहुत तेज रोशनी, एक अप्रिय गंध), तो यह आंदोलनों की बढ़ी हुई गतिविधि के साथ प्रतिक्रिया करता है। अपने जोर से, वह कहने की कोशिश कर रहा है: "इसे दूर करो!"। इस मामले में, बच्चे को शांत करने के लिए, आपको बस उस चिड़चिड़ेपन को खत्म करने की कोशिश करने की जरूरत है जो उसे पसंद नहीं है।
इन विकल्पों के अलावा, कभी-कभी बच्चा बाहरी दृश्य कारण के अभाव में सक्रिय रूप से आगे बढ़ना शुरू कर सकता है। यह आमतौर पर हाइपोक्सिया या ऑक्सीजन की कमी के कारण होता है, जो असहज स्थिति में बैठने या अपनी पीठ के बल लेटने पर रक्त वाहिकाओं के संपीड़न के कारण हो सकता है। ऐसी स्थिति में, आपको खड़े होने या अपनी तरफ लेटने की जरूरत है और 10-15 मिनट के लिए शांति से सांस लेने की कोशिश करें, ताकि आराम करने की कोशिश की जा सके, ताकि सभी निचोड़े हुए बर्तन सीधे हो जाएं और बच्चे को बहते रक्त से पर्याप्त ऑक्सीजन मिलनी शुरू हो जाए।
समय-समय पर महिलाएं पेट के अंदर लयबद्ध कंपकंपी महसूस कर सकती हैं, जो भ्रूण में हिचकी के कारण होती हैं। इस तरह के झटके खतरनाक नहीं होते हैं और तेजी से गुजरते हैं, इसलिए आपको इनसे डरना नहीं चाहिए।
हालांकि, भ्रूण की हिचकी के विपरीत, एक महिला को हर दिन एक अलग प्रकृति के बच्चे की हरकतों को महसूस करना चाहिए। प्रत्येक घंटे के दौरान आंदोलनों की संख्या की गिनती करते हुए, उन पर बहुत अधिक ध्यान न दें। यह इस तथ्य को ठीक करने के लिए पर्याप्त है कि शिशु की हलचल मौजूद है।
अतीत में, प्रत्येक घंटे के दौरान आंदोलनों की संख्या की गणना करने की सिफारिश की गई थी, और यदि वे 4 से 6 बार से कम हुए, तो यह एक अनिर्धारित परीक्षा का कारण था। हालांकि, इस अभ्यास की टिप्पणियों से पता चला है कि प्रत्येक घंटे के भीतर गिनती आंदोलनों से गर्भावस्था की जटिलताओं के निदान में सुधार नहीं होता है, लेकिन केवल अनियोजित प्रेरित समय से पहले प्रसव की आवृत्ति बढ़ जाती है, जो डॉक्टर पुनर्बीमा के उद्देश्य से करते हैं। इसलिए, हाल के वर्षों में, डब्ल्यूएचओ हर घंटे आंदोलनों की गिनती नहीं करने की सिफारिश करता है, लेकिन यह ध्यान देने योग्य है कि बच्चा स्थानांतरित हुआ या नहीं।
अस्पताल में चिंता और शीघ्र उपचार का कारण केवल लगातार 12 या अधिक घंटों तक चलने-फिरने का न होना है। ऐसी स्थिति में, भ्रूण के जीवन को बचाने के उद्देश्य से उपचार प्राप्त करने के लिए आपको तुरंत प्रसूति अस्पताल में भर्ती कराया जाना चाहिए।
अल्ट्रासाउंड और परीक्षण
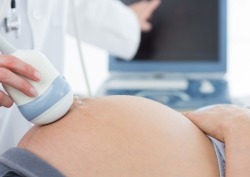 तैंतीसवां सप्ताह तीसरी तिमाही की तीसरी स्क्रीनिंग के लिए इष्टतम अवधि के मध्य का प्रतिनिधित्व करता है, जो 32 से 34 सप्ताह तक रहता है। तीसरी स्क्रीनिंग भ्रूण की विकृतियों की पहचान करने के लिए एक व्यापक परीक्षा है, यह निर्धारित करती है कि क्या बच्चा सामान्य रूप से बढ़ रहा है, साथ ही महिला की स्थिति और बच्चे के जन्म के लिए उसके शरीर की तत्परता का आकलन करती है।
तैंतीसवां सप्ताह तीसरी तिमाही की तीसरी स्क्रीनिंग के लिए इष्टतम अवधि के मध्य का प्रतिनिधित्व करता है, जो 32 से 34 सप्ताह तक रहता है। तीसरी स्क्रीनिंग भ्रूण की विकृतियों की पहचान करने के लिए एक व्यापक परीक्षा है, यह निर्धारित करती है कि क्या बच्चा सामान्य रूप से बढ़ रहा है, साथ ही महिला की स्थिति और बच्चे के जन्म के लिए उसके शरीर की तत्परता का आकलन करती है। तीसरी स्क्रीनिंग के भाग के रूप में, निम्नलिखित परीक्षाएँ की जा सकती हैं:
- डॉपलरोग्राफी (डॉपलर);
- कार्डियोटोकोग्राफी (सीटीजी);
- बायोकेमिकल स्क्रीनिंग (PAPP-A, ह्यूमन कोरियोनिक गोनाडोट्रोपिन, अनकॉन्जुगेटेड एस्ट्रिऑल, प्लेसेंटल लैक्टोजेन)।
व्यवहार में, सीआईएस देशों में प्रसवपूर्व क्लीनिकों के विशाल बहुमत में, बिल्कुल सभी महिलाएं तीसरी स्क्रीनिंग के भाग के रूप में अल्ट्रासाउंड और कार्डियोटोकोग्राफी से गुजरती हैं, क्योंकि, सबसे पहले, इन अध्ययनों के लिए उपकरण हैं, और दूसरी बात, वे सरल हैं, बोझ नहीं हैं एक महिला, लेकिन एक ही समय में भ्रूण में विकृतियों और हाइपोक्सिया का पता लगाने के लिए बहुत जानकारीपूर्ण।
डॉपलरोग्राफी आमतौर पर केवल संकेत (गर्भावस्था की जटिलताओं) होने पर ही की जाती है, लेकिन आधुनिक उपकरणों से लैस कुछ परामर्शों में, यह अध्ययन लगभग सभी महिलाओं द्वारा किया जाता है, क्योंकि यह सरल है, और, जैसा कि डॉक्टर खुद कहते हैं: "यह नहीं करता है नुकसान, लेकिन यह भ्रूण विकृति के निदान में सुधार करता है"।
और बायोकेमिकल स्क्रीनिंग केवल तभी निर्धारित की जाती है जब दूसरे के परिणाम खराब थे और उनके बाद विरूपताओं का आक्रामक निदान (जेनेटिक मैपिंग के साथ एमनियोसेंटेसिस) नहीं किया गया था।
इस प्रकार, यह स्पष्ट है कि तीसरी स्क्रीनिंग के ढांचे में सबसे महत्वपूर्ण अध्ययन अल्ट्रासाउंड है, जो बच्चे की स्थिति और विकास का आकलन करने, भ्रूण की विकृतियों की पहचान करने और बच्चे के जन्म और गर्भावस्था के लिए मां के शरीर की तैयारी का आकलन करने के लिए किया जाता है। तीसरी स्क्रीनिंग के दौरान, उन विकृतियों का पता लगाया जाता है जिनका पिछली स्क्रीनिंग में निदान करना असंभव था, जैसे आंतों और मूत्र पथ की रुकावट, हृदय दोष।
अल्ट्रासाउंड के दौरान, डॉक्टर आदर्श के अनुपालन का आकलन करते हुए, विभिन्न अंगों और प्रणालियों की स्थिति और विकास की सावधानीपूर्वक जांच करते हैं। हृदय, रक्त वाहिकाओं, जननांग प्रणाली के अंगों, ब्रोंची, फेफड़े, मस्तिष्क, कपाल गुहा में गैलेन की नस, आंख के सॉकेट, जबड़े, नासोलैबियल त्रिकोण पर विशेष ध्यान दिया जाता है। कूल्हों, पिंडलियों, भुजाओं, पेट, छाती, सिर आदि की लंबाई और परिधि भी मापी जाती है। अलग से, स्थिति, मोटाई, परिपक्वता की डिग्री और प्लेसेंटा प्रेविया, गर्भाशय ग्रीवा की स्थिति और गर्भाशय की दीवारें, गर्भाशय पर निशान की स्थिरता (यदि कोई हो), एमनियोटिक द्रव, गर्भनाल का मूल्यांकन किया जाता है, उलझाव की उपस्थिति गर्भनाल के साथ गर्दन का पता चला है। इसके अलावा, डॉक्टर गर्भाशय (अनुप्रस्थ, तिरछा या अनुदैर्ध्य) में भ्रूण की स्थिति और इसकी प्रस्तुति (सिफलिक या ग्लूटियल) को ठीक करता है।
बेशक, पेट की दीवार के माध्यम से बच्चे के गधे और सिर के स्थान की जांच करके, डॉक्टर अपने हाथों से भ्रूण की स्थिति और प्रस्तुति भी निर्धारित कर सकते हैं, लेकिन इन आंकड़ों को अल्ट्रासाउंड पर भी दर्ज किया जाना चाहिए।
जब डॉक्टर सभी आवश्यक मापदंडों की विस्तार से जाँच करता है, तो वह एक विस्तृत निष्कर्ष लिखता है, जिसमें वह सभी मापदंडों पर डेटा दर्ज करता है। और अल्ट्रासाउंड के परिणाम के अंत में, वह इस बारे में एक निष्कर्ष लिखता है कि क्या बच्चा स्वस्थ है, क्या यह आदर्श के अनुसार विकसित हो रहा है, क्या किसी विकृति की पहचान की गई है, क्या गर्भावस्था की जटिलताएं हैं (उदाहरण के लिए, शुरुआती उम्र बढ़ने प्लेसेंटा, भ्रूण की गर्दन की गर्भनाल उलझाव, भ्रूण-प्लेसेंटल अपर्याप्तता और आदि के लक्षण)।
तीसरी स्क्रीनिंग का दूसरा सबसे महत्वपूर्ण अध्ययन कार्डियोटोकोग्राफी है, जो आपको आराम से और आंदोलनों के दौरान भ्रूण के दिल की धड़कन का आकलन करके भ्रूण हाइपोक्सिया का पता लगाने की अनुमति देता है। यह सरल अध्ययन आमतौर पर सभी महिलाओं पर किया जाता है, क्योंकि यह बोझिल नहीं है, लेकिन परिणाम बहुत जानकारीपूर्ण हैं।
डॉपलरोग्राफी सभी महिलाओं के लिए नहीं की जा सकती है, लेकिन केवल उन लोगों के लिए जिन्हें भ्रूण में हृदय प्रणाली की विकृति, भ्रूण-अपरा अपर्याप्तता, या संवहनी और रक्त प्रवाह प्रणाली में अन्य विकारों का संदेह है। यह परीक्षा पद्धति आपको संचार विकारों (उदाहरण के लिए, हाइपोक्सिया, भ्रूण-अपरा अपर्याप्तता, भ्रूण में पोषण की कमी, आदि) के कारण बच्चे और मां में विभिन्न विकारों की पहचान करने की अनुमति देती है।
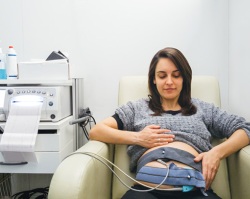 यदि, गर्भावस्था के सामान्य पाठ्यक्रम के दौरान, डॉप्लरोग्राफी और कार्डियोटोकोग्राफी नहीं की जा सकती है, तो कुछ विकृतियों की उपस्थिति में उन्हें अनिवार्य रूप से किया जाता है, क्योंकि ऐसे विकारों का संदेह या उनकी उपस्थिति इन परीक्षाओं के संकेत हैं। डॉपलरोग्राफी और कार्डियोटोकोग्राफी अनिवार्य है यदि किसी महिला को संकेत हैं, जिसमें निम्नलिखित शामिल हैं:
यदि, गर्भावस्था के सामान्य पाठ्यक्रम के दौरान, डॉप्लरोग्राफी और कार्डियोटोकोग्राफी नहीं की जा सकती है, तो कुछ विकृतियों की उपस्थिति में उन्हें अनिवार्य रूप से किया जाता है, क्योंकि ऐसे विकारों का संदेह या उनकी उपस्थिति इन परीक्षाओं के संकेत हैं। डॉपलरोग्राफी और कार्डियोटोकोग्राफी अनिवार्य है यदि किसी महिला को संकेत हैं, जिसमें निम्नलिखित शामिल हैं:
- गर्भनाल के साथ भ्रूण की गर्दन के उलझने का संदेह;
- बहुत लगातार या दुर्लभ भ्रूण दिल की धड़कन;
- गर्भाशय में भ्रूण की तिरछी या अनुप्रस्थ स्थिति;
- भ्रूण में हृदय या केंद्रीय तंत्रिका तंत्र की विकृतियों का संदेह;
- नाल के संदेह या पहले से पहचाने गए विकृति (प्रारंभिक उम्र बढ़ने, छोटी मोटाई, प्लेसेंटा प्रेविया);
- दो के बजाय एक गर्भनाल धमनी;
- ओलिगोहाइड्रामनिओस या पॉलीहाइड्रमनिओस;
- प्रिक्लेम्प्शिया (एडिमा, उच्च रक्तचाप और मूत्र में प्रोटीन द्वारा प्रकट);
- fetometry के परिणामों के अनुसार विकास में भ्रूण अंतराल;
- गर्भवती महिला में मधुमेह मेलिटस या उच्च रक्तचाप;
- नकारात्मक रक्त आरएच कारक वाली महिलाओं में आरएच-संघर्ष, एंटीबॉडी टिटर के आधार पर पहचाना जाता है।
यह याद रखना चाहिए कि बायोकेमिकल स्क्रीनिंग के खराब परिणाम का मतलब भ्रूण में विकृतियों की उपस्थिति नहीं है, बल्कि केवल उनकी उपस्थिति का एक उच्च जोखिम इंगित करता है। इसलिए, वास्तव में यह पता लगाने के लिए कि क्या ये विकृतियां मौजूद हैं, जैव रासायनिक स्क्रीनिंग के परिणाम की तुलना अल्ट्रासाउंड तस्वीर से की जाती है, और केवल इन दो परीक्षाओं के आधार पर ही अंतिम निष्कर्ष निकाला जाता है।
तीसरी स्क्रीनिंग (अल्ट्रासाउंड, डॉप्लरोग्राफी, कार्डियोटोकोग्राफी, बायोकेमिकल टेस्ट) के सभी चार अध्ययनों को एक ही दिन नहीं करना होता है, इन्हें लगातार तीन हफ्तों तक - गर्भावस्था के 32वें से 34वें सप्ताह तक अलग-अलग तारीखों पर किया जा सकता है। वहीं, आप इन अध्ययनों को एक-दूसरे से जोड़े बिना अल्ट्रासाउंड, डॉपलरोग्राफी और कार्डियोटोकोग्राफी के लिए कोई भी तारीख चुन सकते हैं। लेकिन अल्ट्रासाउंड के बाद अगले 2 से 3 दिनों के भीतर जैव रासायनिक स्क्रीनिंग परीक्षणों की डिलीवरी की तारीख का चयन किया जाना चाहिए।
गर्भावस्था के 33वें सप्ताह में कोई अन्य परीक्षण नियमित रूप से नहीं किया जाता है यदि सभी प्रयोगशाला परीक्षण समय पर किए गए हों। हालांकि, अगर किसी कारण से एक महिला ने 32वें सप्ताह के दौरान जैव रासायनिक रक्त परीक्षण और कोएगुलोग्राम पास नहीं किया, तो यह 33वें सप्ताह में किया जाना चाहिए। ये परीक्षण बहुत महत्वपूर्ण और आवश्यक हैं, लेकिन योजना के अनुसार इन्हें 32वें सप्ताह में लिया जाना चाहिए।
जैव रासायनिक रक्त परीक्षण में ग्लूकोज, कुल प्रोटीन, प्रोटीन अंश, बिलीरुबिन, यूरिया, क्रिएटिनिन, कोलेस्ट्रॉल, ट्राइग्लिसराइड्स की एकाग्रता के साथ-साथ एएसएटी, एएलएटी, क्षारीय फॉस्फेट की गतिविधि का निर्धारण शामिल है। कोगुलोग्राम रक्त जमावट प्रणाली के काम को दर्शाता है। इसमें निम्नलिखित पैरामीटर शामिल हैं: सक्रिय आंशिक थ्रोम्बोप्लास्टिन समय (एपीटीटी), प्रोथ्रोम्बिन इंडेक्स (पीटीआई), अंतरराष्ट्रीय सामान्यीकृत अनुपात (आईएनआर), थ्रोम्बिन टाइम (टीवी), साथ ही प्लेटलेट्स की संख्या की गणना और फाइब्रिनोजेन की एकाग्रता का निर्धारण। कोगुलोग्राम और जैव रासायनिक रक्त परीक्षण में डॉक्टर द्वारा निर्धारित अन्य अतिरिक्त पैरामीटर शामिल हो सकते हैं, जो महिला की स्वास्थ्य स्थिति के व्यापक मूल्यांकन के लिए आवश्यक हैं।
विभिन्न आंतरिक अंगों की स्थिति और कामकाज का आकलन करने के लिए एक जैव रासायनिक रक्त परीक्षण किया जाता है, और रक्तस्राव, घनास्त्रता और रक्त और रक्त वाहिकाओं के विभिन्न विकारों के जोखिम का आकलन करने के लिए एक कोगुलोग्राम किया जाता है। यदि कोगुलोग्राम या जैव रासायनिक रक्त परीक्षण के पैरामीटर असामान्य हो जाते हैं, तो चिकित्सक मौजूदा विकारों और बीमारियों के अधिक सटीक निदान के लिए अतिरिक्त परीक्षाएं निर्धारित करता है।
इसके अलावा, यदि 32वें सप्ताह में महिला सामान्य रक्त और मूत्र परीक्षण पास नहीं करती है, तो यह गर्भावस्था के 33वें सप्ताह में किया जाना चाहिए। 28वें सप्ताह से रक्त और मूत्र परीक्षण हर दो सप्ताह में किया जाना चाहिए (अर्थात, 28, 30, 32, 34 और 36 सप्ताह पर), क्योंकि वे प्रीक्लेम्पसिया और एनीमिया के जोखिम की पहचान करने के लिए बहुत महत्वपूर्ण हैं - गर्भावस्था की गंभीर जटिलताओं भ्रूण के विकास और विकास में बहुत अप्रिय गड़बड़ी हो सकती है। इसलिए, यदि रक्त और मूत्र परीक्षण किए हुए दो सप्ताह से अधिक समय बीत चुका है, तो ये प्रयोगशाला परीक्षण 33वें सप्ताह में किए जाने चाहिए।
33वें सप्ताह में कोई अन्य परीक्षण तब तक नहीं दिए जाते जब तक कि उन्हें डॉक्टर द्वारा निर्धारित न किया जाए। लेकिन जटिलताओं के साथ गर्भावस्था के मामले में, नियोजित प्रयोगशाला परीक्षणों के साथ समन्वय किए बिना, डॉक्टर द्वारा निर्धारित सभी परीक्षण करना आवश्यक है।
एक प्रसूति-स्त्री रोग विशेषज्ञ का दौरा
 गर्भावस्था के 33 वें सप्ताह में, स्त्री रोग विशेषज्ञ के पास योजनाबद्ध तरीके से जाना आवश्यक नहीं है, यदि महिला 32 वें सप्ताह में डॉक्टर के कार्यालय में थी, और उसे कोई शिकायत नहीं थी या उसका स्वास्थ्य तेजी से नहीं बिगड़ा था। हालांकि, अगर एक महिला असंतोषजनक महसूस करना शुरू कर देती है या उसने कोई अप्रिय अप्रिय लक्षण विकसित किया है, तो 33 वें सप्ताह में आपको 34 वें सप्ताह के लिए निर्धारित अगली उपस्थिति की प्रतीक्षा किए बिना, स्त्री रोग विशेषज्ञ से मिलना चाहिए।
गर्भावस्था के 33 वें सप्ताह में, स्त्री रोग विशेषज्ञ के पास योजनाबद्ध तरीके से जाना आवश्यक नहीं है, यदि महिला 32 वें सप्ताह में डॉक्टर के कार्यालय में थी, और उसे कोई शिकायत नहीं थी या उसका स्वास्थ्य तेजी से नहीं बिगड़ा था। हालांकि, अगर एक महिला असंतोषजनक महसूस करना शुरू कर देती है या उसने कोई अप्रिय अप्रिय लक्षण विकसित किया है, तो 33 वें सप्ताह में आपको 34 वें सप्ताह के लिए निर्धारित अगली उपस्थिति की प्रतीक्षा किए बिना, स्त्री रोग विशेषज्ञ से मिलना चाहिए। अनिर्धारित उपस्थिति के मामले में, स्त्री रोग विशेषज्ञ आवश्यक परीक्षा करेंगे और परीक्षाएं लिखेंगे। उसके बाद, परीक्षा के परिणामों के आधार पर, डॉक्टर या तो उपचार लिखेंगे, जिसे घर पर करने की आवश्यकता होगी, या आपको अस्पताल (प्रसूति अस्पताल) भेजेंगे। यह इंगित करना असंभव है कि डॉक्टर एक अनिर्धारित मतदान पर कौन से अध्ययन लिखेंगे, क्योंकि यह महिला द्वारा की गई शिकायतों की प्रकृति और उसकी सामान्य स्थिति पर निर्भर करता है।
चेतावनी के संकेत
दुर्भाग्य से, गर्भावस्था के दौरान, 33 वें सप्ताह सहित, गंभीर जटिलताएँ विकसित हो सकती हैं, जिससे भ्रूण या माँ की मृत्यु हो सकती है। स्वाभाविक रूप से, ऐसी जटिलताओं का इलाज किया जाना चाहिए, और अस्पताल की सेटिंग में। इसलिए, गर्भवती महिलाओं को ऐसी जटिलताओं के विकास को इंगित करने वाले चेतावनी संकेतों से अवगत होना चाहिए, जिसके मामले में जितनी जल्दी हो सके चिकित्सा सहायता प्राप्त करने के लिए तत्काल एम्बुलेंस को कॉल करना आवश्यक है और इस प्रकार, खुद को और दोनों को बचाएं बच्चा।गर्भावस्था के 33वें सप्ताह में चेतावनी के संकेतों में निम्नलिखित लक्षण शामिल हैं:
- जननांग पथ से खूनी निर्वहन;
- योनि से प्रचुर मात्रा में तरल निर्वहन (इस तरह के निर्वहन को महिलाओं द्वारा अनैच्छिक मूत्र के रूप में माना जा सकता है, लेकिन आपको यह जानना होगा कि यह मूत्र नहीं है, बल्कि पानी है);
- अक्सर दिखाई देने वाला या लगातार सिरदर्द, आंखों के सामने चमकते धब्बे, चमक और मक्खियों के रूप में दृश्य हानि के साथ संयुक्त;
- उल्टी, विशेष रूप से दोहराया;
- चेहरे या हाथों की अचानक गंभीर सूजन;
- 38.0 o C से ऊपर शरीर के तापमान में वृद्धि;
- योनि या पेरिनेम में जलन और/या खुजली;
- पेशाब करते समय जलन और / या दर्द;
- गंभीर पेट दर्द जो समय के साथ तीव्रता में कम नहीं होता है
- पेट के लिए एक मजबूत झटका (उदाहरण के लिए, पेट पर गिरना, पेट को हाथ या वस्तु से मारना);
- एक घंटे के भीतर 4-5 संकुचन से अधिक की उपस्थिति;
- 12 घंटे में भ्रूण की कोई हलचल नहीं या 10 से कम भ्रूण की हलचल।
भावनाएँ, गर्भावस्था के लक्षण और शरीर की स्थिति में परिवर्तन
अपने जीवन की विभिन्न अवधियों में, एक महिला विभिन्न प्रकार की संवेदनाओं का अनुभव कर सकती है जो उसके शरीर में होने वाली शारीरिक प्रक्रियाओं को दर्शाती हैं। गर्भावस्था के दौरान, एक महिला भी कई तरह की संवेदनाओं का अनुभव कर सकती है, लेकिन हम केवल उन पर स्पर्श करेंगे जो, सबसे पहले, सामान्य हैं, और दूसरी बात, शरीर में होने वाले शारीरिक परिवर्तनों के कारण होती हैं और असर के लिए शर्तों को सुनिश्चित करने के लिए आवश्यक हैं। एक शिशु।सर्वप्रथम गर्भाशय के विभिन्न अंगों पर पड़ने वाले दबाव से उत्पन्न संवेदनाओं को स्पर्श करना आवश्यक है। तो, आंतों पर गर्भाशय का दबाव कब्ज को भड़काता है। आंतों के माध्यम से खाद्य बोलस के संचलन को बढ़ावा देने वाले आहार खाद्य पदार्थों (उदाहरण के लिए, चुकंदर, सूखे खुबानी, prunes, आदि) को आहार में शामिल करके उनकी गंभीरता को कम किया जा सकता है और उन खाद्य पदार्थों को समाप्त किया जा सकता है जो मल के निकासी में देरी करते हैं (उदाहरण के लिए, पेस्ट्री, पाक उत्पाद)। यदि कब्ज होता है, तो इसे खत्म करने के लिए, लैक्टुलोज सिरप (डुप्लेक, पोर्टलैक, नॉर्मेज़, आदि) पर आधारित जुलाब पीने की सलाह दी जाती है, जो भ्रूण के लिए हानिकारक नहीं होते हैं और हल्का प्रभाव डालते हैं।
डायाफ्राम पर गर्भाशय का दबाव सांस की तकलीफ जैसे सांस की तकलीफ, हवा की कमी की भावना, गहरी सांस लेने में असमर्थता आदि को भड़काता है। इन संवेदनाओं को कम करने और उनके प्रकट होने पर उन्हें रोकने के लिए, आपको साँस लेने के व्यायाम करने की आवश्यकता है।
एडिमा गर्भावस्था की सबसे ध्यान देने योग्य अभिव्यक्ति है, जो महिला को सबसे बड़ी असुविधा लाती है। इस मामले में, एडिमा सामान्य और पैथोलॉजिकल हो सकती है। सामान्य एडिमा पैथोलॉजी का संकेत नहीं देती है और उपचार की आवश्यकता नहीं होती है। इस तरह की सामान्य सूजन समय के साथ नहीं बढ़ती है, और चेहरे और हाथों की तेज और तेज सूजन नहीं होती है। पैथोलॉजिकल एडीमा गर्भावस्था की जटिलताओं को इंगित करता है, उनकी उपस्थिति के लिए तत्काल अस्पताल में भर्ती की आवश्यकता होती है। पैथोलॉजिकल एडिमा समय में वृद्धि और हाथों और चेहरे की गंभीर सूजन की आवधिक उपस्थिति की विशेषता है।
 33वें हफ्ते की गर्भवती महिलाओं के पैर अक्सर परेशान करते हैं। ज्यादातर पैरों में सूजन और उन पर अधिक भार के कारण दर्द होता है। पैरों में दर्द कम करने के लिए, उन्हें आराम करने की जरूरत है, दिन में कई बार, अपने पैरों को ऊपर उठाकर आराम करने के लिए लेटें। और जब ज्यादा देर तक चलना या खड़ा होना हो तो हर 40 मिनट में 10-15 मिनट के लिए बैठना चाहिए। पैरों में दर्द के अलावा, महिलाएं बछड़े की मांसपेशियों में ऐंठन के बारे में चिंतित हैं, जो आमतौर पर कैल्शियम की कमी, विटामिन बी 12, कम रक्त शर्करा की एकाग्रता और पैरों पर एक मजबूत भार के कारण होता है। ऐंठन को रोकने के लिए, आपको पैर को जोर से अपनी ओर खींचने की जरूरत है, जब तक कि दर्द पूरी तरह से गायब न हो जाए। और बरामदगी की रोकथाम के लिए, आपको कैल्शियम सप्लीमेंट, बी विटामिन लेने और पैरों पर भारी भार से बचने की आवश्यकता है।
33वें हफ्ते की गर्भवती महिलाओं के पैर अक्सर परेशान करते हैं। ज्यादातर पैरों में सूजन और उन पर अधिक भार के कारण दर्द होता है। पैरों में दर्द कम करने के लिए, उन्हें आराम करने की जरूरत है, दिन में कई बार, अपने पैरों को ऊपर उठाकर आराम करने के लिए लेटें। और जब ज्यादा देर तक चलना या खड़ा होना हो तो हर 40 मिनट में 10-15 मिनट के लिए बैठना चाहिए। पैरों में दर्द के अलावा, महिलाएं बछड़े की मांसपेशियों में ऐंठन के बारे में चिंतित हैं, जो आमतौर पर कैल्शियम की कमी, विटामिन बी 12, कम रक्त शर्करा की एकाग्रता और पैरों पर एक मजबूत भार के कारण होता है। ऐंठन को रोकने के लिए, आपको पैर को जोर से अपनी ओर खींचने की जरूरत है, जब तक कि दर्द पूरी तरह से गायब न हो जाए। और बरामदगी की रोकथाम के लिए, आपको कैल्शियम सप्लीमेंट, बी विटामिन लेने और पैरों पर भारी भार से बचने की आवश्यकता है।
गर्भावस्था के 33वें सप्ताह में दर्द और ऐंठन के अलावा, महिलाओं को पैरों और बाहों में सुन्नता का अनुभव हो सकता है। यह सनसनी अज्ञात कारणों से होती है, लेकिन डॉक्टर निश्चित रूप से जानते हैं कि यह खतरनाक नहीं है।
स्नायुबंधन, कण्डरा और जोड़ों पर गर्भाशय का खिंचाव और दबाव, गुरुत्वाकर्षण का केंद्र आगे की ओर स्थानांतरित हो गया, साथ ही जन्म नहर के लुमेन का विस्तार करने के लिए पैल्विक हड्डियों का विचलन, पीठ के निचले हिस्से में लगातार दर्द को भड़काता है , त्रिकास्थि, कोक्सीक्स, कूल्हों और श्रोणि। इन दर्दों की तीव्रता और गंभीरता अलग-अलग हो सकती है, लेकिन सभी गर्भवती महिलाएं कुछ हद तक इनसे पीड़ित होती हैं। चलते समय पैल्विक हड्डियों का विचलन भी असुविधा को भड़का सकता है। आप इन दर्द की गंभीरता को कम करने की कोशिश कर सकते हैं, नियमित रूप से दिन में कई बार 5 से 15 मिनट के लिए, चारों तरफ उठकर (घुटने-कोहनी की स्थिति में) या अपनी तरफ आराम करने के लिए लेट जाएं।
कई महिलाओं को 33वें सप्ताह में सिरदर्द और चक्कर आने की समस्या होती है, जो निम्न रक्तचाप, रक्ताल्पता, भूख या मस्तिष्क की वाहिकाओं पर अधिक भार के कारण हो सकता है। सिर दर्द और चक्कर आने से राहत पाने के लिए दिन में कई बार ठंडे और अंधेरे कमरे में आराम करने की सलाह दी जाती है।
इसके अलावा, 33वें सप्ताह में, महिलाओं में अक्सर निम्न रक्तचाप होता है, जो बार-बार दिल की धड़कन, चक्कर आना या यहां तक कि बेहोशी का कारण बनता है।
पेट का तेजी से विकास त्वचा में एक मजबूत तनाव का कारण बनता है, जिससे पेट, जांघों और पक्षों की त्वचा में गंभीर खुजली और दाने हो सकते हैं। यदि खुजली और दाने शरीर के अन्य भागों में नहीं फैलते हैं, और उनकी गंभीरता समय के साथ नहीं बढ़ती है, तो कुछ भी खतरनाक नहीं है - यह सिर्फ त्वचा की खिंचाव की प्रतिक्रिया है। खुजली और चकत्ते को कम करने के लिए, आपको त्वचा को विभिन्न यौगिकों के साथ चिकनाई करने की आवश्यकता होती है जो इसकी लोच में सुधार कर सकते हैं। ये हैं, उदाहरण के लिए, वनस्पति तेल (सूरजमुखी, मक्का, जैतून, बादाम, आदि), पौष्टिक क्रीम या खिंचाव के निशान के लिए विशेष कॉस्मेटिक उत्पाद।
लेकिन अगर खुजली या दाने तेज हो जाएं और शरीर के अन्य हिस्सों में फैल जाएं, तो आपको डॉक्टर को दिखाने की जरूरत है, क्योंकि यह किसी बीमारी का संकेत हो सकता है।
त्वचा के तेजी से खिंचने से स्ट्रेच मार्क्स (खिंचाव के निशान) हो सकते हैं। खिंचाव के निशान के जोखिम को कम करने के लिए, त्वचा को वनस्पति तेलों (सूरजमुखी, मकई, जैतून, बादाम, आदि), पौष्टिक क्रीम या विशेष कॉस्मेटिक उत्पादों के साथ चिकनाई करनी चाहिए। लेकिन अगर खिंचाव के निशान दिखाई देते हैं, तो बिना ऑपरेशन की मदद के रूढ़िवादी तरीकों से उन्हें हटाना असंभव है।
कोलोस्ट्रम समय-समय पर 33 वें सप्ताह में निपल्स से स्रावित होता है, जिसे आपको केवल एक साफ और सूखे कपड़े से चुनने की आवश्यकता होती है। आपको स्तन से कोलोस्ट्रम को निचोड़ने की कोशिश नहीं करनी चाहिए, क्योंकि इससे मैस्टाइटिस हो सकता है।
बिना असफल हुए, 33वें सप्ताह में हर महिला को समय-समय पर छोटे संकुचन महसूस होते हैं, न कि नियमित संकुचन, जिसे प्रशिक्षण कहा जाता है। इस प्रकार, गर्भाशय बच्चे के जन्म के लिए तैयार करता है। हालांकि, यदि संकुचन दर्दनाक और नियमित हो जाते हैं, तो आपको प्रसूति अस्पताल में भर्ती होने की आवश्यकता है, क्योंकि यह समय से पहले जन्म का संकेत देता है।
एक बड़ा पेट एक महिला को सरल और सामान्य आंदोलनों को करने से रोकता है, उसे सोने के लिए आरामदायक स्थिति खोजने की अनुमति नहीं देता है और आम तौर पर कई असुविधाएँ पैदा करता है। दुर्भाग्य से, इसे बदला नहीं जा सकता, आपको बस धैर्य रखना होगा। इस तरह की असुविधाएँ, साथ ही मानसिक और शारीरिक तनाव, अनिद्रा, चिड़चिड़ापन, थकान आदि को भड़का सकती हैं।
अलग से, अवर वेना कावा के संपीड़न के अपेक्षाकृत सामान्य सिंड्रोम के बारे में कहना आवश्यक है। यह सिंड्रोम अवर वेना कावा के संपीड़न के कारण होने वाला एक विकृति है, जिसमें पैरों में रक्त का ठहराव और मस्तिष्क, फेफड़े और हृदय में अपर्याप्त रक्त प्रवाह होता है, जो चक्कर आना, बेहोशी और दुर्लभ मामलों में भी ऐंठन से प्रकट होता है। अवर वेना कावा संपीड़न सिंड्रोम की अभिव्यक्तियों को कम करने या इसकी घटना को रोकने के लिए, आपको केवल अपनी तरफ सोने की जरूरत है, अपने पैरों को पार न करें, असहज स्थिति में न बैठें, और विभिन्न क्रियाओं को करने से बचें जिससे संपीड़न हो सकता है पैरों के बर्तन।
आवंटन
 33वें सप्ताह में योनि स्राव अपेक्षाकृत प्रचुर मात्रा में होना चाहिए, एक तरल, सजातीय स्थिरता, दूधिया या पारभासी सफेद रंग का, एक खट्टा, बिना तीखे गंध के साथ। इस तरह के स्राव में मवाद, बलगम या रक्त की अशुद्धियाँ नहीं होनी चाहिए। इसके अलावा, सामान्य निर्वहन कभी भी महिला को जननांग क्षेत्र में असुविधा नहीं देता है।
33वें सप्ताह में योनि स्राव अपेक्षाकृत प्रचुर मात्रा में होना चाहिए, एक तरल, सजातीय स्थिरता, दूधिया या पारभासी सफेद रंग का, एक खट्टा, बिना तीखे गंध के साथ। इस तरह के स्राव में मवाद, बलगम या रक्त की अशुद्धियाँ नहीं होनी चाहिए। इसके अलावा, सामान्य निर्वहन कभी भी महिला को जननांग क्षेत्र में असुविधा नहीं देता है। उपरोक्त से अलग कोई भी डिस्चार्ज पैथोलॉजिकल है। तो, एक विषम स्थिरता (गांठ, गुच्छे, बुलबुले, आदि के साथ), एक अप्रिय गंध के साथ, मवाद, बलगम या रक्त की अशुद्धियों के साथ-साथ एक पीले, हरे, भूरे, मिट्टी के रंग के साथ निर्वहन की उपस्थिति का संकेत मिलता है जननांग पथ में संक्रामक और भड़काऊ प्रक्रियाएं। यदि इनमें से कम से कम एक लक्षण प्रकट होता है (उदाहरण के लिए, एक पीला रंग, या एक अप्रिय गंध, या बलगम का मिश्रण, आदि), तो आपको जांच और उपचार के लिए डॉक्टर से परामर्श करना चाहिए।
दूसरा सबसे आम पैथोलॉजिकल डिस्चार्ज स्पॉटिंग स्पॉटिंग है। जब इस तरह के डिस्चार्ज दिखाई देते हैं, तो आपको अस्पताल में भर्ती होने की आवश्यकता होती है, क्योंकि जननांग पथ से रक्त गंभीर और दुर्जेय रोग स्थितियों का संकेत दे सकता है जिससे गर्भावस्था का नुकसान हो सकता है।
अंत में, योनि स्राव के अलावा, 33वें सप्ताह में पानी का रिसाव हो सकता है। पानी का रिसाव दो प्रकार का हो सकता है - या तो छोटे भागों का धीमा और आवधिक बहिर्वाह, या एक समय में बड़ी मात्रा में बहिर्वाह।
जब पानी छोटे हिस्से में रिसता है, तो एक महिला को योनि से एक मीठी गंध के साथ बादलदार पीले या सफेद पानी का एपिसोडिक डिस्चार्ज दिखाई देता है। हालाँकि, कभी-कभी पानी इतने छोटे हिस्से में लीक हो जाता है कि महिला को इस मीठे पानी का ध्यान भी नहीं रहता है, लेकिन वह पेरिनेम में नमी की निरंतर अनुभूति का अनुभव करती है और नोट करती है कि प्यूबिस, जांघों और पेरिनेम की त्वचा चिपचिपी हो जाती है। ये दोनों विकल्प पानी के रिसाव का संकेत देते हैं। यदि पानी के रिसाव के संकेत हैं, तो आपको जांच के लिए डॉक्टर से परामर्श करना चाहिए और गर्भावस्था के प्रबंधन के लिए आगे की योजना तैयार करनी चाहिए।
एक बार में बड़ी मात्रा में पानी का बहना उनके आंशिक रिसाव की तुलना में कम अनुकूल होता है। दरअसल, पानी की एक बड़ी मात्रा के बहिर्वाह के बाद, एक परीक्षा के लिए अस्पताल जाना आवश्यक है, ताकि डॉक्टर यह देख सकें कि गर्भाशय में कितना एमनियोटिक द्रव बचा है और यह आकलन करें कि क्या यह आगे के विकास के लिए पर्याप्त है। भ्रूण। यदि पर्याप्त पानी नहीं बचा है, और भ्रूण बाद के जीवन के लिए पर्याप्त नहीं है, तो डॉक्टरों को श्रम प्रेरित करना होगा, और बच्चा समय से पहले पैदा होगा। लेकिन अगर बहुत सारा पानी बचा है, तो डॉक्टर आमतौर पर माँ और भ्रूण की स्थिति की लगातार निगरानी करते हुए गर्भावस्था को जारी रखने के लिए छोड़ देते हैं। हालांकि, ऐसी स्थिति में, आपको किसी भी समय इस तथ्य के लिए तैयार रहने की आवश्यकता है कि भ्रूण की स्थिति खराब हो जाएगी, और डॉक्टरों को प्रसव पीड़ा को प्रेरित करना होगा।
खून बह रहा है
किसी भी मात्रा, किसी भी रंग और गाढ़ेपन में रक्त का अलगाव रक्तस्राव है। गर्भावस्था के 33 वें सप्ताह में, जननांगों से किसी भी रक्तस्राव को खतरनाक माना जाना चाहिए, क्योंकि पहली नज़र में भी, संभोग के बाद एक साधारण धब्बा भारी और खतरनाक रक्तस्राव के लिए "मुखौटा" हो सकता है। इसलिए, जब गर्भावस्था के 33 वें सप्ताह में जननांग पथ से रक्त दिखाई देता है, तो आपको हमेशा एक एम्बुलेंस को कॉल करना चाहिए, क्योंकि ऐसी स्थितियों में, जैसा कि कहा जाता है, इसे न करने की तुलना में इसे ज़्यादा करना बेहतर है।आपको यह भी याद रखना चाहिए और जानना चाहिए कि शारीरिक परिश्रम से रक्तस्राव बढ़ जाता है। इसलिए, जब योनि से रक्त निकलता है, तो एम्बुलेंस को बुलाकर, आपको केवल अपार्टमेंट का दरवाजा खोलना होगा, अपना पासपोर्ट, पॉलिसी, एक्सचेंज कार्ड और फोन लेना होगा, और बिस्तर पर जाना होगा, और अपार्टमेंट के चारों ओर नहीं दौड़ना होगा। अस्पताल के लिए चीजें पैक करें। आखिरकार, सक्रिय फीस रक्तस्राव में वृद्धि कर सकती है, जो भ्रूण या मां के लिए घातक हो सकती है। आपको दरवाजा खुला रखकर डॉक्टरों का इंतजार करना होगा, क्योंकि खून बहने से बेहोशी हो सकती है, जिसके परिणामस्वरूप आने वाले डॉक्टर महिला की मदद नहीं कर पाएंगे।
गर्भाशय और पेट
 33वें सप्ताह में, गर्भाशय डायाफ्राम के नीचे स्थित होता है, इसके फंडस (FHH) की ऊंचाई औसतन 33 सेमी होती है, लेकिन यह 29 से 35 सेमी तक भिन्न हो सकती है। और उसके बाद, गर्भाशय का निचला भाग इस तथ्य के कारण थोड़ा नीचे गिर जाएगा कि भ्रूण का सिर छोटे श्रोणि में प्रवेश करेगा, और महिला को कुछ राहत भी महसूस होगी।
33वें सप्ताह में, गर्भाशय डायाफ्राम के नीचे स्थित होता है, इसके फंडस (FHH) की ऊंचाई औसतन 33 सेमी होती है, लेकिन यह 29 से 35 सेमी तक भिन्न हो सकती है। और उसके बाद, गर्भाशय का निचला भाग इस तथ्य के कारण थोड़ा नीचे गिर जाएगा कि भ्रूण का सिर छोटे श्रोणि में प्रवेश करेगा, और महिला को कुछ राहत भी महसूस होगी। 33 वें सप्ताह में, गर्भाशय पहले से ही बच्चे के जन्म के लिए सक्रिय रूप से तैयारी कर रहा है, जिसके परिणामस्वरूप महिला समय-समय पर ब्रेक्सटन हिक्स प्रशिक्षण संकुचन और निचले पेट में एक एपिसोडिक खींचने-दर्द की सनसनी महसूस करती है, जो अंग की मांसपेशियों के संकुचन के कारण होती है। . ये संवेदनाएं आमतौर पर अचानक आती हैं, लंबे समय तक नहीं रहतीं, अपने आप चली जाती हैं, और बहुत दर्दनाक नहीं होती हैं। अपनी बाईं ओर लेट कर मुद्रा बनाकर उनका इंतजार करना सबसे अच्छा है।
33 वें सप्ताह में पेट बहुत प्रभावशाली है, इसकी परिधि 86 - 91 सेमी है बीच में अंधेरे पट्टी चौड़ी और ध्यान देने योग्य है, यह पेट को दो बराबर हिस्सों में विभाजित करती है, और नाभि पहले ही सपाट और फैली हुई है। तेज खिंचाव के कारण पेट की त्वचा में खुजली, खुजली, उस पर खिंचाव के निशान दिखाई दे सकते हैं और कभी-कभी छोटे-छोटे लाल चकत्ते भी पड़ सकते हैं।
पेट और शरीर के अन्य भागों में दर्द
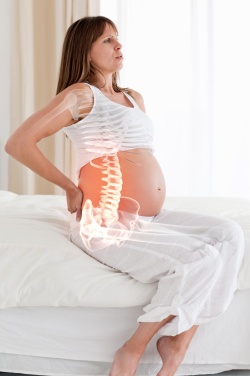 दुर्भाग्य से, शरीर में होने वाले परिवर्तन और उच्च भार इस तथ्य की ओर ले जाते हैं कि 33 वें सप्ताह में एक गर्भवती महिला को विभिन्न प्रकार के दर्द का अनुभव हो सकता है, जो कि पूरी तरह से सामान्य हैं और बीमारियों के विकास का संकेत नहीं देते हैं। आइए हम विभिन्न स्थानीयकरणों के ऐसे सामान्य दर्द पर विचार करें, साथ ही एक ही स्थानीयकरण के पैथोलॉजिकल दर्द और उन्हें एक दूसरे से अलग करने के तरीकों का संक्षेप में वर्णन करें।
दुर्भाग्य से, शरीर में होने वाले परिवर्तन और उच्च भार इस तथ्य की ओर ले जाते हैं कि 33 वें सप्ताह में एक गर्भवती महिला को विभिन्न प्रकार के दर्द का अनुभव हो सकता है, जो कि पूरी तरह से सामान्य हैं और बीमारियों के विकास का संकेत नहीं देते हैं। आइए हम विभिन्न स्थानीयकरणों के ऐसे सामान्य दर्द पर विचार करें, साथ ही एक ही स्थानीयकरण के पैथोलॉजिकल दर्द और उन्हें एक दूसरे से अलग करने के तरीकों का संक्षेप में वर्णन करें। सबसे पहले, हम बताते हैं कि आमतौर पर गर्भाशय को सहारा देने वाले स्नायुबंधन के तनाव के साथ-साथ प्रशिक्षण संकुचन के कारण एक महिला को पेट में दर्द का अनुभव हो सकता है। इस तरह के दर्द कभी भी सभी ध्यान को अवशोषित नहीं करते हैं, जैसे कि चेतना की परिधि पर, और यह पेट में पैथोलॉजिकल दर्द से उनका मुख्य अंतर है। प्रशिक्षण संकुचन से सामान्य दर्द पेट के निचले हिस्से में स्थानीयकृत होते हैं और खींचने-दर्द वाले चरित्र के होते हैं। वे समय-समय पर होने वाले हमलों में होते हैं जो अनियमित होते हैं, समय के साथ खराब नहीं होते हैं, और अपने आप चले जाते हैं। और गर्भाशय के स्नायुबंधन के तनाव से सामान्य दर्द पेट के किनारों पर स्थानीय होते हैं और हल्के खिंचाव की प्रकृति में होते हैं, और अचानक आंदोलनों के साथ - अल्पकालिक दर्दनाक पीठ दर्द।
फिजियोलॉजिकल के अलावा, पेट दर्द पैथोलॉजिकल भी हो सकता है। ज्यादातर, गर्भवती महिलाओं को पाचन संबंधी विकारों के कारण पेट में दर्द का अनुभव होता है। वे लंबे समय तक नहीं रहते हैं, अपने आप चले जाते हैं या पारंपरिक दवाएं लेने के बाद। इन दर्दों को पहचानना आसान है, क्योंकि ये गर्भावस्था से पहले महिला को पता थे। पाचन विकारों में दर्द आमतौर पर खतरनाक नहीं होता है।
यह ध्यान में रखा जाना चाहिए कि पैथोलॉजिकल पेट दर्द गंभीर बीमारियों के कारण हो सकता है जो गर्भावस्था के नुकसान या मृत्यु का कारण बन सकता है (उदाहरण के लिए, तीव्र एपेंडिसाइटिस, प्लेसेंटल एब्डोमिनल, आदि)। ऐसी बीमारियों में दर्द पेट के किसी भी हिस्से में स्थानीय हो सकता है, खींचने, दर्द, काटने या तेज क्रैम्पिंग चरित्र होता है और पीठ के निचले हिस्से में दर्द, बुखार, रक्त के योनि स्राव या बड़ी मात्रा में मैला पानी, तेज गिरावट के साथ जोड़ा जाता है भलाई में। गंभीर बीमारियों से जुड़े पेट में वर्णित पैथोलॉजिकल दर्द की स्थिति में तत्काल चिकित्सा हस्तक्षेप की आवश्यकता होती है, एक एम्बुलेंस को तत्काल बुलाया जाना चाहिए।
घटना की आवृत्ति के मामले में दूसरे स्थान पर पसलियों और हाइपोकॉन्ड्रिअम में दर्द होता है। इस स्थानीयकरण के सामान्य दर्द शरीर के इन हिस्सों में भ्रूण के धक्का के कारण होते हैं। वे अचानक, आवधिक नहीं, छोटे, तेज, लेकिन जल्दी से गुजरने वाले दर्दनाक संवेदनाओं की प्रकृति में हैं। लेकिन हाइपोकॉन्ड्रिअम में पैथोलॉजिकल दर्द लंबे समय तक रहता है, अपने आप दूर नहीं जाता है, प्रकृति में दर्द होता है, अक्सर कड़वाहट और मतली के साथ जोड़ा जाता है, और लगभग हमेशा यकृत या पित्ताशय की थैली के रोगों के कारण होता है। यदि आप हाइपोकॉन्ड्रिअम में पैथोलॉजिकल दर्द का अनुभव करते हैं, तो आपको जल्द से जल्द डॉक्टर से परामर्श करना चाहिए।
जन्म नहर के लुमेन को बढ़ाने के लिए पैल्विक हड्डियों का विचलन भ्रूण को जन्म के लिए पर्याप्त जगह प्रदान करने के लिए आवश्यक है। हालांकि, पैल्विक हड्डियों के पक्ष में विचलन और इसके स्नायुबंधन के नरम होने की प्रक्रिया से श्रोणि, कूल्हों, प्यूबिस और पेरिनेम की हड्डियों में दर्द होता है, साथ ही चलने में असुविधा भी होती है। इस तरह की अप्रिय संवेदनाएं लगभग हमेशा सामान्य होती हैं, लेकिन अगर प्यूबिस में तेज दर्द अचानक "डक गैट" के संयोजन में प्रकट होता है, तो यह सिम्फिसाइटिस के कारण होने वाले दर्द की पैथोलॉजिकल प्रकृति को इंगित करता है - जघन जोड़ की सूजन। ऐसे में आपको डॉक्टर को दिखाने की जरूरत है।
हड्डियों, मांसपेशियों, जोड़ों और स्नायुबंधन पर एक उच्च भार, ऊतकों पर गर्भाशय का दबाव, साथ ही आगे गुरुत्वाकर्षण के केंद्र में बदलाव इस तथ्य की ओर जाता है कि गर्भावस्था के दौरान सभी महिलाओं को कम या ज्यादा अलग-अलग तीव्रता का दर्द होता है पीठ में, पीठ के निचले हिस्से में, त्रिकास्थि, कोक्सीक्स, श्रोणि की हड्डियाँ, जांघों और पैरों में। इस तरह के दर्द व्यायाम के बाद तेज हो जाते हैं, कम हो जाते हैं या आराम के बाद गायब हो जाते हैं, प्रकट होते हैं और दिन के दौरान पूरी तरह से गायब हो जाते हैं। इस तरह के दर्द की गंभीरता को कम करने का एक ही तरीका है - कंकाल पर भार को कम करने के लिए: एक पट्टी पहनें, ऊँची एड़ी के जूते न पहनें, बैकलेस स्टूल पर न बैठें, वज़न न उठाएँ, न चलें या खड़े न हों लंबे समय तक, आदि।
हालांकि, त्रिकास्थि, पीठ के निचले हिस्से और पैरों में दर्द पैथोलॉजिकल भी हो सकता है। इस प्रकार, पीठ दर्द पैथोलॉजिकल हैं यदि वे मूत्र अंगों के रोगों से उकसाए जाते हैं, और इस मामले में वे पेशाब के दौरान दर्द और / या बुखार के साथ संयुक्त होते हैं। त्रिकास्थि में दर्द पैथोलॉजिकल है यदि यह कटिस्नायुशूल (सियाटिक तंत्रिका की पिंचिंग) के कारण होता है, लेकिन इस मामले में वे तेज, मजबूत, कम नहीं होते हैं, सचमुच सहन करने में कठिन होते हैं, और पैर को दे देते हैं। पैरों में दर्द पैथोलॉजिकल है यदि वे प्रीक्लेम्पसिया (गर्भावस्था की एक भयानक जटिलता) का संकेत देते हैं। लेकिन गेस्टोसिस के लक्षण तीन लक्षणों की एक साथ उपस्थिति हैं: पैरों में दर्द + हाथों और चेहरे की गंभीर सूजन + आंखों के सामने मक्खियों और धब्बों का चमकना या धुंधली दृष्टि। यदि कटिस्नायुशूल और मूत्र अंगों के रोगों के साथ, आपको क्लिनिक में डॉक्टर से परामर्श करने की आवश्यकता है, तो यदि आपको प्रीक्लेम्पसिया का संदेह है, तो आपको जल्द से जल्द अस्पताल में भर्ती होना चाहिए।
बहुत बार, 33 वें सप्ताह में महिलाएं मलाशय और गुदा में दर्द के बारे में चिंतित होती हैं, जो आमतौर पर बवासीर के कारण होती हैं। यदि इस बीमारी के लक्षण प्रकट होते हैं, तो आपको डॉक्टर से परामर्श करना चाहिए, क्योंकि गर्भावस्था के दौरान बवासीर के इलाज की कमी से इस तथ्य का कारण बन जाएगा कि पैथोलॉजी गंभीर रूप में आगे बढ़ेगी।
सप्ताह 33: गर्भावस्था की संभावित जटिलताओं, सूजन, दर्द, निर्वहन (प्रसूति-स्त्री रोग विशेषज्ञ की सिफारिशें) - वीडियो
लिंग
 सामान्य तौर पर, अगर कोई महिला अंतरंगता चाहती है और अच्छा महसूस करती है, तो 33वें सप्ताह में सेक्स की अनुमति है।
सामान्य तौर पर, अगर कोई महिला अंतरंगता चाहती है और अच्छा महसूस करती है, तो 33वें सप्ताह में सेक्स की अनुमति है। यदि श्लेष्म प्लग या पानी बंद हो गया है, तो समय से पहले जन्म और गर्भावस्था की अन्य जटिलताओं का खतरा होने पर आप सेक्स नहीं कर सकते।
33वें सप्ताह में अंतरंगता में प्रवेश करते समय, आपको कई सरल नियमों का पालन करने की आवश्यकता होती है:
- लिंग को बहुत गहरा प्रवेश न करने दें, तेज और खुरदरा घर्षण न करें, चिकनी, धीमी और उथली हरकतें करें।
- ऐसे आसनों का प्रयोग न करें जिनमें पेट पर जोर का दबाव पड़े। इस दृष्टि से, पक्ष और पीछे की स्थिति इष्टतम हैं।
- योनि में स्खलन ("आना") न करें, क्योंकि वीर्य गर्भाशय ग्रीवा को नरम कर देता है और समय से पहले प्रसव को ट्रिगर कर सकता है। इस संबंध में, कई डॉक्टर 28 से 30 सप्ताह तक कंडोम में सेक्स करने की सलाह देते हैं।
वज़न
गर्भावस्था से पहले मौजूद वजन की तुलना में सप्ताह 33 में, शरीर का वजन 6.8 - 11.9 किलोग्राम तक बढ़ना चाहिए। इसके अलावा, अधिक वजन वाली महिलाओं में वजन बढ़ना 6.8 - 10.4 किलोग्राम की सीमा में होना चाहिए, और पतली महिलाओं को 11.9 किलोग्राम तक बढ़ने की अनुमति है।यदि वजन बढ़ना सामान्य सीमा के भीतर है, तो यह अंगों के आयतन और द्रव्यमान में वृद्धि के साथ-साथ ऊतकों में रक्त और द्रव की मात्रा में वृद्धि के कारण होता है। इसका मतलब यह है कि बच्चे के जन्म के बाद, सभी अंग, ऊतकों में रक्त और द्रव की मात्रा अपने सामान्य आकार और मात्रा में वापस आ जाएगी, और महिला का वजन गर्भावस्था से पहले जैसा ही होगा। इस प्रकार, स्थापित मानदंडों के भीतर वजन बढ़ने का मतलब है कि एक महिला गर्भावस्था के दौरान ठीक नहीं होती है, और बच्चे के जन्म के बाद उसे भ्रूण के गर्भ के दौरान दिखाई देने वाले अतिरिक्त पाउंड का सामना नहीं करना पड़ेगा।
लेकिन अगर वजन सामान्य से अधिक हो जाता है, तो इसका मतलब है कि महिला अतिरिक्त पाउंड प्राप्त कर रही है, जो कि वसा जमा हो जाएगी, बच्चे के जन्म के बाद स्पष्ट रूप से दिखाई देगी।
इसीलिए यह महत्वपूर्ण है कि वजन को मानक से अधिक न बढ़ने दिया जाए, जो कि प्रति सप्ताह 350 - 500 ग्राम है।
भोजन और शराब
 बेशक, एक महिला का आहार पूर्ण और विविध होना चाहिए, इसलिए मेनू में अनाज, साबुत रोटी, मांस, मछली, समुद्री भोजन, ताजी सब्जियां, फल, जामुन, मेवे, सूखे मेवे सहित पशु और वनस्पति मूल के स्वस्थ और स्वस्थ उत्पाद होने चाहिए। ., डेयरी उत्पाद, आदि। तदनुसार, खपत को कम करना या आहार से हानिकारक खाद्य पदार्थों और व्यंजनों को पूरी तरह से समाप्त करना आवश्यक है, विशेष रूप से डिब्बाबंद भोजन, तला हुआ, मसालेदार, नमकीन, स्मोक्ड, मसालेदार, मसालेदार, फास्ट फूड।
बेशक, एक महिला का आहार पूर्ण और विविध होना चाहिए, इसलिए मेनू में अनाज, साबुत रोटी, मांस, मछली, समुद्री भोजन, ताजी सब्जियां, फल, जामुन, मेवे, सूखे मेवे सहित पशु और वनस्पति मूल के स्वस्थ और स्वस्थ उत्पाद होने चाहिए। ., डेयरी उत्पाद, आदि। तदनुसार, खपत को कम करना या आहार से हानिकारक खाद्य पदार्थों और व्यंजनों को पूरी तरह से समाप्त करना आवश्यक है, विशेष रूप से डिब्बाबंद भोजन, तला हुआ, मसालेदार, नमकीन, स्मोक्ड, मसालेदार, मसालेदार, फास्ट फूड। खाद, फलों के पेय, जूस आदि को वरीयता देते हुए तरल की मात्रा को प्रति दिन 1.5 लीटर तक सीमित करना वांछनीय है। चाय और कॉफी पीना अवांछनीय है, क्योंकि वे एक महिला को बहुत ज्यादा उत्तेजित करते हैं। आप जब चाहें खा और पी सकते हैं, लेकिन इसे अक्सर करना बेहतर होता है, दिन में कई बार छोटे हिस्से में।
कुछ महिलाओं द्वारा अनुभव की जाने वाली विरोधाभासी इच्छा शरीर में प्रोटीन की कमी के कारण होती है, न कि शराब की आवश्यकता के कारण। इसलिए, शराब के लिए एक अकथनीय लालसा के साथ, आपको बस आहार में अधिक प्रोटीन खाद्य पदार्थ शामिल करने की आवश्यकता है, जैसे कि मांस, मछली, नट, पनीर, आदि। जैसे-जैसे शरीर में प्रोटीन की कमी पूरी होगी, शराब की लालसा कमजोर होती जाएगी। जब शराब पीने की बात आती है, तो ज्यादातर डॉक्टरों का मानना है कि एक गिलास बीयर या एक गिलास शराब से बच्चे को कोई नुकसान नहीं होगा।
स्वीकृत दवाएं
 गर्भावस्था के 33वें सप्ताह में उपयोग के लिए स्वीकार्य दवाएं इसके अनुसार निर्धारित की जाती हैं एफडीए वर्गीकरण, जो भ्रूण पर विभिन्न दवाओं के प्रभाव पर आधारित है। इस वर्गीकरण के अनुसार, सभी दवाओं को पांच समूहों (ए, बी, सी, डी और एक्स) में इस तरह बांटा गया है कि प्रत्येक समूह की दवाओं का भ्रूण पर समान और कड़ाई से परिभाषित प्रभाव पड़ता है। और भ्रूण पर कार्रवाई के प्रकार के आधार पर, एफडीए वर्गीकरण के अनुसार एक या दूसरे समूह की दवाओं को गर्भावस्था के 33 वें सप्ताह में उपयोग के लिए अनुमति या निषिद्ध किया जा सकता है।
गर्भावस्था के 33वें सप्ताह में उपयोग के लिए स्वीकार्य दवाएं इसके अनुसार निर्धारित की जाती हैं एफडीए वर्गीकरण, जो भ्रूण पर विभिन्न दवाओं के प्रभाव पर आधारित है। इस वर्गीकरण के अनुसार, सभी दवाओं को पांच समूहों (ए, बी, सी, डी और एक्स) में इस तरह बांटा गया है कि प्रत्येक समूह की दवाओं का भ्रूण पर समान और कड़ाई से परिभाषित प्रभाव पड़ता है। और भ्रूण पर कार्रवाई के प्रकार के आधार पर, एफडीए वर्गीकरण के अनुसार एक या दूसरे समूह की दवाओं को गर्भावस्था के 33 वें सप्ताह में उपयोग के लिए अनुमति या निषिद्ध किया जा सकता है। गर्भावस्था के 33 वें सप्ताह में, समूह ए की दवाओं का सुरक्षित रूप से उपयोग किया जा सकता है, जो भ्रूण के लिए हानिरहित हैं, और नैदानिक अभ्यास द्वारा अजन्मे बच्चे पर नकारात्मक प्रभाव की अनुपस्थिति की पुष्टि की जाती है। साथ ही 33वें सप्ताह में, आप समूह बी की दवाओं का उपयोग कर सकते हैं, जिनका भ्रूण पर भी नकारात्मक प्रभाव नहीं पड़ता है।
किसी गंभीर बीमारी की उपस्थिति में, जब उपचार आवश्यक हो और चिकित्सा नुकसान से अधिक अच्छा करेगी, और यह भी कि जब उपचार की अनुपस्थिति से गंभीर परिणाम होंगे, जिसमें भ्रूण या मां की संभावित मृत्यु भी शामिल है, तो समूह सी का उपयोग करने की अनुमति है दवाएं, जो सैद्धांतिक रूप से (लेकिन जरूरी नहीं) भ्रूण पर नकारात्मक प्रभाव डाल सकती हैं।
गर्भवती महिला की मृत्यु की धमकी के साथ, समूह डी की दवाओं का उपयोग किया जाता है, जो निश्चित रूप से भ्रूण पर नकारात्मक प्रभाव डालती हैं। लेकिन जब जीवन और मृत्यु की बात आती है, तो डॉक्टर एक महिला को बचाने के लिए आवश्यक मानते हैं, क्योंकि यह कितना भी खौफनाक लगता है, वह दूसरे बच्चे को जन्म देने में सक्षम होगी यदि दवा बच्चे की विकृतियों या मृत्यु की ओर ले जाती है। ले जाना। और अगर महिला को नहीं बचाया गया, तो वह मर जाएगी, और संभवतः, बच्चा। ऐसी गंभीर स्थिति में डॉक्टर एक महिला की जान बचाते हैं।
गर्भावस्था के दौरान ग्रुप एक्स दवाओं का कभी भी उपयोग नहीं किया जाता है, क्योंकि वे भ्रूण की मृत्यु का कारण बनती हैं।
इस प्रकार, यह समझने के लिए कि क्या किसी विशेष दवा का उपयोग गर्भावस्था के दौरान किया जा सकता है, यह पता लगाना आवश्यक है कि एफडीए वर्गीकरण के अनुसार यह किस समूह से संबंधित है। ऐसा करना सरल है - केवल उपयोग के लिए आधिकारिक निर्देश पढ़ें, और विशेष रूप से - "गर्भावस्था और स्तनपान के दौरान उपयोग करें" अनुभाग।
यदि निर्देश इंगित करते हैं कि गर्भावस्था की पूरी अवधि के दौरान उपयोग के लिए दवा को मंजूरी दी गई है, तो यह समूह ए से संबंधित है। पहली तिमाही में निषिद्ध", या "पशु प्रयोगों ने भ्रूण पर नकारात्मक प्रभाव नहीं दिखाया, लेकिन मानव अध्ययन नहीं किए गए, जिसके परिणामस्वरूप, सैद्धांतिक रूप से, भ्रूण पर नकारात्मक प्रभाव पड़ने की संभावना है, और इसलिए आप जोखिम / लाभ अनुपात का आकलन करने के बाद ही डॉक्टर द्वारा निर्देशित दवा ले सकते हैं," तो यह दवा समूह बी से संबंधित है। यदि निर्देश इंगित करते हैं कि "दवा का पशु प्रयोगों के दौरान भ्रूण पर नकारात्मक प्रभाव पड़ता है, इसलिए यह उपयोग के लिए निषिद्ध है या एक चिकित्सक की देखरेख में गंभीर परिस्थितियों में इस्तेमाल किया जा सकता है," तो यह समूह सी के अंतर्गत आता है। यदि निर्देश इंगित करते हैं कि "दवा उपयोग के लिए निषिद्ध है, क्योंकि इसका भ्रूण पर नकारात्मक प्रभाव पड़ता है", तो यह समूह डी या एक्स के अंतर्गत आता है।
चूंकि व्यवहार में निर्देशों को पढ़ना और यह समझना हमेशा संभव नहीं होता है कि गर्भावस्था के 33वें सप्ताह में किसी विशेष दवा का उपयोग किया जा सकता है या नहीं, नीचे हम समूह ए और बी से दवाओं की एक सूची प्रदान करते हैं जो अक्सर रोजमर्रा की जिंदगी में उपयोग की जाती हैं और जो 33वें हफ्ते में पी सकते हैं :
- ज्वरनाशक (शरीर के तापमान को कम करने के लिए) - आप एक सक्रिय पदार्थ (Acamol-Teva, Daleron, Ifimol, Kalpol, Panadol, Lupocet, आदि) या एसिटाइलसैलिसिलिक एसिड (एस्पिरिन, एसिटाइलसैलिसिलिक एसिड, आदि) के रूप में पेरासिटामोल युक्त दवाएं ले सकते हैं।) . इस मामले में, पेरासिटामोल पर आधारित दवाएं लेने की सलाह दी जाती है, क्योंकि एसिटाइलसैलिसिलिक एसिड, सिद्धांत रूप में, एक अधिक खतरनाक पदार्थ है। यद्यपि आपको एसिटाइलसैलिसिलिक एसिड लेने से डरना नहीं चाहिए, क्योंकि इस पदार्थ का अब सावधानीपूर्वक अध्ययन किया गया है और गर्भावस्था के तीसरे तिमाही में सुरक्षित पाया गया है (पहले यह माना जाता था कि गर्भावस्था के तीसरे तिमाही में एसिटाइलसैलिसिलिक एसिड हानिकारक था)। (इलाज के लिए) दूध आदि। इसलिए, 33वें सप्ताह में जन्म लेने वाले बच्चों का लगभग 100% मामलों में सफलतापूर्वक पालन-पोषण किया जाता है, जब तक कि निश्चित रूप से, बच्चे में विकृतियाँ न हों। गर्भावस्था के 33 वें सप्ताह में पैदा होने वाले समय से पहले बच्चे विकास में पीछे नहीं रहते हैं, सामान्य रूप से बढ़ते हैं और आम तौर पर भविष्य में अपने साथियों से अलग नहीं होते हैं, और इसलिए आपको 33 वें सप्ताह में बच्चे के जन्म से डरना नहीं चाहिए - बच्चा पूरी तरह से पैदा होगा स्वस्थ और पूरी तरह से सामान्य हो जाएगा।
कुछ मामलों में, जब एक महिला को गंभीर प्रीक्लेम्पसिया, प्रीक्लेम्पसिया या गर्भावस्था की अन्य जटिलताएँ होती हैं जो बच्चे या माँ की मृत्यु की धमकी देती हैं, तो डॉक्टर पहले से ही 33 वें सप्ताह में श्रम को प्रेरित करते हैं और समय से पहले जन्म को भड़काते हैं, क्योंकि ऐसी स्थितियों में वे सबसे अच्छा समाधान हैं कि भ्रूण और मां की जान बचाएगी।