एक्लम्पसिया - क्या गर्भावस्था जोखिम में है? माँ और बच्चे को स्वस्थ कैसे रखें?
एक्लम्पसिया देर से विषाक्तता (गर्भाशय) का सबसे गंभीर चरण है। शुरुआती विषाक्तता के विपरीत, एक्लम्पसिया सिंड्रोम न केवल भ्रूण और गर्भवती मां के स्वास्थ्य के लिए, बल्कि उन दोनों के जीवन के लिए भी बड़े खतरे से भरा होता है।
पैथोलॉजी सहज, अचानक, बहुत तेज़ी से विकसित होती है, इसलिए इसके परिणामों की भविष्यवाणी करना बहुत मुश्किल है। एक्लम्पसिया की घटना एडिमा की उपस्थिति, मूत्र में प्रोटीन की उपस्थिति और रक्तचाप में वृद्धि से पहले होती है।
स्थिति स्वतंत्र रोगों से संबंधित नहीं है और प्रसव के दौरान, प्रसव के दौरान, बच्चे को जन्म देने की अवधि के दौरान ही होती है। यह आमतौर पर गर्भवती - प्लेसेंटा - भ्रूण प्रणाली में गंभीर विकारों से जुड़ा होता है और गंभीर सीएनएस घावों का एक संयोजन होता है, जो सबसे गंभीर मामलों में आक्षेप और कोमा के विकास से प्रकट होता है।
90% से अधिक मामलों में, एक्लम्पसिया गर्भावस्था के 28वें सप्ताह के बाद होता है, बहुत कम (1% से अधिक नहीं) 20वें सप्ताह से पहले होता है। निदान मुश्किल नहीं है, इसलिए आधुनिक चिकित्सा हमले के बाद शायद ही कभी गंभीर जटिलताओं को नोट करती है।
कारण
स्पष्ट रूप से यह निर्धारित करना असंभव है कि गर्भवती महिलाओं को एक्लम्पसिया क्यों होता है। कई सिद्धांत हैं, लेकिन उनमें से कोई भी 100% विश्वसनीय नहीं है। डॉक्टर कई पूर्वगामी कारकों की पहचान करते हैं, जिनकी अनदेखी करने से पैथोलॉजी का विकास हो सकता है। इसमे शामिल है:
- उच्च रक्तचाप की स्थिति;
- पिछली गर्भधारण में इसी तरह के दौरे की उपस्थिति;
- आंतरिक अंगों की पुरानी बीमारियां (गंभीर गुर्दे की क्षति, हृदय और रक्त वाहिकाओं की विकृति, मधुमेह मेलेटस, गंभीर मोटापा);
- प्रारंभिक (18 वर्ष से पहले) या देर से (35 वर्ष के बाद) उम्र में पहला प्रसव;
- गरीब गर्भाशय रक्त प्रवाह;
- नाल में विकार;
- करीबी रिश्तेदारों में एक्लम्पसिया।
गर्भधारण के बीच का समय अंतराल दस वर्ष से अधिक होने पर रोग संबंधी स्थिति विकसित होने का जोखिम बढ़ जाता है। अक्सर, एक्लम्पसिया गर्भावस्था के दौरान मनाया जाता है (70% मामलों तक)। बच्चे के जन्म के दौरान, बच्चे के जन्म के बाद दर लगभग 25% है - 2-3% से अधिक नहीं।
लक्षण
पैथोलॉजी की घटना एक स्थिति से पहले होती है। यह ऐसे संकेतों की विशेषता है: मूत्र में प्रोटीन, उच्च रक्तचाप, एडिमा। एक्लम्पसिया सिंड्रोम उपरोक्त कारकों में से एक या दो की उपस्थिति में भी विकसित हो सकता है।
एडिमा देर से विषाक्तता का सबसे आम अभिव्यक्ति है। वे आम तौर पर पैरों और बाहों पर होते हैं, बाद में चेहरे और गर्दन के साथ-साथ पूरे शरीर में फैल जाते हैं। एडिमा प्रकृति में पैथोलॉजिकल हैं, वे न केवल एक रात के आराम के बाद कम हो जाते हैं, बल्कि तेजी से वजन बढ़ने (प्रति सप्ताह 500 ग्राम से अधिक) का कारण बनते हैं।
आम तौर पर, एक व्यक्ति के मूत्र में प्रोटीन नहीं होता है। गर्भवती महिलाओं में, प्रति दिन 0.333 g / l एक स्वीकार्य संकेतक हो सकता है। यदि संकेतक इस मानदंड से अधिक हैं, तो हम प्रोटीनूरिया के बारे में बात कर रहे हैं, इस मामले में महिला को डॉक्टर की सख्त निगरानी में होना चाहिए।
प्रीक्लेम्पसिया के लक्षणों वाली आधी से अधिक महिलाओं में मूत्र में प्रोटीन मौजूद होता है। हालांकि, 14% गर्भवती महिलाओं में, यूरिनलिसिस के परिणाम सामान्य हैं।
पैथोलॉजी के विकास का जोखिम 140/90 मिमी के रक्तचाप से बढ़ता है। आरटी। कला। (बीमारी का मध्यम रूप), 160/110 मिमी। आरटी। कला। (गंभीर रूप)।

अन्य खतरनाक कारक हैं:
- गंभीर सिरदर्द, चक्कर आना;
- समुद्री बीमारी और उल्टी;
- पेट और यकृत में दर्द;
- पेशाब के साथ समस्या;
- पूरे शरीर की गंभीर सूजन;
- दृश्य हानि, आंखों के सामने "मक्खियों" की उपस्थिति
रक्त की संरचना में एक पैथोलॉजिकल परिवर्तन होता है - प्लेटलेट्स की संख्या में कमी, लाल रक्त कोशिकाओं का विनाश। एडिमा, उच्च रक्तचाप और मूत्र में प्रोटीन की बढ़ी हुई सांद्रता की उपस्थिति "मध्यम एक्लम्पसिया" के निदान की अनुमति देती है। गंभीर मामलों में, दौरे और भ्रूण की मृत्यु हो सकती है।
मुख्य लक्षण ऐंठन वाले दौरे हैं, जो बेहोशी में समाप्त होते हैं, और गंभीर मामलों में, कोमा। एक्लम्पसिया की विशेषता सिरदर्द में वृद्धि, नींद की पुरानी गड़बड़ी और रक्तचाप में तेज उछाल है। तंत्रिका तंत्र के गहरे घाव मस्तिष्क की उत्तेजना को बढ़ाते हैं। अलग-अलग तीव्रता की बाहरी उत्तेजना आक्षेप को भड़का सकती है: तेज रोशनी, अचानक हलचल, तेज आवाज।
ऐंठन जब्ती में, कई चरणों को प्रतिष्ठित किया जा सकता है:
- चेहरे की मांसपेशियों में तनाव और हल्का सा कंपन, सामान्य स्थिति तेजी से बिगड़ती है।
- पूरे शरीर में खिंचाव, रीढ़ की अप्राकृतिक वक्रता, मांसपेशियों में संकुचन। आक्षेप, लुढ़कती आँखें, नाड़ी में परिवर्तन और श्वसन विफलता हैं। जब्ती का यह चरण सबसे खतरनाक है क्योंकि इससे पूर्ण श्वसन गिरफ्तारी, मस्तिष्क रक्तस्राव और संभावित मृत्यु का खतरा होता है।
- एक गर्भवती महिला का शरीर मजबूत ऐंठन के अधीन होता है, जो एक दूसरे को बदल देता है। जब्ती लगभग एक मिनट तक चलती है। सांस लेने और नाड़ी में गंभीर गड़बड़ी, मुंह से झाग का दिखना, जीभ काटने से खून निकलना इसकी विशेषता है। धीरे-धीरे ऐंठन कमजोर हो जाती है, श्वास सामान्य हो जाती है, त्वचा अपने प्राकृतिक रंग को प्राप्त कर लेती है।
- चेतना की वापसी। कुछ ही मिनटों में, महिला अपने होश में आ जाती है, उसकी नाड़ी और श्वास सामान्य हो जाती है, उसकी पुतलियाँ सिकुड़ जाती हैं। हस्तांतरित की यादें संरक्षित नहीं हैं।
एक जब्ती के बाद, स्थिति धीरे-धीरे स्थिर हो जाती है, लेकिन ऐंठन का कोमा में समाप्त होना असामान्य नहीं है। यह अवस्था कई घंटों से लेकर कई दिनों तक रह सकती है। यह मां और भ्रूण के स्वास्थ्य के लिए एक वास्तविक खतरा है।
मुख्य लक्षणों और उनकी गंभीरता के आधार पर रोग के वर्गीकरण में शामिल हैं:
- एक विशिष्ट रूप - उच्च दबाव, त्वचा की सूजन, मूत्र में प्रोटीन की उच्च मात्रा होती है।
- असामान्य रूप - अक्सर लक्षण लंबे समय तक प्रसव के साथ दिखाई देते हैं। रोग के इस रूप के साथ, सेरेब्रल एडिमा का निदान किया जाता है, जबकि अन्य लक्षण हल्के या अनुपस्थित होते हैं।
- गुर्दे का रूप - गुर्दे की गंभीर विकृतियों के साथ होता है।
ग्लोमेरुलोनेफ्राइटिस के साथ, गुर्दे में एक तीव्र सूजन प्रक्रिया, उदर गुहा और भ्रूण मूत्राशय में तरल पदार्थ के अत्यधिक संचय के साथ त्वचा की सूजन नगण्य हो सकती है।
निदान और उपचार

जैसा कि पहले ही उल्लेख किया गया है, रोग स्पष्ट है, इसलिए इसका निदान बड़ी मुश्किलें पेश नहीं करता है। स्थिति अक्सर इस तथ्य से बढ़ जाती है कि दौरे अचानक होते हैं और स्त्री रोग संबंधी परीक्षा या अल्ट्रासाउंड के लिए समय नहीं छोड़ते हैं। विशिष्ट संकेत एक्लम्पसिया को मिर्गी के दौरे के साथ-साथ मधुमेह कोमा से अलग करने में मदद करते हैं।
डॉक्टरों को समय पर देर से विषाक्तता के अग्रदूतों की पहचान करने और उनके संक्रमण को सबसे गंभीर रूप में रोकने के कार्य का सामना करना पड़ता है।
प्रारंभिक निदान, वे निवारक उपाय भी हैं जिनमें शामिल हैं:
- पहले लक्षणों की शुरुआत के समय के बारे में रोगी से पूछताछ करना, जैसे कि सूजन, सिरदर्द, दबाव बढ़ना;
- गर्भावस्था से पहले और उसके दौरान उत्पन्न होने वाले आंतरिक अंगों के संभावित रोगों का विश्लेषण;
- सामान्य रक्त और मूत्र परीक्षण;
- भ्रूण और आंतरिक अंगों की स्थिति;
- रक्तचाप की नियमित निगरानी;
- एडिमा का पता लगाना, उनकी गंभीरता और स्थान का आकलन;
- इलेक्ट्रोकार्डियोग्राम।
प्रीक्लेम्पसिया के स्तर पर नैदानिक उपायों को समय पर पूरा करने से गर्भवती माँ की स्थिति एक्लम्पसिया में ही नहीं जाने देगी। यदि ऐसा नहीं किया जाता है, तो जटिलताओं का खतरा बढ़ जाता है, जैसे गंभीर दिल की विफलता, स्ट्रोक या पक्षाघात, मानसिक विकार, कोमा और अचानक मृत्यु।
बहुत बार, एक्लम्पसिया का हमला तब होता है जब एक महिला एक चिकित्सा सुविधा से दूर होती है जहां उसे तत्काल सहायता प्राप्त होगी। सबसे पहले, बिना देर किए एम्बुलेंस को कॉल करना आवश्यक है। डॉक्टरों की प्रतीक्षा करते समय प्राथमिक चिकित्सा प्रदान की जानी चाहिए।
प्राथमिक चिकित्सा और आपातकालीन देखभाल
उल्टी और खून के अंतर्ग्रहण को रोकने के लिए गर्भवती महिला को अपनी बाईं ओर लिटाना चाहिए। यह नरम सतह पर हो तो बेहतर है, जो अतिरिक्त चोटों से बचने में मदद करेगा। आक्षेप के दौरान रोगी को पकड़ना आवश्यक नहीं है।
जब्ती के बाद, बलगम, झाग, उल्टी और खून के मुंह और नाक को साफ करना आवश्यक है। जब एक महिला अपने होश में आती है, तो उसे शांत करने और अतिरिक्त भावनात्मक तनाव को रोकने के लिए हर संभव प्रयास करना आवश्यक होगा।
एक्लम्पसिया के लिए आपातकालीन देखभाल, सबसे पहले, आक्षेपरोधी चिकित्सा है। रोगी को अंतःशिरा मैग्नीशियम सल्फेट (मैग्नेशिया) दिया जाता है। पहली मुख्य खुराक के बाद, मैग्नीशिया और खारा के समाधान के रूप में एक रखरखाव खुराक निर्धारित की जाती है। जब तक एक्लम्पसिया का खतरा बना रहता है तब तक इस तरह की चिकित्सा आवश्यक है।
चिकित्सा
एक्लम्पसिया के उपचार का उद्देश्य रक्तचाप को सामान्य करना, मस्तिष्क के काम को ठीक करना, रक्त परिसंचरण और रक्त के थक्के को बहाल करना है। ड्रग थेरेपी निर्धारित है, जिसका उद्देश्य रक्तचाप को सामान्य करना है। निफ़ेडिपिन, सोडियम नाइट्रोप्रासाइड, डोपेगीट दवाएं दिखाई जाती हैं। सटीक खुराक डॉक्टर द्वारा निर्धारित किया जाता है।

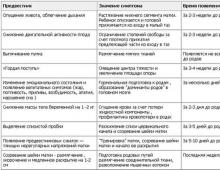
एक्लम्पसिया के उपचार में प्रयुक्त दवाएं
गंभीर एडिमा से राहत के लिए मूत्रवर्धक निर्धारित हैं, और मस्तिष्क के चयापचय में सुधार के लिए ग्लूकोज निर्धारित है। चूंकि एक हमले के बाद रोगी एक गंभीर मनोवैज्ञानिक स्थिति का अनुभव कर सकता है, उसे शामक (शांत करने वाली) दवाएं निर्धारित की जाती हैं। एक्लम्पसिया के उपचार में एक न्यूरोलॉजिस्ट और एक न्यूरोसर्जन की भागीदारी शामिल है।
अजन्मे बच्चे के लिए एक ऐंठन राज्य भी खतरनाक है। प्लेसेंटा के समय से पहले अलग होने और भ्रूण को ऑक्सीजन की आपूर्ति में कमी का खतरा होता है। रोग का पूर्वानुमान हमेशा अनुकूल नहीं होता है और कई कारकों पर निर्भर करता है: जब्ती की गंभीरता, गर्भावस्था की अवधि, योग्य चिकित्सा देखभाल के प्रावधान की समयबद्धता।
वितरण
ऐंठन खत्म होने के बाद डॉक्टर डिलीवरी का फैसला करते हैं। पैथोलॉजी के मध्यम रूप के साथ, गर्भावस्था को 37 सप्ताह तक बनाए रखा जा सकता है। गंभीर रूप एक महिला और एक बच्चे के जीवन के लिए खतरा पैदा करते हैं, इसलिए दिन के दौरान अवधि की परवाह किए बिना प्रसव किया जाता है।
एक गलत धारणा है कि एक्लम्पसिया सिंड्रोम के लिए विशेष रूप से सहायक प्रसव की आवश्यकता होती है। हालांकि, यदि स्थिति जटिल नहीं है या कुछ अन्य चिकित्सा संकेत हैं, तो सीजेरियन सेक्शन की कोई आवश्यकता नहीं है। इसके विपरीत, इस स्थिति में योनि प्रसव अधिक बेहतर होता है। बच्चे के जन्म में तेजी लाने के लिए आवश्यक है, कोमल तरीकों से निर्मित: भ्रूण मूत्राशय को खोलना, भ्रूण को मोड़ना।
यद्यपि एक्लम्पसिया के विकास की विशिष्ट अवधि गर्भधारण का समय है, कभी-कभी बच्चे के जन्म में तीव्र एक्लम्पसिया होता है। यह स्थिति लंबे समय तक संकुचन, अपर्याप्त दर्द से राहत, मजबूत श्रम गतिविधि के साथ होती है, जब गर्भाशय ग्रीवा को खोलने और भ्रूण को बाहर निकालने की प्रक्रिया बहुत जल्दी होती है। सिंड्रोम के लक्षण गर्भावस्था के दौरान होने वाले लक्षणों के समान होते हैं।
बच्चे के जन्म के बाद एक्लम्पसिया, एक नियम के रूप में, बच्चे के जन्म के बाद पहले दो दिनों में विकसित होता है (देर से एक्लम्पसिया के मामले जो बच्चे के जन्म के कुछ सप्ताह बाद हुए हैं) और बहुत कम ही होता है। गर्भावस्था के दौरान उसी चिकित्सीय विधियों का उपयोग करके रोग की स्थिति का उपचार किया जाता है।
स्ट्रोगनोव के अनुसार उपचार
एक्लम्पसिया के सफल उपचार के लिए स्ट्रोगनोव के सिद्धांतों का उपयोग किया जाता है। इन तरीकों के उपयोग के लिए धन्यवाद, मृत्यु दर में 5-6 गुना कमी आई है।
स्ट्रोगनोव के सिद्धांतों में निम्नलिखित उपाय शामिल हैं:
- एक महिला को एक अंधेरे कमरे में रखना जहां सभी शोर या दृश्य उत्तेजनाएं अनुपस्थित हों। उपचार (इंजेक्शन, कैथीटेराइजेशन) इनहेलेशन एनेस्थेसिया के तहत किया जाता है।
- मॉर्फिन हाइड्रोक्लोराइड और क्लोरल हाइड्रेट के साथ जब्ती राहत विशेष रूप से डिज़ाइन किए गए आहार के अनुसार दी जाती है।
- प्रसूति संदंश लगाकर प्रसव, झिल्लियों का टूटना।
- ड्रग थेरेपी का उद्देश्य फेफड़े, हृदय और गुर्दे के सामान्य कामकाज को बनाए रखना है।
- रक्तपात 300-400 मिली।
समय के साथ, स्ट्रोगनोव के कुछ सिद्धांतों में कुछ बदलाव हुए हैं। इस प्रकार, ड्रग मॉर्फिन और क्लोरल हाइड्रेट, जिनका केंद्रीय तंत्रिका तंत्र पर निराशाजनक प्रभाव पड़ता है, को ऑक्सीजन के साथ मैग्नीशियम सल्फेट और ईथर द्वारा प्रतिस्थापित किया गया था। मां और बच्चे की ऑक्सीजन भुखमरी को रोकने के लिए ऑक्सीजन इनहेलेशन किया जाता है।
रक्तपात वैसोस्पास्म को कम करता है, जो आपको रक्तचाप को सामान्य करने, गुर्दे और फेफड़ों के कामकाज में सुधार करने की अनुमति देता है। यदि तत्काल प्रसव की योजना है तो रक्तपात नहीं किया जाता है।
उपचार के पारंपरिक और आधुनिक तरीकों के इष्टतम संयोजन के लिए धन्यवाद, स्थिति को अब एक दुर्लभ विकृति के रूप में वर्गीकृत किया गया है, और मातृ और भ्रूण की मृत्यु केवल सबसे चरम मामलों में होती है।
जिन महिलाओं को गर्भावस्था या प्रसव के दौरान एक्लम्पसिया हुआ है, उन्हें प्रसवोत्तर अवधि के दौरान करीबी चिकित्सकीय देखरेख में रहना चाहिए। प्रोटीन की उपस्थिति को ट्रैक करने के लिए रक्तचाप के नियमित माप की आवश्यकता होती है, हर दो से तीन दिनों में एक पूर्ण मूत्रालय। हृदय प्रणाली, श्वसन अंगों और जननांग क्षेत्र की गतिविधि के नियंत्रण पर विशेष ध्यान दिया जाता है।
बच्चों को भी बहुत सावधानी की जरूरत होती है। ऐसे शिशुओं में संक्रामक और वायरल रोगों, एलर्जी प्रतिक्रियाओं, तंत्रिका तंत्र के रोगों और अन्य विकृतियों की प्रवृत्ति होती है।
निवारण

पैथोलॉजी के विकास के जोखिम को कम करने के उद्देश्य से निवारक उपाय इस प्रकार हैं:
- गर्भावस्था के लिए पंजीकरण 12 सप्ताह से बाद में नहीं।
- स्त्री रोग विशेषज्ञ के साथ नियमित फॉलो-अप, गर्भावस्था के पहले भाग में मासिक और दूसरे में हर दो सप्ताह में परामर्श पर जाएँ।
- गर्भावस्था की योजना के चरण में आंतरिक अंगों के पुराने रोगों का उपचार।
- धमनी दबाव की स्थिति का नियंत्रण।
- गर्भावस्था के पहले 20 हफ्तों में महीने में कम से कम एक बार और उसके बाद महीने में दो बार सामान्य मूत्र परीक्षण की डिलीवरी।
- पहले लक्षणों का समय पर पता लगाना और उन्हें खत्म करना, एडिमा के खिलाफ लड़ाई।
- उचित पोषण के सिद्धांतों का अनुपालन (विटामिन, ताजी सब्जियां, फल और जड़ी-बूटियों से भरपूर गैर-मसालेदार खाद्य पदार्थों को शामिल करना, वसायुक्त खाद्य पदार्थों और नमक को सीमित करना)।
- अत्यधिक शारीरिक परिश्रम का बहिष्कार, मानसिक शांति।
- ताजी हवा में पर्याप्त रहना, ताजी हवा में नियमित टहलना, मध्यम खेल भार, दिन में कम से कम 8-9 घंटे सोना।
एक्लम्पसिया के विकास को रोकने के लिए गर्भावस्था के 20वें सप्ताह तक एस्पिरिन की छोटी खुराक लेने और बच्चे को जन्म देने की पूरी अवधि के दौरान कैल्शियम की खुराक लेने से सुविधा होती है। इन दवाओं को लेना उन महिलाओं के लिए आदर्श बन जाना चाहिए जो जोखिम में हैं। रोकथाम के लिए आयरन की तैयारी, फोलिक एसिड, मैग्नीशियम, विटामिन ई और सी की भी सिफारिश की जाती है।