Мигрень: симптомы, причины возникновения и лечение. Симптомы мигрени у женщин и лечение болевого синдрома.
Когда пульсирующая боль на многие часы поселяется в голове, лишает энергии и жизнелюбия, а маломальская умственная деятельность вызывает тошнотные мучения – это мигрень. Впервые это заболевание подметили древние греки и назвали «Hemikrania», то есть охватывающее половину головы. Нервно-сосудистые боли появляются в районе глазниц, лба и висков не из-за определенных болезней, но могут вызываться рядом характеристик и состоянием организма.
Недуг записывают на женский счет, хотя среди жертв мигрени есть и процент мужчин. Откуда она берется, чем отличается от головных болей другого характера, можно ли избавиться от некомфортного ощущения?
Диагностика мигрени: симптомы и признаки
Диагноз «мигрень» ставится мед.специалистом, как правило неврологом, после учета пяти атак головных болей, носящих одну симптоматику. При этом желательно сделать комплексное обследование, чтобы сузить спектр заболеваний и вычеркнуть неподходящие недуги. Либо наоборот: определить, на чем базируется боль и является ли она мигренью. Ведь провоцировать головную боль в том числе способны гипо- и гипертония, опухоли и травмы, проблемы с зубами, остеохондроз, злоупотребление лекарствами, погодные условия.
Мигрень протекает через четыре фазы симптомов:
Причины мигрени у женщин и у мужчин
С медицинской точки зрения именно неполадки в ЦНС являются спусковым крючком для появления мигрени у женщин и мужчин. Сбои нервной системы влекут биохимические изменения, сказывающиеся в будущем на функционировании сосудов внутри черепа. Другими словами, мигрень вызывает недостаточный или нестабильный приток крови, возникающий как следствие сужения, расширения, потери эластичности или спазма сосудов.

Мигрень у обоих полов имеет общую почву, за исключением нескольких особенностей. Так неврологи решили упорядочить причины возникновения по четырем разделам. К первому относятся ежедневные продукты и химические/натуральные добавки в них:

Второй раздел включает раздражители из окружающего мира:

Третий раздел отвечает за неполадки в образе жизни страдающего мигренью больного:
- Пере- или недосыпание, бессонница и тревожный сон;
- Сильная физ.нагрузка без подготовки, переутомление;
- Несоблюдение режима питания, попуск обедов и ужинов, некачественные диеты, голодание;
- Эмоциональные переживания, моральное переутомление;
- Частый или каждодневный стресс, психическое перевозбуждение;
- Резкая смена режима работы и отдыха;
- Малоподвижная, сидячая жизнь;
- Употребление табака и алкоголя.
В четвертом собраны прочие не классифицирующиеся под одну гребенку факторы, среди которых находятся сугубо женские причины:

Заболевание принято считать сугубо женским, потому как три четверти страдающих головной болью – женщины и лишь 25% мужчин. В группе риска обитатели всех крупных городов, люди от 20 до 45-50 лет, подростки с нестабильным гормональным фоном, беременные, а также потомки людей, имевших мигрень.
Лечение мигрени у женщин: препараты и профилактика
Купирование приступа мигрени – это главное направление терапии, иными словами лечение строится на удалении всех факторов, провоцирующих головную боль. Препараты для лечения мигрени разделяются на два вида: обычные обезболивающие или неспецифические препараты, часто продающиеся без рецепта, и специфические, борющиеся с самим приступом.

Помимо фармацевтических лекарств, борьба с мигренью включает безмедикаментозное лечение (иглоукалывание, электронейростимуляцию, рефлексотерапию), и психотерапию.
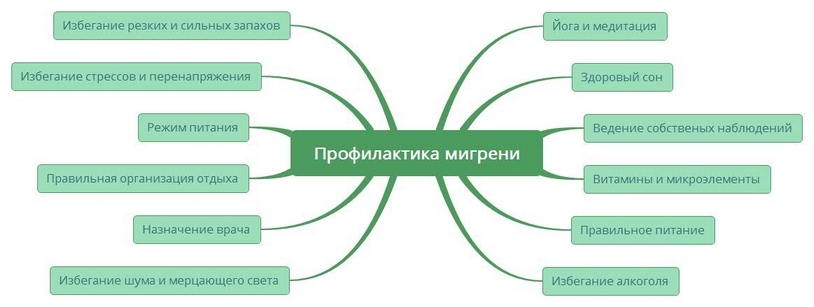
Профилактика мигрени у женщин и у мужчин направлена на нормализацию самочувствия путем снижения количества и интенсивности приступов, выявление и устранение причин. Проходит между головными болями, параллельно совмещая фармацевтическое лечение. Главные этапы в профилактике:
- Построить свой комфортный для организма режим дня, включающий спокойный восьмичасовой сон, тихий вечер без физического перенапряжения и эмоционального перевозбуждения. Интернет и новостные телевизионные передачи лучше поменять на небольшую прогулку, заодно такой ход даст сознанию отдохнуть от мысленных перегрузок.
- Скорректировать меню, удалив из него все пищевые провокаторы: напитки с сахарозаменителями и кофеином, еда с консервантами, продукты с тирамином (твердые сыры, рыба, орехи, фрукты семейства цитрусовых, шоколадные изделия), копченые и вяленые блюда, соленые и морские продукты.
- Отказаться от табака, ограничить себя или временно отказаться от алкоголя.
- Заядлым спортсменам уменьшить, а малоподвижным офисным рабочим увеличить физическую активность до комфортного уровня. Можно заняться оздоровительной ходьбой, йогой, освоить велосипед.
- Посетить психиатра или самостоятельно попытаться не впадать в негатив, не поддаваться стрессовым ситуациям, сохраняя психоэмоциональное здоровье.
Мигрень у женщин наблюдается в несколько раз чаще, чем у мужчин. Особенно четко недуг проявляет себя в репродуктивном возрасте, когда на фоне овуляции происходит изменение гормонального фона. Но существуют и другие причины развития пульсирующих, сильно выраженных , которые своим проявлением существенно снижают умственную и физическую активность. Они носят наследственный или патологический характер, и требуют назначения лечения профильными специалистами.
 Специалистам довольно редко удается выявить истинную причину мигрени. До 70% женщин страдают ею из наследственной предрасположенности, у остальных 30% развитие недуга связано с патологическими изменениями в структурах мозга и сосудистой системе.
Специалистам довольно редко удается выявить истинную причину мигрени. До 70% женщин страдают ею из наследственной предрасположенности, у остальных 30% развитие недуга связано с патологическими изменениями в структурах мозга и сосудистой системе.
В большинстве случаев причины мигрени носят неврологический характер и могут возникать под воздействием следующих заболеваний и состояний:
- неустойчивость гормонального фона, вызванная менструациями, климаксом, беременностью или лактацией;
- остеохондроз;
- гипертоническая болезнь;
- повышенная возбудимость нервной системы;
- психоэмоциональные расстройства;
- высокий показатель выработки серотонина;
- неправильная работа гипоталамуса – регулятора нейроэндокринной деятельности;
- глаукома;
- нарушение кровообращения по артериальным сосудам;
- нарушения метаболизма;
- травмы и гематомы головы;
- обезвоживание организма
- недостаток в организме железа, магния.
У женщин, подверженных , приступ может возникнуть под воздействием множества раздражающих факторов. Наиболее распространенными из них являются:
- Продукты питания — какао, кофеин, продукты с высоким содержанием глутамата натрия и нитритов, сыры с плесенью, экзотические морепродукты, цитрусовые фрукты, орехи и соя могут спровоцировать приступ мигрени. Немаловажным фактором в этом случае является количество и частота приема пищи. Например, приступ может развиться из-за голодания, диет или переедания.
- Прием гормональных препаратов – практикуют для восстановления репродуктивных функций или, наоборот, предотвращения зачатия. Изменение гормонального фона за счет приема химических препаратов может стать причиной появления мигренозных болей.
- Прием определенных групп лекарственных препаратов – мигрень в качестве побочного эффекта могут спровоцировать медикаментозные средства с одним из действующих веществ в составе — нитроглицирином, гистамином, ранитидином.
- Метеоусловия – смена погоды, температуры или атмосферного давления, перемена климата довольно часто является причиной возникновения болей головы.
- Вредные привычки – курение, употребление спиртных напитков.
- Экологические факторы – загрязненный воздух и вода, проживание вблизи промышленных зон.
- Психоэмоциональные факторы – постоянное нахождение в стрессовых ситуациях, условиях нервных потрясений, страхов и переживаний довольно часто заканчивается мигренозным приступом.
- Неправильный сон – неудобное положение во время сна, бессонница или, наоборот, пересып, недостаток кислорода в комнате.
- Длительные физические нагрузки , которые вызывают хроническую усталость и переутомление.
Чтобы определить истинную причину появления мигренозных болей, женщине нужно завести блокнот и записывать в него события, которые предшествовали приступу.
Это позволит определить провоцирующие факторы и принять меры по снижению их воздействия.
Особенностью мигренозного приступа является его спонтанное появление, при этом головная боль может застать женщину в транспорте, на рабочем месте, на отдыхе, во сне.
В зависимости от типа мигрени развитию болевого синдрома предшествуют определенные симптомы. Так, за несколько часов до приступа предвестником головной боли выступает ряд неврологических признаков:
- появление вспышек, ярких зигзагообразных линий, бликов, «слепых пятен» в глазах, а также ощущение зрительного искажения предметов (размеров, форм, окраски);
- нарушения со стороны слуховых органов (шум, ощущение заложенности ушей);
- снижение чувствительности кожи вплоть до кратковременного онемения участков кожных покровов;
- слабость в мышцах, судороги, частичный паралич пальцев ног и рук;
- нарушение речи и восприятия.
В начале неврологические симптомы отсутствуют, однако женщина может испытывать дискомфортные ощущения следующего характера:
- недомогание, слабость и, как следствие, снижение умственной и физической активности;
- потерю интереса к происходящему (апатию) или, наоборот, вспышки раздражительности и злости;
- чувство усталости, сонливость;
- дискомфорт пищеварительной системы (ощущение голода или тошноту, позывы к рвоте);
- чувствительность к запахам, провоцирующую .
На следующем этапе у женщины развивается сильная односторонняя пульсация в определенных частях головы – висках, затылке, лобной части. При мигрени с аурой неврологические симптомы проходят с развитием головной боли. В течение 2-2,5 часов боль нарастает, достигает пика, стабильно держится определенное время, после чего медленно идет на спад. Подобные приступы могут беспокоить женщину в течение 3-х суток.
Приступ мигрени может сопровождаться и другими симптомами:
- боязнью звуков, света и запахов;
- заложенностью носа;
- болями в желудке, кратковременными расстройствами пищеварительной системы;
- частым мочеиспусканием;
- потливостью.
В большинстве случаев при снижении болевого синдрома женщину одолевает сон, после которого неприятные ощущения исчезают, но остается чувство разбитости, слабости. Бывают и противоположные ситуации, когда после мигренозного приступа женщина испытывает всплеск эмоциональной и физической активности.
 Мигрень практически невозможно вылечить как заболевание. Болевые приступы можно купировать, а также снизить их интенсивность и частоту. Для этого существует множество традиционных и нетрадиционных методов, эффективность которых зависит от характера происхождения приступа, выраженности болевых ощущений и степени тяжести сопутствующих симптомов.
Мигрень практически невозможно вылечить как заболевание. Болевые приступы можно купировать, а также снизить их интенсивность и частоту. Для этого существует множество традиционных и нетрадиционных методов, эффективность которых зависит от характера происхождения приступа, выраженности болевых ощущений и степени тяжести сопутствующих симптомов.
Если женщине поставлен диагноз « », то нужно совместно с врачом-неврологом определить комплекс мер для снижения воздействия факторов, провоцирующих недуг. В первую очередь необходимо:
- изменить привычный рацион питания;
- изменить режим бодрствования и отдыха;
- отказаться от вредных привычек;
- приступить к регулярным занятиям лечебной гимнастикой;
- избегать мест, где слишком шумно, играет громкая музыка, работают световые иллюминации;
- по возможности ограничить себя от стрессов и волнений, а если с эмоциями невозможно совладать, то своевременно принимать успокоительные средства для нормализации душевного состояния;
- чаще гулять на природе, вдали от городской суеты;
- всегда носить с собой болеутоляющее или противомигренозное средство, чтобы на начальной стадии развития приступа иметь возможность купировать боль.
Для снятия приступа мигрени используют два вида лекарственных средств: обычные болеутоляющие и специфические противомигренозные препараты. В обоих случаях купировать приступ необходимо в самом начале его развития, в противном случае прием препаратов не окажет должного действия.
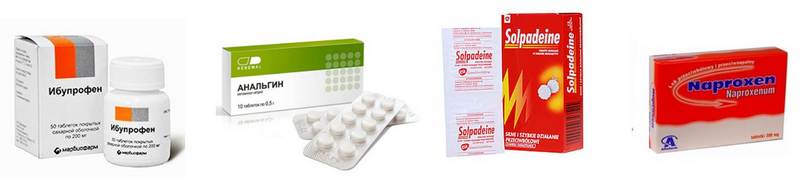
К обычным обезболивающим средствам, снимающим мигренозную боль в начале ее развития, относят:
- анальгетики (Аспирин, Пенталгин, Парацетамол, Седалгин);
- нестероидные болеутоляющие и противовоспалительные препараты (Ибупрофен, Имет, Диклофенак, Индометацин).
К специфическим противомигренозным средствам относят:
- препараты на основе спорыньи (Дигидроэрготамин, Эрготамин, Номигрен, Мигрекс);
- (Суматриптан, Зомиг, Элетриптан).
При усугублении приступов тошнотой и позывами к рвоте больному дополнительно приписывают противорвотные препараты – Церукал, Домперидон. Противорвотные и противомигренозные средства выпускают также в виде ректальных свечей или спреев, чтобы приемом таблеток не провоцировать рвоту.
Между приступами в профилактических целях невролог может назначить ряд препаратов, предупреждающих появление мигренозных болей на фоне заболеваний. К ним относят:
- средства, нормализующие давление (Анаприлин, Атенолол);
- успокоительные (Амитриптилин, Пароксетин);
- противосудорожные препараты (Габапентин, Финлепсин);
- НПВС (Индометацин, Нимесил).
Описанные препараты обладают накопительным эффектом, поэтому их нужно принимать длительное время. Результат в виде увеличения периода между приступами и снижения болевого синдрома ощущается после нескольких месяцев лечения. Совместно с лекарственными средствами больному целесообразно обратиться к нетрадиционным методикам: сеансам психотерапии, иглоукалыванию, точечному массажу, методикам аутотренинга, народным средствам.
Не стоит забывать, что препараты и методики нужно подбирать для каждой пациентки индивидуально, с учетом функциональных особенностей ее организма и имеющихся заболеваний. Делать это должен профильный специалист-невролог, исходя из данных диагностических исследований, симптомов, жалоб и сопутствующих признаков.
 , или перестать беспокоить вообще. Развитие ситуации зависит от причин, провоцирующих мигрень до начала беременности, а также изменения показателей гормонального фона в момент вынашивания малыша.
, или перестать беспокоить вообще. Развитие ситуации зависит от причин, провоцирующих мигрень до начала беременности, а также изменения показателей гормонального фона в момент вынашивания малыша.
Многие беременные женщины начинают испытывать мигренозные боли из-за естественных изменений в работе основных жизнедеятельных систем. На ранних сроках приступы провоцирует всплеск гормонов, сужение сосудов и нарушение проходимости крови по ним как следствие, расширение сосудов и давление на близлежащие нервные рецепторы, обезвоживание. На последних месяцах организм готовится к родам, при этом особую нагрузку испытывает позвоночник и главные артериальные сосуды, проходящие в спинальном отделе.
Приступы мигрени особенно мучительны для беременных, тем более что выбор препаратов для снятия болевого синдрома строго ограничен. В этот период женщине запрещено принимать специальные противомигренозные средства, а также большинство анальгетиков. При острой боли гинеколог может назначить Ибупрофен, Панадол или Парацетамол в малой дозировке, но злоупотреблять ими также крайне не рекомендуется. Приступ можно попытаться снять народными средствами, но их применение также нужно согласовывать с врачом.
Менструальная мигрень
Симптомы менструальной мигрени беспокоят 50% женщин детородного возраста, страдающих этим недугом. Часто заболевание проявляется с первыми менструациями у девочек, при этом приступы, как и начальный цикл, носят нерегулярный характер. По мере становления цикла у женщины, подверженной заболеванию, наблюдается постоянство и интенсивность мигренозных приступов, которая может снижаться во время беременности и после климактерического периода.
Развитие менструальной мигрени происходит из-за колебания уровня женских гормонов. В начале менструаций (за 2-3 дня до цикла) в организме женщины наблюдается всплеск прогестерона и эстрогена, на заключительном этапе – их уровень падает. Резкие перепады гормонального фона в эти дни могут стать причиной появления тяжелых приступов мигрени. В большинстве случаев болевой синдром разыгрывается в последние два дня предменструального периода и первые три дня цикла. Реже мигрень проявляется в последние дни менструации.
Болевые ощущения при менструальной мигрени отличаются интенсивностью и выраженностью сопутствующих симптомов, при этом физическое и эмоциональное состояние женщины заметно ухудшается. В этом случае анальгетические средства оказываются неэффективными и женщине для снятия болей назначают триптаны, алкалоиды спорыньи.
Любые проявления мигренозной боли доставляют женщине множество неудобств и неприятных ощущений. Чтобы их предупредить, нужно заранее определить для себя действенные методы купирования приступов и применять их в начальной фазе, не дожидаясь появления мучительных головных болей.
Приступы мучительной головной боли, поражающие половину головы, височную или затылочную область - характерный симптом мигрени . Лечение направлено на устранение и предотвращение приступов, вызванных чрезмерным растяжением стенок сосудов. Заболевание не связанно с инсультом, опухолью мозга, колебаниями артериального или . Сильная головная боль мешает полноценно учиться, трудиться, выполнять домашние дела.
Симптомы мигрени
Приблизительно за полчаса до приступа появляется бледность, немеют конечности, случаются судороги мышц спины, затылка, шеи. Увеличивается потоотделение, хочется в туалет, нарушается речь, контроль за мышцами.
В четверти случаев приступу мигрени предшествует так называемая аура . Нарушается и , перед глазами мельтешение, всполохи и зигзаги света, нарушается геометрия окружающих предметов. Теряется чувствительность конечностей, ощущаются посторонние запахи или звуки, хотя мир воспринимается бодрее, ярче и веселее.
Затем нарушается четкость восприятия, реальность как бы отдаляется. Внутри черепа, за глазами и носом, появляется головная боль, она перемещается в определенную область головы до окончания приступа.
Считается, что болезненные симптомы вызывает сужение сосудов, отчего мозгу перестает хватать кислорода. Через некоторое время сосуды, наоборот, чрезмерно расширяются. Избыток крови вызывает застойные явления и боль.
Приступы случаются несколько раз в месяц, продолжаются от 4 до 72 часов и характеризуются следующими признаками:
- сильной пульсирующей болью в определенной части головы, иногда голова болит целиком;
- тошнотой или рвотой;
- светобоязнью, трудно смотреть даже на умеренный свет;
- стремлением к тишине, хочется избегать любых звуков, даже тиканья часов;
- нарушением сна;
- возрастанием дискомфорта при физической активности, особенно связанной с наклонами.
После снятия приступа мигрени лекарствами боль уменьшается, становится менее резкой. Появляются признаки истощенности: сонливость, вялость, тяжесть в голове, к ней больно притрагиваться.
Диагноз ставится, если случилось не менее 5 приступов.
Приступы мигрени расшатывают нервную систему. Кроме того, томительное ожидание боли, периодическое выпадание из привычного жизненного ритма снижает иммунитет, отчего чаще случаются простуды и инфекционные заболевания.
Определенным симптомом мигрени считается чрезмерная восприимчивость к всевозможным отрицательным событиям, которые происходят или могут произойти. Больные легче , их поведение эмоционально неустойчиво. В целом они менее довольны жизнью, чего не наблюдается при других серьезных заболеваниях.
Мигрень у женщин

При обнаружении симптомов лечение мигрени требуется женщинам, мужчинам, детям. Согласно статистике, женщины страдают заболеванием в три раза чаще мужчин.
Приступы мигрени учащаются в случае гормональных изменений, гинекологических заболеваний. Симптомы нередко усиливаются при лечении гормональными препаратами, приеме оральных контрацептивов.
Усилить или ослабить интенсивность приступов мигрени может беременность и связанная с ней гормональная перестройка женского организма.
Появление симптомов мигрени провоцирует токсикоз.
Головная боль и мигрень у мужчин

Мужчины чаще женщин подвергаются эмоциональным и нервным перенапряжениям. Накопившийся стресс снимают курением, употреблением алкоголя, меньше следят за здоровьем.
Приступ мигрени у мужчин часто случается ночью, когда дневное сознание перестает контролировать и вытеснять причины стресса или случившейся психологической травмы.
Нередко и мигрень случаются в момент принятия ответственных решений.
Особенности детской мигрени

Заболеванием страдают не только взрослые, но и дети. Как правило, у детей голова болит менее интенсивно. Наиболее выражены такие симптомы мигрени, как тошнота, непереносимость света, повышенная температура, отчего причиной болезненного состояния считается расстройство пищеварительной системы.
Наблюдая, сколько внимания получает страдающий мигренью член семьи, маленький ребенок может начать имитировать головную боль, отчего развивается настоящее заболевание.
Как правило, дети, подверженные мигрени, отличаются сильным характером, но страдают от стрессов. Массу переживаний им доставляют результаты учебы, смена коллектива и друзей в случае переезда, стремление любой ценой сдержать слово.
В раннем возрасте голова чаще болит у мальчиков. По мере взросления предрасположенность к заболеванию уменьшается у мужчин и увеличивается у женщин.
Причины мигрени

Доказано, что болезнь передается по наследству, причем в два раза чаще от матери, чем от отца.
Точная причина мигрени неизвестна.
Приступам мигрени подвержены ответственные люди с отличной самодисциплиной, стремящиеся к поставленной цели, самокритичные, сдержанные и требовательные к себе, педантичные, консервативные, обладающие высоким интеллектом.
Симптомы заболевания вызывает рассогласованность данных качеств с неуверенностью в своих силах, робостью, склонностью к беспокойству и депрессии, тревожностью, нежеланием преодолевать трудности, потребности во внимании и помощи окружающих.
Распространенные причины головной боли при мигрени:
- травма головы, сотрясение мозга;
- неверная коррекция зрения, создающая повышенную нагрузку на зрительный анализатор мозга;
- регулярное зрительное переутомление при работе за компьютером, особенно в условиях недостаточной освещенности;
- злоупотребление пивом, вином, шоколадом, кофе может стать причиной приступа мигрени;
- твердые сорта сыра, орехи содержат тирамин , сужающий сосуды, отчего повышается артериальное давление и случается пульсирующая головная боль;
- болезнь провоцирует голодание;
- симптомы мигрени появляются при употреблении некоторых медицинских препаратов (Нитроглицерин , Дипиридамол );
- проявления заболевания вызывает яркий свет, громкий звук, другие раздражители;
- симптомы появляются после резкого изменения режима дня;
- причиной мигрени может стать переутомление и недосыпание;
- симптомы появляются при резком изменении погоды или атмосферного давления.
Режим дня, правила питания при лечении мигрени

Снизить частоту и интенсивность приступов удается оптимальным режимом труда и отдыха .
Важно упорядочить режим дня, завести правило ложиться и просыпаться в один и тот же час. Регламентировать просмотр телевизора, время работы за компьютером. Тщательно планировать трудовую нагрузку согласно принципам тайм-менеджмента. Так удастся сэкономить силы, меньше уставать.
Чтобы нормализовать кровообращение, заняться домашней физкультурой. Чаще бывать на свежем воздухе, совершать пешие прогулки.
Полностью отказаться от вредных привычек, бросить курить, перестать употреблять алкоголь. Выбрать увлечение или хобби, доставляющее истинное удовольствие.
При лечении мигрени полезен массаж, контрастный душ, укрепляющий сердечно-сосудистую систему.
Важно соблюдать правила питания :
- ограничить или полностью отказаться от употребления соли, распространенную причину приступа;
- есть в определенное время, чтобы сосуды головного мозга чрезмерно не сужались и не расширялись из-за нерегулярного поступления углеводов, влияющих на уровень глюкозы в крови;
- отказаться от консервированной мясной пищи. Она содержит нитраты , расширяющие сосуды, что вызывает головную боль;
- с осторожностью употреблять продукты, содержащие тирамин: орехи, сыры твердых сортов, горчицу.
Также необходимо достаточное поступление витамина С, витаминов группы В, селена, защищающих от стресса и боли головы.
Медикаментозное лечение мигрени

В силу индивидуальных причин возникновения и течения заболевания лечение должен назначить врач.
Непосредственно перед приступом полезно съесть что-то сладкое, выпить чашку сладкого чая. Своевременное поступление глюкозы помогает справиться с кислородным голоданием головного мозга.
Снизить нехватку поступления кислорода помогает техника глубокого дыхания. Чтобы предотвратить приступ, несколько раз глубоко вдохнуть и медленно выдохнуть. Если есть возможность, уединиться в темной тихой комнате и постараться заснуть.
- Для профилактики приступов мигрени врач назначает Амитриптилин , Анаприлин .
- При первых симптомах мигрени принимается Аспирин , Парацетамол .
- Во время приступа Эрготамин , Кофеин , Кофетамин .
Для лечении мигрени применяются анальгетики, транквилизаторы, а также Суматриптан и другие триптаны, хотя они быстро выводятся из организма.
Лечение мигрени и головной боли народными средствами

Чтобы снизить интенсивность или предотвратить приступы применяются различные народные средства:
- Вложить в ухо тампон, пропитанный соком красной свеклы или лука .
- Чтобы избавиться от мигрени, выпить чашку крепкого зеленого чая . Он предотвращает приступ, помогает справиться с болью головы.
- Вдыхать смесь камфорного и нашатырного спирта в равных частях.
- В случае приступа мигрени принять настой мяты перечной . Заварить 1ч.л. сухой травы стаканом кипятка, потомить на водяной бане 10 минут, остудить, процедить. Выпить стакан в течение дня, разделив на равные порции.
- Измельчить 20г корня валерианы , залить на 6-8 часов холодной водой, процедить. Принимать по 1с.л. три раза в день.
- Народный рецепт, чтобы избавиться от мигрени: разбить в стакан яйцо , заварить кипящим молоком , размешать и выпить мелкими глотками. Через несколько дней лечения болезнь уходит.
- Заварить 1с.л. травы зверобоя стаканом кипятка, настоять 15 минут, процедить. Принимать по четверти стакана 3-4 раза в день.
- Настаивать неделю одну часть листьев мелиссы в трех частях водки . Разводить 1ч.л. настойки в 1/3 стакана воды, принимать три раза в день.
Статистика утверждает, что 80% пациентов, страдающих приступами мигрени, являются женщинами. Это и стало поводом, чтобы отнести ее к женским болезням.
Данная избирательность обусловлена гормональным дисбалансом, которому подвержены женщины. Их организм находится под влиянием двух гормонов: эстрогена, который провоцирует раздражение, и прогестерона, отвечающего за спокойное состояние и релакс, в то время как баланс у мужчин соблюдается за счет тестостерона. Бывает мигрень у женщин в той ситуации, когда эти биологически активные вещества находятся в неправильном соотношении. Последствия мигрени не радужные, поэтому стоит знать, как предотвратить очередной приступ.
Симптомы мигрени у женщин проявляются как постепенное возникновение головной боли и ее интенсивности, начинаясь с дискомфортного состояния и заканчиваясь болезненными ощущениями. Период развития данных явлений колеблется в интервале 30–60 минут. При достижении своего максимума, боль изнуряет женщину в течение нескольких часов, хотя в некоторых случаях она может держаться до 3 суток.
Боли в голове во время мигренозного приступа характеризуются односторонней локализацией . Однако при переходе заболевания в хроническую форму, болезненные ощущения могут распространяться на обе половины головы либо чередоваться сторонами. Головная боль, локализующаяся в одном месте, является поводом для скрупулезного обследования, поскольку она может представлять симптом другого заболевания.
Преимущественно боль имеет вид пульсации , как бы с бьющим эффектом, однако в некоторых случаях может быть давящего, ломящего, тупого или распирающего характера . Ее интенсивность может увеличиваться даже при малейших движениях (например, повороте головы или взгляда).
Местом возникновения боли чаще всего является височная область . Со временем болезненные ощущения могут перейти в область лба и глаз. Иногда боль охватывает сразу одну сторону головы.
В период мигренозного приступа почти всех женщин сопровождает чувство тошноты, порой вызывающее рвоту. Отмечается и непереносимость пахучих средств, которые также могут стать поводом для подташнивания и рвоты.
К симптомам мигрени можно отнести и звуко-, и светобоязнь, что объясняется усилением головной боли при воздействии данных раздражителей. Различают приступы, в ходе которых имеется либо чувство тошноты и рвота, либо гиперчувствительность к световым и звуковым эффектам.
Наличие подобных проявлений мигренозного приступа приводит к желанию уединиться. Нередко женщины стараются остаться в темном помещении с полной свето- и шумоизоляцией.
В некоторых ситуациях головную боль сопровождает сонливость. Состояние сна благотворно влияет на организм, и болезненные ощущения могут уйти после отдыха.
Мигренозный приступ может сочетаться с вегетативными симптомами, среди них:
- озноб;
- потливость;
- чувство удушья и недостатка воздуха;
- сухость во рту;
- гипертермия;
- ощущение жара;
- боль в подложечной области;
- побледнение кожных покровов;
- сердцебиение;
- диарея;
- повторяющаяся зевота;
- обморочные состояния;
- обильное мочеиспускание.
 Такими проявлениями характеризуется далеко не каждый приступ мигрени, к тому же степень их выраженности может быть различной. Как правило, возникает лишь 1–2 симптома.
Такими проявлениями характеризуется далеко не каждый приступ мигрени, к тому же степень их выраженности может быть различной. Как правило, возникает лишь 1–2 симптома.
Мигренозные атаки имеют различную частоту возникновения. Так, среднее количество приступов у женщин составляет 1–2 раза в месяц. Тяжелые формы характеризуются их повторением спустя несколько суток, легкое течение сопровождается 1–2 атаками головной боли за год. Превышение 15 случаев мигрени за месяц на протяжении 3 месяцев подряд свидетельствует о хроническом заболевании.
Часть приступов может начинаться с продромальных явлений. Они могут возникнуть накануне или же за несколько часов до начала мигренозной атаки. Признаки могут выражаться в:
- излишне активном или медлительном двигательном поведении;
- ухудшении настроения;
- замедленном мышлении;
- необоснованной усталости или усиленной интеллектуальной активности;
- снижении концентрации внимания;
- раздражительности.
Окончание приступа, как правило, заканчивается постприступными симптомами, которые выражаются состоянием общей слабости, ощущением измотанности, миалгией, невозможностью сконцентрироваться, физической усталостью. Длительность этого периода может колебаться от 1 часа до нескольких дней. В большей части случаев можно отметить пропорциональную зависимость продолжительности постприступного интервала от интенсивности боли в голове и времени ее существования.
Этиология мигрени у женщин
Однозначной причины мигрени у женщин пока найти не удалось. Чаще всего наблюдается наличие наследственной предрасположенности, такие случаи составляют до 70%. У оставшихся 30% данное заболевание выявляется впервые.
Исследования показывают, что развитие мигрени связано с последовательными изменениями в диаметре вне- и внутричерепных сосудов. Возникающий вначале спазм артерий и недостаточность кровоснабжения некоторых участков головного мозга постепенно сменяется на расширение сосудов и перерастяжение их стенок.
Непосредственно перед началом приступа ткани мозга накапливают серотонин
, вызывающий непродолжительное спазмирование сосудов. Для расщепления его переизбытка в организме происходит выработка нейропептидов. Нормализация концентрации серотонина приводит к завершению мигренозной атаки.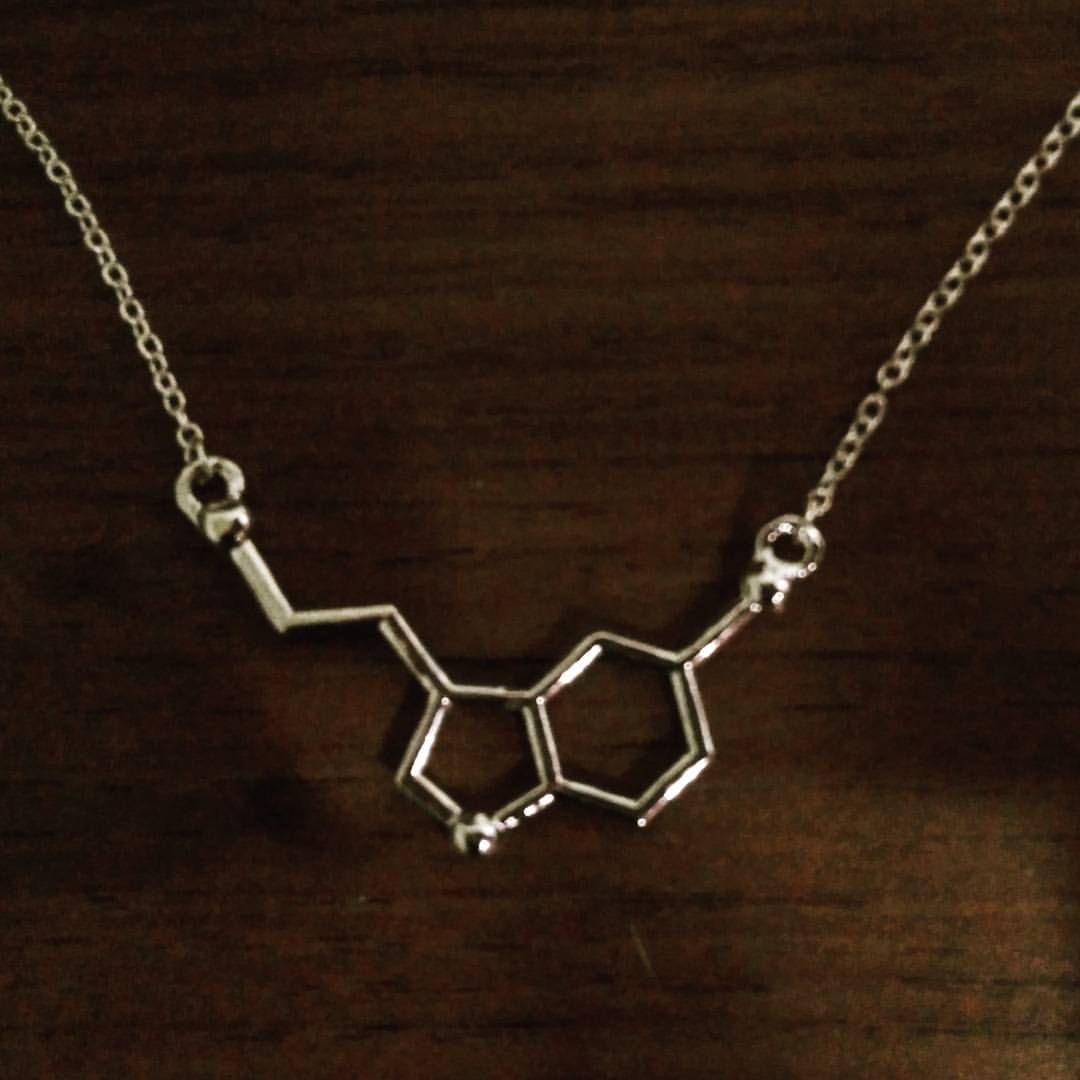
Факторы, увеличивающие вероятность возникновения мигренозного приступа:
- ведение малоподвижного образа жизни;
- наличие заболеваний пищеварительной системы, артериальной гипертензии, бронхиальной астмы;
- проживание в городских условиях (темп жизни, загрязнение атмосферы).
К факторам, способным ускорить развитие мигренозного приступа относят:

Мигрень и этапы ее протекания
Гормональные перестройки в женском организме привели к образованию нескольких этапов течения заболевания:
- Мигрень и менструальный цикл. Почти половина пациенток ассоциируют начало мигрени с менструацией. Эта патология характеризуется длительным течением, высокой интенсивностью и завершается одновременно с месячными.
- Мигрень и беременность. Гиперсекреция прогестерона в этот период ведет к уменьшению или же полному исчезновению боли. Периодические болевые ощущения смазаны и еле уловимы. Послеродовой период характеризуется повышением интенсивности болевых ощущений, чему способствуют гормональный всплеск и роды.
- Мигрень и возрастная менопауза. Угасание гормональных функций приводит к автоматическому исчезновению заболевания, причем без применения лекарственных средств. В данной ситуации использование гормонотерапии категорически не рекомендуется, поскольку чревато большим количеством побочных явлений.
Методы лечения мигрени у женщин
Полное излечение мигрени практически невозможно. Чаще всего удается купировать боль или уменьшить ее интенсивность и частоту. В этих целях применяют огромное количество методов как традиционного, так и нетрадиционного характера, результативность которых зависит от этиологии приступа, его интенсивности и степени тяжести симптомов, сопровождающих болезнь.
Постановка диагноза «мигрень» потребует разработки комплекса мероприятий , которые уменьшат влияние факторов, способствующих развитию заболевания. Данный процесс проходит при обязательном участии врача-невропатолога. Для этого необходимо:

Купирование приступа достигается применением лекарственных препаратов 2 видов: стандартных анальгетиков и специфических противомигренозных средств. Оба варианта требуют своевременного использования лекарств, чтобы они оказали должный эффект.
Обычные обезболивающие средства , купирующие боль на начальных этапах ее развития, представлены:
- анальгетиками (Пенталгин, Аспирин, Седалгин, Парацетамол);
- нестероидными болеутоляющими и противовоспалительными препаратами (Имет, Индометацин, Ибупрофен, Диклофенак).
Специфические противомигренозные средства представлены:
- триптанами (Зомиг, Суматриптан);
- препаратами, содержащими спорынью (Эрготамин, Мигрекс, Дигидроэрготамин, Номигрен).
В ситуациях, когда приступы сопровождаются чувством тошноты и позывами к рвоте, пациентам рекомендуют прием противорвотных препаратов, а именно Домперидон, Церукал. Данные лекарства выпускаются не только в виде таблеток, что может спровоцировать повторные приступы рвоты, а в форме спреев или ректальных свечей.
В межприступный период и для профилактики мигренозных атак невропатологом могут быть назначены препараты, которые предупреждают их возникновение. Так, пациенты должны пользоваться:
- успокоительными лекарствами (Пароксетин, Амитриптилин);
- НПВС (Нимесил, Индометацин);
- противосудорожными препаратами;
- лекарствами, регулирующими давление (Атенолол, Анаприлин).
 Такого рода лекарства характеризуются наличием накопительного эффекта, чем объясняется их длительный прием. Спустя несколько месяцев после использования данных препаратов, наблюдается увеличение межприступного периода и уменьшение интенсивности болевых ощущений. Наряду с традиционной лекарственной терапией целесообразно применять нетрадиционные методики: аутотренинг, иглоукалывание, народные средства, точечный массаж, психотерапию.
Такого рода лекарства характеризуются наличием накопительного эффекта, чем объясняется их длительный прием. Спустя несколько месяцев после использования данных препаратов, наблюдается увеличение межприступного периода и уменьшение интенсивности болевых ощущений. Наряду с традиционной лекарственной терапией целесообразно применять нетрадиционные методики: аутотренинг, иглоукалывание, народные средства, точечный массаж, психотерапию.
Следует помнить, что подбор терапевтических мероприятий сугубо индивидуален для каждой женщины и обязательно должен учитывать ее функциональные особенности и сопутствующие заболевания. Заниматься данным процессом должен невролог, который учтет все жалобы, симптомы, сопутствующие признаки и данные всех диагностических исследований.
Всем добрый день!
Сегодня я хочу обсудить тему здоровья, которая касается очень распространённого заболевания под названием мигрень.
Все, кто с нею сталкивался, знают — переносить ее тяжело, это не просто головная боль, это потеря возможности жить обычной полноценной жизнью.
Опираясь на собственный многолетний опыт жизни с мигренью, остановлюсь на основных важных моментах ее касающихся:
причины, симптомы мигрени у женщин, лечение: как с нею бороться, как лечить мигрень дома, профилактика приступов, а также подскажу лекарства от мигрени быстрого действия, насколько это возможно, конечно.
Статью пишу по принципу «У кого что болит, то про то и говорит». Мигрень — моя «самая большая головная боль», которой я страдаю уже около 25-ти лет и за это время перепробовала много различных способов ее лечения, на собственном опыте выяснив: мигрень нельзя абсолютно вылечить, к ней можно приспособиться и научиться с ней жить.
Знать симптомы необходимо для правильного подхода к снятию приступов и профилактике болезни, т. к. при головной боли вызванной другими причинами и лечение будет совершенно другим.
Главный симптом, отличающий ее от остальных видов головной боли —
При мигрени болит Только Одна Половина Головы.
Чаще всего боль располагается в глазнично-лобно-височной области, и имеет пульсирующий характер. Иногда боль распространяется по всей голове, но если чаще всего вы испытываете боль в одной половине — это мигрень.
Симптомы, которые также присущи мигрени, хотя некоторые из них могут и не проявляться:
— длительность. Если мигрень не лечить, приступы обычно длятся от 4 до 72 часов;
— болезненная реакция на звук или свет;
— появление перед глазами темных «мушек», «тумана» или «блесток» (на выбор:));
— усиление боли при даже незначительной физической нагрузке, передвижениях;
— тошнота и (или) рвота;
— ощущение слабости;
— невнятность речи, невозможность вспомнить некоторые слова, имена, номера телефонов;
— спутанность сознания.
С ростом стажа существования с мигренью, начинаешь определять ее приближение и по не совсем стандартным признакам. Например, иногда мне вдруг начинает казаться, что вокруг оказываются только непривлекательные люди, а симпатичных как будто и нет. Тогда я понимаю, надо готовиться к очередному приступу головной боли. Как только перестает болеть голова – опять светит солнце, и все вокруг красивые и обаятельные.
В общем, прислушивайтесь к своим ощущениям, хотя определить начало приступа на ранней стадии, получается, к сожалению, не всегда.
Причины мигрени
Чтобы суметь приручить мигрень надо знать из-за чего может случиться приступ.
Причины ее вызывающие:
1. Продукты питания содержащие аминокислоту тирамин :
 — шоколад! Особенно горький;
— шоколад! Особенно горький;
— выдержанные сыры, многие из них имеют неповторимый аромат и пряный вкус именно из-за содержания тирамина;
— красное вино и пиво;
— колбасы типа салями;
— пищевые добавки: глютамат натрия (усилитель вкуса), аспартам (заменитель сахара), нитрат натрия (консервант). Читаем этикетки!
Существует еще много продуктов способных вызвать мигрень: пшеница, молоко, яйца, дрожжи, и т.д., список довольно большой, поэтому придется наблюдать за реакцией своего организма. Мой список продуктов-провокаторов не велик: шоколад, кофе, иногда красное вино.
Зная, какие продукты могут спровоцировать мигрень, перестаем употреблять их в дни близкие к возможному наступлению мигрени (например, если она всегда бывает во время ПМС). В остальное время никогда не едим их в больших количествах. Я столкнулась с ярким примером, когда коллегу, страдающую мигренями, угостили горьким шоколадом, и который она, как страстный любитель, съела практически за один присест. Придя в себя через несколько дней, она рассказывала, что такого страшного приступа не испытывала давно.
2. Гормональные факторы: ПМС, овуляция. Приступы, обычно, бывают в дни, предшествующие менструации или в первые дни. Они возникают из-за колебаний в соотношении и прогестерона. По сравнению с мигренями, которые происходят в другое время, менструальные мигрени, часто протекают тяжелее и дольше.
3. Нервы, нервы и снова нервы. Люди обладающие «тонкой душевной организацией», первые в очереди за мигренью. Причем приступ может появиться от вроде бы незначительного стресса. Например, вы ожидаете гостей, переживаете, как все пройдет, много готовите и хлопочете по хозяйству, гости ушли – вы остались с головной болью. Обычно во время самого стресса головной боли нет, она развивается после, когда организм эмоционально истощен.
Если есть какие-либо обстоятельства постоянно заставляющие нервничать и провоцирующие мигрень, тогда надо стараться сводить их на нет, как причину возникновения болей.
4. Отсутствие режима, хаотичный образ жизни, бессонница, пропуски приемов пищи. Постоянно стараюсь жить в соответствии с режимом, а так как организованностью я никогда не страдала, то заставляю себя соблюдать режим силой:).
5. Физическое перенапряжение. У меня может начаться мигрень, в случае если я сильно наработаюсь, к этому еще и поздно лягу, а завтра опять тяжёлый день.
6. У очень метеозависимых людей мигрень может развиться из-за резкой смены погоды.
Как бороться с мигренью
Итак, определили, что у вас мигрень, симптомы знаем, теперь вопрос – как с ней бороться?
1. Наблюдаем и усваиваем, когда и отчего случаются приступы. Выявить, по какой причине начинается приступ нужно, чтобы быть к нему готовым, и соответственно успеть принять необходимое лекарство.
2. Когда голова не болит, периодически читаем и интересуемся еще неиспробованными способами борьбы с мигренью.
Хотя хочу сказать, что «народные рецепты» и «добрые советы» применительно к мигрени, та еще штука. Лично у меня многие из них вызывают недоумение, а иногда и раздражение. Как можно последовать повсеместно встречающемуся совету «затемните комнату и лягте спать», если вы работающий человек и приступ застал вас третий раз в месяц в разгар рабочей недели, кто же вас полежать отпустит?
Есть множество немедикаментозных методов из серии «народное»:
— «Во время приступа мигрени каждый час необходимо делать массаж головы, от области лба к затылку»;
— «Вскипятить стакан молока, залить им взбитое свежее яйцо, снова взбить, смесь выпить. Применять несколько дней – во время, и после приступа мигрени»;
— «Траву полыни заварить кипятком, после чего отжать и приложить в виде компресса на лоб и виски».
На себе я эти рекомендации не пробовала, т.к. по моему их возможно воплотить в жизнь лишь при условии, что дома есть доброволец, который будет все это заваривать, взбивать, заливать, отжимать и массажировать, а потом сможет заставить вас это испробовать.
Ну и, например, рецепты вызывающие легкое недоумение: «Снять головную боль при мигрени поможет компот из ягод кизила, 1 стакан ягод на 1 литр воды». Варить кизиловый компот каждый день на всякий случай?
А вот парочку рецептов, из тех, которые можно заготовить заранее, применить попробую. Вот очень симпатичный: для снятия приступов мигрени небольшую подушку наполнить сухими листьями эвкалипта, лавра, мирры и вишни. Держать эту подушку на своем спальном месте, и во время приступа мигрени все, что вам останется подтянуть и подложить ее под больную сторону головы. Вполне реально.
3. Таблетки и все вспомогательные прибамбасы держим в поле видимости и легкодоступном месте, а лучше в нескольких. У меня они лежат в аптечке, в кармашке сумочки, и в кухонной полке, до которой легче всего добраться. Иногда бывает так плохо, что достать и открыть аптечку — маленький подвиг.
4. Очень хорошее немедикаментозное средство при зарождающемся приступе , какой любите либо черный, либо зеленый. Замечательно добавить в него лимон. Способ доступный практически повсюду, даже на работе, но пью чай тоже, конечно, когда в состоянии его сделать или хотя бы пить. Чай – не компресс из полыни, если попросить, кто-нибудь обязательно сделает.
5. Постоянно читая о способах борьбы с мигренью, часто встречаю абсолютно противоположные рекомендации по «теплу-холоду». Многие пишут, что прикладывают ко лбу полотенце, смоченное холодной водой, советуют принимать холодный душ. Возможно, здесь всем помогают разные способы, прислушивайтесь к желаниям своего организма, пробуйте, но только очень аккуратно. Я про холодные компрессы, при мигрени, даже думаю с содроганием, при этом во время приступа обязательно кутаюсь и укрываюсь, одеваю носки, иногда утепляю голову.
6. Как способ борьбы с мигренью можно попробовать поход к врачу;)

Вариант — вам повезло с участковым врачом, и она профессионально назначит вам лечение или отправит к хорошему врачу со специализацией «мигрень». Но я на свою участковую надежд не возлагаю, нам бы с температурой справиться. Мои походы в поликлинику не увенчались особыми успехами, прописывали проколоть внутривенно курс каких-то витаминов, из-за давности не помню каких, но ничего не помогло, и я не стала больше мучатся и колоться. Так что, как говориться: «Спасение утопающих….».
Возможно, у вас в городе есть клиника с врачами, специализирующимися на лечении мигреней, тогда, конечно же – Велком!
А вот для постановки диагноза к врачу идем Обязательно. Тем более что диагностируют болезнь не на пальцах, а с помощью аппаратуры. Бывает, что симптомы мигрени проявляются и при других заболеваниях. И хорошо, если это что-то неопасное. Таблетки могут стереть картину заболеваний, которые потом может оказаться сложно и поздно лечить.
Как лечить мигрень дома
Во время сильного приступа спасение только одно — таблетки. Другие средства в такой момент, увы, не помощники. А снимать приступ надо обязательно, никакой пользы от расхожего мнения «головную боль лучше перетерпеть» нет, тем более такое предлагают обычно те, кому терпеть мигрень не доводилось.
В самом начале болезни я не понимала, что у меня мигрень и пила «что-нибудь от головы» — анальгин, темпалгин, цитрамон. Так как боли были еще зарождающиеся, то поначалу эти таблетки помогали, пусть и не до конца снимая боль (хуже всего с мигренью справлялся анальгин). Потом стал помогать только цитрамон.
Но если вы точно знаете, что у вас мигрень, таблетки этих групп во время приступа принимать не стоит, так как они не созданы для снятия именно мигренозной боли. К тому же, например, цитрамон содержит кофеин, и принимать его тем, у кого повышенное давление противопоказано.
Сейчас схема приема таблеток у меня такая:
Приступ не слишком сильный
Принимаю препараты из группы НПВС — нестероидные (не наркотические) противовоспалительные средства, например, ибупрофен. На данный момент из этой серии мне нравится «Миг». Таблетки группы НПВС обладают выраженным противовоспалительным действием, и в показаниях у них всегда прописано – головная боль. Можно попробовать Диклофенак, Индометацин, Найз, Пенталгин, ну и иже с ними, подбирайте под себя.
Начало приступа пропущено
Н апример, голова заболела во время сна. Принимаем триптановые препараты лекарства от мигрени быстрого действия, специально разработанные для борьбы с мигренозной болью.
Из триптанов пока в лидерах у меня «Амигренин» (содержит в своем составе суматриптан). Надо постараться принять его сразу же, как только убедились, что это действительно мигрень. «Амигринин» выпускают дозированым по 100 и 50 мг. Обычно, на прием, мне хватает дозировки в 50 мг, но все же чаще покупаю таблетки дозированные по 100 мг, и делю их пополам (поделенные таким образом, они обходятся практически наполовину дешевле), так как цена у таблеток существенна, особенно если вы не обходитесь одной-двумя мигренями в месяц.
Еще из триптанового класса пробовала «Суммамигрен» (содержит в составе золмитриптан), но оказался для меня слишком сильным, и оказал действие подобное галлюциногенному, поэтому пить побаиваюсь. Хотя содержащийся в его составе золмитриптан и относится к триптанам второго поколения, а такие лекарства характеризуются улучшенными фармакологическими свойствами, в отличие от агониста первого поколения – суматриптана, содержащегося как я уже писала в «Амигринине».
Также у нас я не нашла и таблетки специально разработанные для облегчения приступов мигрени во время ПМС, они тоже из триптановой группы называются «Фровамигран», имейте ввиду вдруг у вас они продаются.
Кстати, для проживающих в Беларуси: замечательный сайт-поисковик лекарств в аптеках вашего города « tabletka.by» .
Так, таблетку приняли, теперь стараемся лечь, еще лучше лечь и поспать, хотя знаю, что не у всех получается заснуть во время мигрени. Если лечь невозможно, забиваемся в уголок, просим себя не беспокоить и тихонько сидим минут 15-30, пока не пройдет основная боль, время «выздоровления» зависит от силы приступа. Потом вы сможете, по крайне мере тихим ходом передвигаться и разговаривать. А иногда боль уходит полностью, начинаешь бегать, как ни в чем не бывало, за что я себя постоянно ругаю, ведь снятие приступа – это еще не лечение, организму-то все-равно плохо.
Еще более тяжелые формы мигрени (хотя, кажется, куда уже тяжелее), не реагирующие на вышеперечисленные лекарства, снимаются уже врачами с помощью опиатов – типа Морфина, что является не лечением, а просто обезболиванием.
Про гомеопатию
Сейчас мигрени беспокоят меня гораздо реже (знают, что у меня есть система борьбы с ними) и иногда я испробую что-нибудь из нестандартных средств. В дополнение к таблеткам не так давно стала экспериментировать с гомеопатией. Я уже писала, что не слишком-то верю в действие гомеопатических средств, но когда плохо, то согласна попробовать что угодно лишь бы помогло.
Гомеопатическое средство как всегда, было приобретено в аптеке Айхерба. Его я, конечно, принимаю только в состоянии «зародышевой мигрени». Называется «Migraine Headache Relief» , выпускается фирмой Hyland’s, специализирующейся на гомеопатических лекарствах для взрослых и детей. Там малюсенькие таблеточки, которые моментально рассасываются, кладу их под язык, стараясь рассасывать как можно дольше.
Стоимость: $6.98, в упаковке 60 штук.
Огромный плюс таблеток — отсутствие химии и возможность принимать каждые 4 часа, чего с химией не проделаешь. В состав входят только ингредиенты растительного происхождения (кроме нитроглицерина) белладонна, касатик разноцветный, сангвинария канадская, нукс вомика, гельземиум (эти плохо произносимые слова являются названиями растений).
Таблетки такого плана там не единственные, хотя пока я покупала только эти, повторяя их уже два раза просто они первые, испробованные мной из гомеопатии от мигрени.
Препараты, запрещенные к приему
Не могу сказать, что в аннотациях к лекарствам часто встречаю мигрень как противопоказание, но перед приемом таблеток инструкцию по применению лучше всегда внимательно прочитывать. Единственное, на что обращу внимание — при мигренях запрещены к приему гормональные противозачаточные препараты, увы.
Профилактика приступов
1. Я всегда двумя руками за профилактику любых заболеваний, за БАДы, травки, здоровый образ жизни и т.д. и т.п. Пока, все что делаю для профилактики мигреней — пропиваю курсами которые ужасно страдают от приступов. Когда приступ проходит, от пережитого напряжения у меня болят все сосуды и сосудики и, кажется, даже капилляры на теле и на лице. Про их лечение расскажу в следующий раз.
2. Интересуясь профилактическими методами, я запаслась списком лекарств, которые рекомендуются как профилактические средства. Все эти средства имеют сильные побочные эффекты и назначаются в качестве профилактических лекарств, если у больного имеются: — острая мигрень, с лечением которой таблетки не справляются; — частые приступы мигрени (чаще, чем раз в неделю). Поэтому назначать сама себе я их побоюсь, и попытаюсь все-таки найти врача, которому можно доверять.
А список медикаментозных препаратов такой:
Противосудорожные препараты. Для использования в профилактических целях от мигрени одобрены: Вальпроевая кислота, Топирамат и Дивалпроэкс натрия.
3. Зато смело можно попробовать профилактические препараты из серии «Растительные и пищевые добавки».
Рибофлавин (витамин В2). Считается, что у людей, страдающих мигренью, уменьшаются резервы энергии в головном мозге, а рибофлавин может предупредить приступы, увеличивая доступ энергии к клеткам мозга.
С помощью магния расслабляются кровеносные сосуды. Исследования показали недостаток магния у некоторых пациентов, страдающих мигренью. При последнем посещении врача невропатолог назначил мне магний даже безо всяких тестов и анализов: есть ли у меня недостаток магния, нету ли, сказал, что при мигренях прием магния обязателен.
Рыбий жир. Омега-3-жирные кислоты, которые содержит рыбий жир, обладают противовоспалительным и успокаивающим нервы действиями.
Имбирь. Можно использовать в свежем виде или заваривать как чай. Можно без опасения принимать детям и беременным женщинам.
4. Также не забываем про здоровый образ жизни: , регулярное рациональное питание, физическую активность, соблюдение режима дня и по возможности (прекрасно понимаю, что это только сказать легко, но стараться надо).
Писала с большим желанием хоть чем-нибудь помочь и рассказать о том как лечить мигрень дома и о лекарствах от мигрени быстрого действия (подробный список лекарств вы сможете найти в статье ), так как понять, насколько сложно ее переносить могут только те, кто ее испытал.

Желаю всем жизни без головной боли 🙂
class="relatedtitle"