اختصار الدم مؤشر اللون. تحديد مؤشر اللون
كريات الدم الحمراء هي نوع من خلايا الدم تحتوي على بروتين الهيموجلوبين المعقد. هذه الخلايا هي ناقلات مسؤولة عن استقلاب الأكسجين في الأنسجة. نظرًا لشكل الخلايا على شكل قرص ثنائي التجويف ، فإنها تتمتع بمرونة عالية ، مما يساعدها على الاختراق بحرية في أضيق الأوعية الشعرية. بالإضافة إلى عنصر النقل ، تشارك كرات الدم الحمراء في الوظيفة الوقائية للجسم والحفاظ على توازن الدم.
يظهر مؤشر لون الدم محتوى الهيموجلوبينما هو مؤشر لون الدم ولماذا من الضروري تحديده؟
يُظهر مؤشر لون الدم ، أو CP ، محتوى الهيموغلوبين - HGB (Hb ، الهيموغلوبين) في خلية كرات الدم الحمراء ويعمل على تحديد نوع فقر الدم من خلال معايير التصنيف. لحساب درجة تشبع كرات الدم الحمراء بالهيموغلوبين ، يلزم وجود قيمتين أوليتين:
- عدد كريات الدم الحمراء (مليون / ميكرولتر) ؛
- محتوى الهيموجلوبين (جم / لتر).
يتم حساب وحدة المعالجة المركزية عن طريق الحساب وفقًا للصيغة: يتم ضرب كتلة الهيموجلوبين في 3 وقسمتها على أول 3 أرقام من عدد خلايا الدم الحمراء. على سبيل المثال ، قيمة الهيموجلوبين (الهيموجلوبين) هي 121 جم / لتر ، وكريات الدم الحمراء في الدم 4.2 مليون / ميكرون ، سيبدو الحساب كما يلي: (121 * 3): 420 \ u003d 0.864 ، نقرب ونحصل على بقيمة 0.86.
معيار المؤشر في الطفل
معامل مؤشر اللون المعياري للدم عند الأطفال الأكبر من 3 سنوات هو نفسه ، وبغض النظر عن العمر ، فهو 0.85-1.1. في الأطفال حتى سن 3 سنوات ، هذه القيمة هي 0.75-0.96.
يشير مؤشر اللون المنخفض الذي يتجاوز نوما إلى وجود فقر الدم بسبب اختلال توازن الحديد في الجسم. يشير CP المرتفع إلى فرط الهيموجلوبين (سماكة الدم).
اعتمادًا على انحراف وحدة المعالجة المركزية عن القاعدة ، يتم تمييز الأنواع التالية من فقر الدم:
- hypochromic - المؤشر أقل من قيمة 0.80-0.85 ؛
- يكون معامل "اللون" العادي ضمن النطاق الطبيعي ؛
- مفرط اللون - يتجاوز معامل مؤشر اللون 1.1.
فقر الدم من النوع hypochromic يعني نقص الحديد وتغيرات تليف الكبد في أنسجة الكبد. أيضًا ، يساهم تطور نقص الصبغيات في الإصابة بمرض متعدد الأوجه - الثلاسيميا. تؤدي الطفرات الجينية في الحمض النووي للخلايا إلى تعطيل إنتاج خلايا الدم وتؤدي إلى فقر الدم الناقص الصبغي.
يتطور فقر الدم الطبيعي الصبغي مع أمراض الدم (اضطرابات الانحلالي) ، نتيجة لفقدان الدم بشكل كبير ، مع أورام نخاع العظم والأورام خارج النخاع ، وانحلال النخاع الشوكي. يشير نورموكروميا إلى وجود عطل اعضاء داخليةولا سيما الكلى.
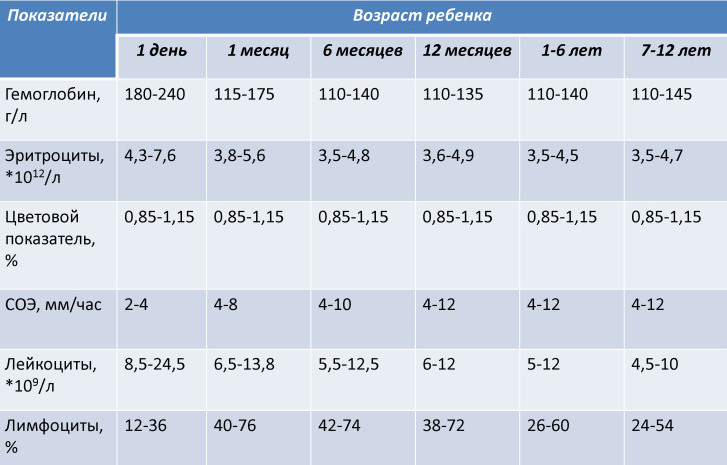 معايير بارامترات الدم عند الأطفال
معايير بارامترات الدم عند الأطفال مؤشر لون الدم المبالغ فيه مع فرط صبغ الدم يعني نقص حمض الفوليك ، نقص فيتامين ب 12. سبب فقر الدم المفرط الصبغي هو وجود أورام خبيثة.
لا يعتبر أي شكل من أشكال فقر الدم مرضا مستقلا. إذا انحرف معامل "اللون" عن القاعدة ، يجب أن تخضع لفحص عام للجسم.
أسباب الانخفاض في الأطفال
غالبًا ما تكون أسباب انخفاض مؤشر اللون هي مشاكل امتصاص الحديد أو تركيبه. أسباب اختلال توازن الحديد في الجسم هي:
- فقر الدم التالي للنزف (فقدان الدم من أصول مختلفة) ؛
- انخفاض امتصاص الحديد في الجسم.
- الحاجة إلى العناصر المحتوية على الحديد ؛
- نقص الحديد الخلقي عند الأطفال.
- انتهاك عمل الحديد في العمليات التنفسية للأنسجة (نقص بروتين الترانسفيرين) ؛
- أمراض وراثية تتميز بفشل استقلاب الحديد في الجسم ؛
- شكل مزمن من التلوث بالرصاص السام.
إذا تم اكتشاف فقر الدم الناقص الصبغي عند الرضيع ، فيمكننا التحدث عن اكتسابه من الأم أثناء الحمل (فقر الدم ، نقص الحديد).
في الأطفال الأكبر سنًا ، يحدث نقص الصباغ بسبب اتباع نظام غذائي غير متوازن أو غير منتظم ، نباتي.
كيف تحل المشكلة؟
نظام عذائي
إذا تم العثور على قيمة منخفضة لمؤشر الدم "الملون" عند الأطفال ، فإن أول شيء يجب الانتباه إليه هو النظام الغذائي. للمحافظة على أو رفع مستوى الهيموجلوبين في الدم في قائمة طعام الطفل (أو الأم أثناء الدورة الشهرية) الرضاعة الطبيعية) يجب أن تتواجد الأطعمة الغنية بالفيتامينات والمعادن:
- الخضار الطازجة (البنجر واليقطين والجزر والطماطم) ؛
- الفواكه (البطيخ ، البطيخ ، الخوخ ، التفاح ، الرمان ، البرسيمون ، العنب ، إلخ) والفواكه المجففة ؛
- التوت (التوت الأسود ، العنب البري ، الكشمش الأسود ، التوت البري ، إلخ) ؛
- اللحوم الحمراء والكبد.
- الأسماك الدهنية (الرنجة والسلمون والسردين والتونة) ؛
- المأكولات البحرية (بلح البحر والروبيان والمحار) ؛
- البقوليات (الفول والبازلاء والعدس) ؛
- الحبوب (الحنطة السوداء ، دقيق الشوفان ، القمح ، الشعير) ؛
- المكسرات (الجوز والصنوبر والغابات والكاجو) ؛
- مرق ثمر الورد والشاي بالنعناع والقراص والأخضر ؛
- عصائر طازجة من الخضار والفواكه ، مزيجها مقبول.
 لكي يكون مؤشر لون الدم طبيعيًا ، من الضروري الاهتمام بجودة وتغذية الطفل المتوازنة.
لكي يكون مؤشر لون الدم طبيعيًا ، من الضروري الاهتمام بجودة وتغذية الطفل المتوازنة. من المهم أن تتذكر أن العصير الطازج شديد التركيز للأطفال. يجب تخفيف إعطائها للطفل. يتم استبعاد الأطعمة الدهنية والمدخنة ومنتجات المصنع نصف المصنعة من قائمة الأطفال.
الأدوية
بمجرد تغيير النظام الغذائي للطفل ، لا يمكن علاج علم الأمراض الذي تم تطويره بالفعل ، وبالتالي ، يتم التعامل مع المشكلة بطريقة معقدة:
- القضاء على نقص الحديد والأسباب التي أدت إليه.
- استقبال الأدوية، الفيتامينات و المعادن؛
- مراعاة الروتين اليومي.
الأدوية المصممة للقضاء على نقص الحديد موصوفة من قبل الطبيب المعالج. بسبب احتمالية آثار جانبية(اضطراب الجهاز الهضمي ، الغثيان) عند تناول الأدوية المحتوية على الحديد ، من الضروري التحكم الصارم في رفاهية الطفل. تشمل هذه الصناديق: Ferronat و Totema و Ferrum Lek و Maltofer و Ferretab و Hemobin و Aktiferrin و Fenyuls و Ferro-Folgamma.
استقبال الأدويةتوقف عند الاستقرار نتيجة ايجابيةأو مع ردود فعل سلبية من الجسم. المشي مهم هواء نقي، مراعاة الروتين اليومي (توازن النوم واليقظة) ، تمارين تقوية الجمباز العامة ، إجراءات المياه.
الشخص الصغير لا يفهم حالته تمامًا ، يصعب عليه شرح مشاعره ، لذلك يحتاج الوالدان إلى مراقبة سلوك الطفل بعناية وتنفسه ونومه ودرجة حرارته. لأي أعراض القلقيجب أن تعرض الطفل على أخصائي. إذا كنت تشك في وجود مرض ، قبل وصف العلاج ، يتم إجراء عدد من الاختبارات ، بما في ذلك دراسة حول معيار مؤشر لون الدم.
يتم تحديد اللون أثناء فحص الدم العام. يوفر تعريف هذا المؤشر فرصة لإجراء التشخيص التفريقي في علاج فقر الدم المختلفة ، وعمر المريض لا يهم. هذا المؤشر في جوهره هو رقم معين يعكس نسبة (صبغة الدم) في خلايا الدم إلى الكمية الطبيعية. في عملية دراسة كريات الدم الحمراء ، يتم حساب جودة الدم من خلال شكل وحجم وتشبع لون خلايا الدم. في عملية الاختبار الطبي ، يتم تحديد مؤشر اللون ، والمعدل الذي تستقر به كريات الدم الحمراء وتحديد الأمراض المحتملة.
إجراء التحليل العاميقوم مساعد المختبر بحساب معادلة مؤشر اللون ، والتي تقيس محتوى خلايا الدم وتشير إلى كمية الهيموجلوبين (البروتين) الذي يحمل الأكسجين في كل خلية دم حمراء. مؤشر اللون يتوافق مع التسمية "CPU". صيغة حسابها هي كما يلي - CPU \ u003d 3xHb / A. (Hb - محتوى الهيموغلوبين ، A - الأرقام الثلاثة الأولى من عدد كريات الدم الحمراء في ميكرولتر).
على سبيل المثال ، يمكنك حساب وحدة المعالجة المركزية بنفسك ، بافتراض أن مؤشر الهيموجلوبين هو 134 جم / لتر ، وعدد كريات الدم الحمراء هو 4.26 مليون / ميكرولتر. معادلة الحساب معروضة أعلاه ، لذا فقط أدخل هذه البيانات فيها. النتيجة التي تم الحصول عليها هي 0.94. وبحسب البحث الطبي فإن معدل المؤشر يمكن أن يتأرجح بين 0.85 و 1.05 ، لذلك نستنتج أن نتيجة الحساب تظهر لنا أن المريض لا يعاني من فقر الدم.
يصنف فقر الدم بمؤشر اللون حسب حجم خلايا الدم الحمراء وكمية الهيموجلوبين في الخلايا. في المجموع هناك ثلاث مجموعات من هذا النوع من فقر الدم:
- صغر الخلايا (لا توجد خلايا كافية) ؛
- الخلايا الكبيرة (الخلايا الزائدة) ؛
- سويكروميك (LC طبيعي ، لكن الهيموغلوبين وكريات الدم الحمراء في حجم غير كافٍ).
يجب أن يؤخذ في الاعتبار أنه عند الأطفال ، يحدث انخفاض في مؤشر CP أحيانًا بسبب وجود أمراض أخرى.
زادت المؤشرات
مؤشر اللون هو السمة التشخيصية الرئيسية في اختبار الدم لتشخيص نوع فقر الدم ، والغالبية العظمى منها مرتبطة بفقر الدم الناجم عن نقص الحديد. يمكن اعتبار المرض نتيجة لانخفاض إنتاج خلايا الدم الحمراء في نخاع العظام ، بينما يعمل الهيموجلوبين كحامل للبروتين ويشبع الدم بالأكسجين. هذه الخاصية هي التي تعطي خلايا الدم لونها الأحمر. تتمثل مهمة الهيموجلوبين أيضًا في اختيار جزء من ثاني أكسيد الكربون من الخلايا مع توصيله لاحقًا إلى الرئتين.
يعد فقر الدم من أكثر أمراض الدم شيوعًا ، حيث يغطي ما يقرب من ربع جميع الأشخاص فقر الدم الناجم عن نقص الحديدتم تشخيصه في أكثر من مليار مريض. يُلاحظ أن هذا المرض يتم اكتشافه غالبًا عند النساء أو الأطفال. غالبًا ما يتم تشخيص هذا النوع من فقر الدم عند النساء الحوامل. إذا أظهر التحليل العام مؤشرًا متزايدًا لمؤشر اللون (أكثر من 1.1) ، فيمكننا أن نستنتج أن هناك فقر دم في شكل مفرط اللون أو كبير الخلايا.

لتحديد هذا النوع من فقر الدم ، يساعد حساب مؤشر اللون ، حيث يتم تقليل عدد خلايا الدم الحمراء ، ولكن محتوى الهيموجلوبين فيها مرتفع بشكل غير طبيعي. في الأساس ، تحدث هذه الظواهر بسبب نقص فيتامين ب 12 ووجود أورام مختلفة أو أمراض المناعة الذاتية. في كثير من الحالات ، يمكن علاج فقر الدم عند النساء الحوامل والأطفال بكل بساطة - عن طريق تغيير النظام الغذائي ، حيث يجب أن تكون الفيتامينات B12 و B9 موجودة إلى حد كبير ، في كثير من الأحيان ، حتى بعد اتباع نظام غذائي قصير ، يتم الوصول إلى معيار CP . ومع ذلك ، في بعض الأحيان يمكن أن يساعد التحليل العام في الكشف المبكر عن الأورام والأمراض الأخرى.
مؤشر اللون المنخفض
إذا كان مؤشر اللون في التحليل أقل من القاعدة ، فإننا نتحدث عن فقر الدم الناقص الصبغي أو فقر الدم الكبير ، الذي يتميز بنقص خلايا الدم. في كثير من الأحيان يتم اكتشاف هذا المرض عند الأطفال ويتطور بسبب الأمراض الخلقية.
السبب الرئيسي لفقر الدم كبير الخلايا هو نقص الحديد ، ولكن يمكن أن يكون سبب انخفاض مستوياته هو الحمل والحيض الغزير وفقدان الدم بشكل كبير. في الوقت نفسه ، يمكن التعرف على فقر الدم الخفيف في البداية من خلال أعراض بسيطة مثل ضربات القلب القوية والسريعة ، وضيق التنفس ، والجلد الشاحب ، وحتى التهاب الملتحمة المتكرر. في حالة وجود مثل هذه العلامات ، يوصى بإجراء فحص دم عام للبحث.

يجب أن يؤخذ في الاعتبار أنه عند الأطفال ، قد يكون الانخفاض في تعداد الدم ليس فقط نتيجة لفقر الدم ، ولكن غالبًا ما تكون الأمراض الأخرى هي السبب. على سبيل المثال ، عادة ما يكون الفشل الكلوي عند الأطفال مصحوبًا بتدهور في تعداد الدم. هذا هو السبب في أنه من المستحسن ، في أدنى أعراض الشعور بالضيق ، إجراء فحص دم والتعامل مع السبب.
فائض الحديد في الجسم لا يقل خطورة عن نقصه. لذلك ، فإن علم الأمراض الوراثي النادر ، وهو داء ترسب الأصبغة الدموية ، يؤدي إلى تراكم هذا العنصر. يُعد هذا المرض أكثر صفة لدى الرجال ، الذين يفقدون كميات أقل من الحديد من النساء.
يعد مؤشر لون الدم أحد المؤشرات الأساسية التحليل السريريدم. يُظهر كمية الهيموجلوبين في كريات الدم الحمراء ، مما يعطي نتائجه عند فحص الأمراض المختلفة. المعدل المتوسطيجب ألا يتجاوز هذا المبلغ الحدود من 0.86 إلى 1.05. ولكن ، على الرغم من ذلك ، يجب أن تفهم بوضوح أن مؤشر اللون لا يعكس المقدار الدقيق ، ولكن الإجمالي. لذلك ، غالبًا ما تكون هناك حالات يظهر فيها التحليل القاعدة ، ولكن في الواقع يكون الهيموغلوبين أقل من المستوى المسموح به. تسمى هذه النتيجة بالمرض الحالي فقر الدم السوي الصبغي.
إنه من نوعين - اللاتنسجي والانحلالي ، على التوالي ، والأسباب مختلفة.
متى يزيد أو ينقص مؤشر اللون؟
يمكن زيادة مؤشر لون الدم في حالة وجود مرض مثل فقر الدم بعوز B-12. في مثل هؤلاء المرضى ، تأتي الاختبارات مخيبة للآمال إلى حد ما ، والتي لا تكشف دائمًا عن وجود سبب على الفور. أما تدني مستوى اللون فيوجد به فقر الدم الناجم عن نقص الحديد أو تليف الكبد أو وجود أورام خبيثة. من الناحية الطبية ، يشار إلى هذا الاضطراب باسم نقص الصباغ. من الممكن التعرف على الأمراض الرئيسية التي تحدث في ظل وجود مؤشر لون منخفض في الدم. هذا:
- فقر الدم في التسمم بالرصاص.
- فقر الدم أثناء الحمل.
- فقر الدم الناجم عن نقص الحديد.
إذا كان هناك مؤشر لون مرتفع في الدم أعلى من 1.1 ، فإن الأمراض مثل:
- داء السلائل في المعدة.
- نقص فيتامين ب 12 في الجسم.
- نقص حمض الفوليك.
فقر الدم الطبيعي مع معامل لون الدم الطبيعي
لا يمكن دائمًا خفض أو زيادة مؤشر اللون للدم للإشارة إلى وجود مرض معين. في هذه الحالة ، نتحدث عن تلك اللحظة الاستثنائية التي يكون فيها فحص الدم ضمن النطاق الطبيعي ، ولكن في نفس الوقت يكون مستوى الهيموجلوبين وكريات الدم الحمراء منخفضًا بدرجة كافية. لا تعتقد أنه تم إجراء الحساب الخاطئ. الأمر مختلف تمامًا. يمكن تفسير هذا الموقف من خلال وجود بعض الأمراض الأخرى - فقر الدم السوي الصبغي. في هذه الحالة ، هناك تقسيم آخر. على سبيل المثال ، عندما يحدث تدمير سريع وغير طبيعي لخلايا الدم الحمراء ، فهذه إشارة على فقر الدم الانحلالي. هي التي تحدث في حالة التدمير السريع لكتلة كرات الدم الحمراء في البلازما.
هناك أيضًا اضطراب التغذية الراجعة ، والذي يتميز بالعمل غير المنتج لنخاع العظام وإنتاج عدد قليل - أقل من الطبيعي - من خلايا الدم الحمراء. وهذا ما يسمى فقر الدم اللاتنسجي.
صيغة حساب مؤشر اللون
في الطب هناك صيغة معينة تساعد في حساب وتحديد مؤشر اللون في الدم. يمكن حساب مؤشر لون الدم على النحو التالي:
CP = (Hb * 3) / أول 3 أرقام من مبلغ Er
من هذه الصيغة يتبع ما يلي:
- سي. هو معامل اللون
- Hb هو مستوى محتوى الهيموجلوبين.
- Er هو عدد كريات الدم الحمراء.
نظرًا لأن المعيار يجب ألا يقل عن 0.86 ولا يزيد عن 1.15 ، بعد هذا الحساب ، يمكنك الحصول على النتائج المقابلة لهذا التحليل. بالطبع ، من المستحيل القيام بذلك بنفسك. هذا يتطلب معدات ومعرفة طبية خاصة. وبالتالي ، بعد تلقي هذا الحساب ، يمكننا التحدث عن تشخيص معين. غالبًا ما يكون إما فقر الدم الناقص الصبغي ، أو السويكروميك ، أو مفرط اللون.
في حالة وجود نوع أو آخر ، يتم إجراء فحص إضافي مناسب ، والذي يسمح لك بتحديد الصورة الكاملة للمرض. لا يمكن إنزال مؤشر اللون في الدم أو زيادته من الصفر. شيء ما سبق هذا ويجب على الطبيب معرفة السبب.
إذا كان معامل اللون أقل من الطبيعي
بادئ ذي بدء ، عليك الانتباه إلى نظامك الغذائي ، أو بالأحرى ، يجب أن يكون متوازنًا قدر الإمكان. وينعكس هذا أيضًا على مستوى الهيموجلوبين ، لأنه إذا كانت كميته أقل مما ينبغي ، يبدأ الجسم في المعاناة. في هذه الحالة ، تحتاج إلى تناول المزيد من الفيتامينات المتوازنة مع فيتامينات أ ، المجموعة ب ، ج ، هـ.يمكن أن تكون هذه الخضروات والفواكه المختلفة ، واللحوم البروتينية ، والحد الأدنى من الأطعمة المقلية والدهنية.
إذا كان معامل اللون لديك منخفضًا ، فقد يوصي الأطباء بشرب العصائر الحمراء أو بعض النبيذ الأحمر يوميًا. تناول أكبر قدر ممكن من الأطعمة الغنية بالحديد والزنك. كما لا ينصح بشرب القهوة ومن الأفضل الإقلاع عن كل العادات السيئة.
وتجدر الإشارة إلى أن هذا المرض لا يعالج عمومًا بأدوية معينة ، إلا إذا كان مستوى لون البلازما منخفضًا جدًا وكان المريض بحاجة إلى رعاية عاجلة. في جميع الحالات الأخرى ، يوصى ببساطة باتباع نمط حياتك ونظام غذائي متوازن. بعد ذلك ، ستكون جميع نتائج التحليلات وأخذ العينات الأخرى طبيعية ومرضية حياة صحية. على وجه الخصوص ، فهو يقع في حوالي النشاط البدنيوالحفاظ على التشغيل المستقر لنظام القلب.
مؤشر اللون
يعتبر عاملاً أساسياً في تحليل الدم ، لأنه يدل على الكمية
الهيموغلوبين في كريات الدم الحمراء. ماذا تتوقع إذا كان مؤشر لون الدم
خفضت في البالغين هو السؤال الرئيسي الذي يجب الإجابة عليه في هذه المقالة.
ماذا يقول التشخيص
إذا كان لدى الشخص مؤشر لوني منخفض للدم ، فإن الأمر يستحق دق ناقوس الخطر على الفور. عادة ، هذا التشخيص التطور السريعصف الأمراض الخطيرة. غالبًا ما نتحدث عن تليف الكبد ، ولكن قد تكون هناك أسباب أخرى. نظرًا لأن أعراض هذا التشخيص لا تظهر بأي شكل من الأشكال ، يجب على الشخص إجراء قائمة كاملة من الاختبارات من أجل تحديد التغييرات في تعداد الدم المرتبطة بها.
يمكن أيضًا خفض مؤشر لون الدم لسبب آخر خطير للغاية: بسبب تطور الأورام الخبيثة. لطالما كان الطب يبحث عن نظام موحد من المؤشرات التي تحدد أمراض الأورام ، ولكن حتى الآن ، لم تؤد الأبحاث في هذا المجال إلا إلى القليل. يشير انخفاض كمية الهيموجلوبين في الدم مباشرة إلى تقدم الأورام الخبيثة ، ولكن يتم إجراء تشخيص أكثر دقة فقط على أساس الاختبارات الأخرى.
فقر الدم أثناء الحمل شيء آخر سبب مشتركالتغييرات في هذا المؤشر. خلال فترة الحمل ، يجب أن تمر السيدة بتغييرات خطيرة في جسدها ، وبالتالي تقفز مؤشرات لون الدم كثيرًا. إذا لم ينتبه الطبيب إلى هذه الأعراض ، فإن فقر الدم سيتطور فقط ، مما سيؤدي في النهاية إلى اضطرابات في نمو الجنين.
فقر الدم الناتج عن التسمم بالرصاص وفقر الدم الناجم عن نقص الحديد أكثر ندرة بقليل ، ولكن لا يزال هناك سبب لانخفاض لون خلفية الدم. لتحديد سبب انخفاض مؤشر لون الدم في هذه الحالة ، كما هو الحال في جميع الحالات الأخرى ، يجب أن تأخذ اختبارات أخرى.
ماذا تفعل عند إجراء التشخيص
إذا تم تخفيض مؤشر اللون ، يحاول الخبراء أولاً تحديد مقدار التغيير قيمة معينة. يتراوح مؤشر لون الدم المثالي بين 0.86-1.15. يتم حساب هذه القيمة باستخدام صيغة خاصة ، ويتم الحساب بواسطة متخصص. إذا كان المؤشر الحالي مختلفًا قليلاً فقط عن القاعدة ، فعادةً ما يصف الخبراء تناولًا أسبوعيًا للأدوية الخاصة والاستخلاص بالأعشاب.
إذا كانت القيمة أقل بكثير من القاعدة ، فمن الضروري البدء فورًا في العلاج ، لأن مثل هذا الانحدار يؤثر بشكل مباشر على الرفاهية.
مع انخفاض كبير في المؤشر ، عادة ما يصف الأطباء أنظمة غذائية خاصة تعتمد على نظام غذائي متوازن. ما عليك سوى أن تأكل أطعمة صحيةغني بالفيتامينات. أيضا ، قد ينصحك الطبيب بشرب بعض النبيذ الأحمر وغالبا ما تستهلك الطماطم و عصير الرمانحيث يساهم في تطبيع المؤشر.
يجب أن يستهلك الشخص أكبر عدد ممكن من الفواكه والخضروات الغنية بالزنك والحديد. نتيجة لذلك ، يجب أن يؤدي ذلك إلى تطبيع المؤشر. إذا كانت كل هذه التدابير غير فعالة ، وانخفض مؤشر اللون في الدم ، يجب على المرء أن ينتقل إلى الأدوية القوية.
من الصعب تحديد القائمة الدقيقة للأدوية ، لأن كل شيء هنا يعتمد على التشخيص. بعد تطبيع هذا المؤشر ، سيتعين على الشخص اتباع نظام غذائي لعدة أسابيع أخرى حتى لا تظهر الأعراض السلبية مرة أخرى.
4. حساب مؤشر اللون.
مؤشر اللون هو النسبة بين كمية الهيموجلوبين في الدم وعدد خلايا الدم الحمراء التي تسمى. يسمح لك مؤشر اللون بتحديد درجة تشبع خلايا الدم الحمراء بالهيموغلوبين.
يحتوي 1 ميكرولتر من الدم عادة على 166 * 10-6 جم من الهيموجلوبين و 5.00 * 10 6 كريات الدم الحمراء ، وبالتالي ، فإن محتوى الهيموجلوبين في كريات الدم الحمراء يساوي عادة:
تُؤخذ قيمة 33 بيكوغرام ، وهي القاعدة لمحتوى الهيموغلوبين في كريات الدم الحمراء ، على أنها 1 (وحدة) ويتم تحديدها على أنها مؤشر اللون.
من الناحية العملية ، يتم حساب مؤشر اللون (CPI) عن طريق قسمة كمية الهيموجلوبين (Hb) في 1 ميكرولتر (بالجرام / لتر) على عدد يتكون من الأرقام الثلاثة الأولى من عدد خلايا الدم الحمراء ، متبوعة بضرب الناتج في عامل 3.
على سبيل المثال ، Hb \ u003d 167 جم / لتر ، عدد خلايا الدم الحمراء 4.8 10 12 (أو 4.80 10 12). الأرقام الثلاثة الأولى من تعداد خلايا الدم الحمراء هي 480.
وحدة المعالجة المركزية \ u003d 167/480 3 \ u003d 1.04
عادةً ما يكون مؤشر اللون في حدود 0.86-1.05 (Menshikov V.V. ، 1987) ؛ 0.82-1.05 (Vorobiev A.I. ، 1985) ؛ 0.86-1.1 (Kozlovskaya L.V. ، 1975).
في العمل العملي ، من الملائم استخدام جداول التحويل والرسوم البيانية لحساب مؤشر اللون. وفقًا لقيمة مؤشر اللون ، من المعتاد تقسيم فقر الدم إلى hypochromic (أقل من 0.8) ؛ عادي (0.8-1.1) و hyperchromic (فوق 1.1).
الأهمية السريرية.فقر الدم الناقص الصبغي هو في الغالب فقر الدم الناجم عن نقص الحديد بسبب فقدان الدم المزمن لفترات طويلة. في هذه الحالة ، يحدث نقص صبغ الدم في كرات الدم الحمراء بسبب نقص الحديد. يحدث نقص الصباغ في كريات الدم الحمراء مع فقر الدم عند النساء الحوامل والالتهابات والأورام. مع مرض الثلاسيميا والتسمم بالرصاص ، لا يحدث فقر الدم الناقص الصبغي بسبب نقص الحديد ، ولكن بسبب انتهاك تخليق الهيموجلوبين.
السبب الأكثر شيوعًا لفقر الدم المفرط الصبغي هو نقص فيتامين ب 12 ، حمض الفوليك.
لوحظ فقر الدم الطبيعي في كثير من الأحيان في فقر الدم الانحلالي ، وفقدان الدم الحاد ، وفقر الدم اللاتنسجي.
ومع ذلك ، فإن مؤشر اللون لا يعتمد فقط على تشبع كريات الدم الحمراء بالهيموغلوبين ، ولكن أيضًا على حجم كريات الدم الحمراء. لذلك ، فإن المفاهيم المورفولوجية للتلوين الناقص ، والعادي ، واللون المفرط لكريات الدم الحمراء لا تتطابق دائمًا مع بيانات مؤشر اللون. قد يكون لفقر الدم كبير الكريات المصحوب بكريات الدم الحمراء السوية ونقص الصباغ مؤشر لوني أعلى من واحد ، والعكس بالعكس ، فإن فقر الدم الصغري الصغري السوي الصبغية يعطي دائمًا مؤشر لوني أقل.
لذلك ، مع حالات فقر الدم المختلفة ، من المهم أن تعرف ، من ناحية ، كيف تغير محتوى الهيموغلوبين الكلي في كريات الدم الحمراء ، ومن ناحية أخرى ، حجمها وتشبعها بالهيموغلوبين.
1 نقل الإثارة إلى العقدة اللاإرادية. وسطاء ما بعد المشبكي.
في الفقاريات ، هناك ثلاثة أنواع من الانتقال المشبكي في الجهاز العصبي اللاإرادي: كهربائي ، وكيميائي ، ومختلط. العضو ذو المشابك الكهربائية النموذجية هو العقدة الهدبية للطيور ، والتي تقع في عمق المدار عند قاعدة مقلة العين. يتم نقل الإثارة هنا عمليا دون تأخير في كلا الاتجاهين. يمكن أيضًا أن يُعزى الانتقال من خلال المشابك المختلطة ، حيث تجاور هياكل المشابك الكهربائية والكيميائية في وقت واحد ، إلى حوادث نادرة. هذا النوع هو أيضا سمة من سمات العقدة الهدبية للطيور. الطريقة الرئيسية لانتقال الإثارة في الجهاز العصبي اللاإرادي هي الطريقة الكيميائية. يتم تنفيذه وفقًا لقوانين معينة ، من بينها مبدأين مميزين. الأول (مبدأ ديل) هو أن الخلية العصبية مع جميع العمليات تطلق وسيطًا واحدًا. كما أصبح معروفًا الآن ، جنبًا إلى جنب مع المرسل الرئيسي ، يمكن أيضًا أن تكون المرسلات والمواد الأخرى المشاركة في تركيبها موجودة في هذه الخلية العصبية. وفقًا للمبدأ الثاني ، يعتمد عمل كل وسيط على الخلايا العصبية أو المستجيب على طبيعة مستقبل الغشاء ما بعد المشبكي.
في الجهاز العصبي اللاإرادي ، هناك أكثر من عشرة أنواع من الخلايا العصبية التي تنتج وسطاء مختلفين مثل الأنواع الرئيسية: أستيل كولين ، نورإبينفرين ، سيروتونين وأمينات حيوية أخرى ، أحماض أمينية ، ATP. اعتمادًا على الوسيط الرئيسي الذي يتم تحريره بواسطة النهايات المحورية للخلايا العصبية اللاإرادية ، تسمى هذه الخلايا عادةً الخلايا العصبية الكولينية ، الأدرينالية ، السيروتونينية ، البيورينجيك ، إلخ.
يؤدي كل من الوسطاء وظيفة نقل ، كقاعدة عامة ، في روابط معينة من قوس منعكس مستقل. لذلك ، يتم تحرير أستيل كولين في نهايات جميع الخلايا العصبية المتعاطفة والباراسمبثاوية قبل العقدة ، وكذلك معظم النهايات اللاودية بعد العقدة. بالإضافة إلى ذلك ، ينتقل أيضًا جزء من ألياف ما بعد العقدة المتعاطفة التي تعصب الغدد العرقية ، وعلى ما يبدو ، موسعات الأوعية للعضلات الهيكلية ، عبر الأسيتيل كولين. بدوره ، يعد النوربينفرين وسيطًا في النهايات المتعاطفة اللاحقة للعقدة (باستثناء أعصاب الغدد العرقية وموسعات الأوعية الودي) - أوعية القلب والكبد والطحال.
يتفاعل الوسيط ، الذي يتم إطلاقه في المحطات قبل المشبكية تحت تأثير النبضات العصبية الواردة ، مع بروتين مستقبل معين للغشاء ما بعد المشبكي ويتشكل معه مجمع معقد. يسمى البروتين الذي يتفاعل معه أستيل كولين المستقبل الكوليني ، الأدرينالين أو النورادرينالين - مستقبلات الأدرينالين ، إلخ. إن مكان توطين مستقبلات الوسطاء المختلفين ليس فقط الغشاء بعد المشبكي. تم اكتشاف وجود مستقبلات خاصة قبل المشبكي ، والتي تشارك في آلية التغذية الراجعة لتنظيم عملية الوسيط في المشبك.
بالإضافة إلى مستقبلات الكولينو ، الأدرينو ، البيورين ، في الجزء المحيطي من الجهاز العصبي اللاإرادي ، توجد مستقبلات للببتيدات ، والدوبامين ، والبروستاجلاندين. تم العثور على جميع أنواع المستقبلات ، الموجودة في البداية في الجزء المحيطي من الجهاز العصبي اللاإرادي ، في أغشية ما قبل المشبكي وما بعد المشبكي للهياكل النووية للجهاز العصبي المركزي.
رد فعل مميز للحكم الذاتي الجهاز العصبيهي زيادة حادة في حساسيتها للوسطاء بعد إزالة الأعضاء. على سبيل المثال ، بعد بضع المهبل ، يكون لدى العضو حساسية متزايدة للأستيل كولين ، على التوالي ، بعد قطع الودي - للنوربينفرين. يُعتقد أن هذه الظاهرة تستند إلى زيادة حادة في عدد المستقبلات المقابلة على الغشاء ما بعد المشبكي ، بالإضافة إلى انخفاض في محتوى أو نشاط الإنزيمات التي تكسر الوسيط (أستيل إستراز أستيل ، أوكسيديز أحادي الأمين ، إلخ.) .
في الجهاز العصبي اللاإرادي ، بالإضافة إلى الخلايا العصبية المستجيبة المعتادة ، هناك أيضًا خلايا خاصة تتوافق مع الهياكل ما بعد العقدة وتؤدي وظيفتها. يتم نقل الإثارة إليهم بالطريقة الكيميائية المعتادة ، ويستجيبون بطريقة الغدد الصماء. تسمى هذه الخلايا بالمحولات. لا تشكل محاورها العصبية اتصالات متشابكة مع أعضاء المستجيب ، ولكنها تنتهي بحرية حول الأوعية التي تشكل بها ما يسمى بأعضاء الدم. تشتمل محولات الطاقة على الخلايا التالية: 1) خلايا كرومافين في النخاع الكظري ، والتي تستجيب للناقل الكوليني من قبل العقدة المتعاطفة التي تنتهي بإفراز الأدرينالين والنورادرينالين ؛ 2) خلايا الكبيبات المجاورة للكلى ، والتي تستجيب للناقل الأدرينالي للألياف الوديّة التالية للعقدة عن طريق إطلاق الرينين في مجرى الدم ؛ 3) الخلايا العصبية للنواة فوق البصرية والبطينية التي تستجيب لتدفق متشابك من طبيعة مختلفة عن طريق إطلاق فاسوبريسين وأوكسيتوسين ؛ 4) الخلايا العصبية لنواة منطقة ما تحت المهاد.
يمكن استنساخ عمل الوسطاء الكلاسيكيين الرئيسيين باستخدام المستحضرات الدوائية. على سبيل المثال ، ينتج النيكوتين تأثيرًا مشابهًا لتأثير الأسيتيل كولين عند العمل على الغشاء ما بعد المشبكي للخلايا العصبية التالية للعقدة ، بينما تعمل إسترات الكولين والسمك الغاري الذبابي على الغشاء ما بعد المشبكي للخلية المستجيبة للعضو الحشوي. وبالتالي ، يتداخل النيكوتين مع الانتقال الداخلي للأعصاب في العقدة اللاإرادية ، المسكارين - مع انتقال المؤثرات العصبية في العضو التنفيذي. على هذا الأساس ، يُعتقد أن هناك نوعين على التوالي من المستقبلات الكولينية: النيكوتين (مستقبلات الكوليني N) والمسكارينيك (مستقبلات الكوليني M). اعتمادًا على الحساسية للعديد من الكاتيكولامينات ، تنقسم المستقبلات الأدرينالية إلى مستقبلات ألفا الأدرينالية ومستقبلات بيتا الأدرينالية. تم إثبات وجودها عن طريق المستحضرات الدوائية التي تعمل بشكل انتقائي على نوع معين من المستقبلات الأدرينالية.
في رقم الأعضاء الحشويةاستجابة للكاتيكولامينات ، هناك كلا النوعين من المستقبلات الأدرينالية ، لكن نتائج الإثارة ، كقاعدة عامة ، معاكسة. على سبيل المثال ، توجد في الأوعية الدموية للعضلات الهيكلية مستقبلات ألفا وبيتا الأدرينالية. يؤدي إثارة مستقبلات ألفا الأدرينالية إلى تضييق مستقبلات بيتا الأدرينالية - إلى توسع الشرايين. يوجد كلا النوعين من المستقبلات الأدرينالية أيضًا في جدار الأمعاء ، ومع ذلك ، فإن تفاعل العضو عند إثارة كل نوع من الأنواع سوف يتميز بشكل لا لبس فيه بتثبيط نشاط خلايا العضلات الملساء. لا توجد مستقبلات α-adrenergic في القلب والشعب الهوائية ، ويتفاعل الوسيط فقط مع مستقبلات β الأدرينالية ، والتي تترافق مع زيادة في تقلصات القلب وتوسع الشعب الهوائية. نظرًا لحقيقة أن النوربينفرين يسبب أكبر إثارة لمستقبلات بيتا الأدرينالية لعضلة القلب ورد فعل ضعيف للقصبات الهوائية والقصبة الهوائية والأوعية الدموية ، فقد بدأ يطلق على الأول مستقبلات β1 الأدرينالية ، والأخير - β2- الأدرينالية مستقبلات.
عند العمل على غشاء الخلية العضلية الملساء ، يقوم الأدرينالين والنورادرينالين بتنشيط إنزيم الأدينيلات الموجود في غشاء الخلية. في وجود أيونات Mg2 + ، يحفز هذا الإنزيم تكوين cAMP (دوري 3 "، 5" -ادينوسين أحادي الفوسفات) من ATP في الخلية. المنتج الأخير ، بدوره ، يسبب عددًا من التأثيرات الفسيولوجية ، وينشط استقلاب الطاقة ، ويحفز نشاط القلب.
تتمثل إحدى سمات الخلايا العصبية الأدرينالية في أنها تحتوي على محاور طويلة رفيعة للغاية تتفرع في الأعضاء وتشكل ضفائر كثيفة. يمكن أن يصل الطول الإجمالي لمحاور المحاور هذه إلى 30 سم.على طول مجرى النهايات ، هناك العديد من الامتدادات - الدوالي ، حيث يتم تصنيع الناقل العصبي وتخزينه وإطلاقه. مع ظهور النبضة ، يتم إطلاق النورإبينفرين في وقت واحد من العديد من الامتدادات ، ويعمل فورًا على مساحة كبيرة من أنسجة العضلات الملساء. وبالتالي ، فإن إزالة الاستقطاب من الخلايا العضلية يترافق مع تقلص متزامن للعضو بأكمله.
الأدوية المختلفة التي لها تأثير على العضو المستجيب مشابه لعمل ألياف ما بعد العقدة (الودي ، السمبتاوي ، إلخ) تسمى المحاكيات (الأدرينالية ، المحاكاة الكولينية). إلى جانب ذلك ، هناك أيضًا مواد تمنع بشكل انتقائي وظيفة مستقبلات الغشاء ما بعد المشبكي. يطلق عليهم حاصرات العقدة. على سبيل المثال ، تعمل مركبات الأمونيوم بشكل انتقائي على إيقاف تشغيل مستقبلات H-cholinergic ، ومستقبلات الأتروبين والسكوبولامين - M-الكوليني.
لا يؤدي الوسطاء الكلاسيكيون وظيفة مرسلات الإثارة فحسب ، بل لهم أيضًا تأثير بيولوجي عام. يعتبر نظام القلب والأوعية الدموية أكثر حساسية للأستيل كولين ، كما أنه يتسبب في زيادة حركية الجهاز الهضمي ، وفي نفس الوقت تنشيط نشاط الغدد الهضمية ، ويقلل من عضلات الشعب الهوائية ويقلل من إفراز الشعب الهوائية. تحت تأثير النوربينفرين ، هناك زيادة في الضغط الانقباضي والانبساطي دون تغيير في معدل ضربات القلب ، وتزداد تقلصات القلب ، ويقل إفراز المعدة والأمعاء ، وتسترخي عضلات الأمعاء الملساء ، وما إلى ذلك. يتميز الأدرينالين بتنوع أكثر مجموعة من الإجراءات. من خلال التحفيز المتزامن للوظائف الداخلية والكرونو والعابرة ، يزيد الأدرينالين من النتاج القلبي. للأدرينالين تأثير موسع ومضاد للتشنج على عضلات الشعب الهوائية ، ويثبط حركة الجهاز الهضمي ، ويرخي جدران الأعضاء ، ولكنه يثبط نشاط المصرات ، وإفراز غدد الجهاز الهضمي.
تم العثور على السيروتونين (5-هيدروكسي تريبتامين) في أنسجة جميع أنواع الحيوانات. في الدماغ ، يتم احتواؤه بشكل أساسي في الهياكل المتعلقة بتنظيم الوظائف الحشوية ؛ على المحيط ، يتم إنتاجه بواسطة خلايا الأمعاء المعوية. يعد السيروتونين أحد الوسطاء الرئيسيين للجزء الوريدي من الجهاز العصبي اللاإرادي ، والذي يشارك بشكل أساسي في انتقال المؤثرات العصبية ، كما يؤدي أيضًا وظيفة وسيطة في التكوينات المركزية. ثلاثة أنواع من مستقبلات هرمون السيروتونين معروفة - D ، M ، T. D- مستقبلات موضعية بشكل رئيسي في العضلات الملساء ويتم حظرها بواسطة ثنائي إيثيل أميد حمض الليسرجيك. يترافق تفاعل السيروتونين مع هذه المستقبلات مع تقلص العضلات. تعتبر مستقبلات النوع M من سمات معظم العقد اللاإرادية ؛ تم حظره بواسطة المورفين. من خلال الارتباط بهذه المستقبلات ، يسبب المرسل تأثيرًا محفزًا للعقد. يتم حظر المستقبلات من النوع T الموجودة في المناطق الانعكاسية القلبية والرئوية بواسطة thiopendol. بالعمل على هذه المستقبلات ، يشارك السيروتونين في تنفيذ المنعكسات الكيميائية للشريان التاجي والرئوي. السيروتونين قادر على أن يكون له تأثير مباشر على العضلات الملساء. في نظام الأوعية الدموية ، يتجلى في شكل تفاعلات مضيقة أو موسعة. مع العمل المباشر ، يتم تقليل عضلات الشعب الهوائية ، مع العمل الانعكاسي ، وتغيير إيقاع الجهاز التنفسي والتهوية الرئوية. الجهاز الهضمي حساس بشكل خاص للسيروتونين. يتفاعل مع إدخال السيروتونين مع تفاعل تشنج أولي ، والذي يتحول إلى تقلصات إيقاعية مع زيادة النغمة وينتهي بتثبيط النشاط.
بالنسبة للعديد من الأعضاء الحشوية ، يعتبر انتقال البيورينجي مميزًا ، وقد سمي بهذا الاسم نظرًا لحقيقة أنه أثناء تحفيز الأطراف قبل المشبكية ، يتم إطلاق منتجات تحلل البيورين والأدينوزين والإينوزين. في هذه الحالة ، الوسيط هو ATP ، وموقعه هو المحطات ما قبل المشبكية للخلايا العصبية المستجيبة للجزء metasympathetic من الجهاز العصبي اللاإرادي.
يتفاعل ATP المنطلق في الشق المشبكي مع نوعين من مستقبلات البيورين في الغشاء بعد المشبكي. تعتبر مستقبلات البورنور من النوع الأول أكثر حساسية للأدينوزين ، والثاني - لـ ATP. يتم توجيه عمل الوسيط بشكل أساسي إلى العضلات الملساء ويتجلى في شكل استرخاء لها. في آلية الدفع المعوي ، تعتبر الخلايا العصبية البيورينجية هي النظام المثبط المضاد الرئيسي فيما يتعلق بالنظام الكوليني المثير. وتشارك الخلايا العصبية Purinergic في تنفيذ التثبيط النزولي ، في آلية استقبالي استرخاء المعدة ، واسترخاء المريء والعضلات الشرجية العاصرة. توفر الانقباضات المعوية بعد الاسترخاء المستحث بورينرجيا الآلية المناسبة لمرور بلعة الطعام.
قد يكون الهستامين أحد الوسطاء. ينتشر على نطاق واسع في مختلف الأعضاء والأنسجة ، وخاصة في الجهاز الهضمي والرئتين والجلد. من بين تراكيب الجهاز العصبي اللاإرادي ، تم العثور على أكبر كمية من الهيستامين في ألياف ما بعد العقدة المتعاطفة. بناءً على الاستجابات ، تم العثور أيضًا على مستقبلات محددة للهستامين (مستقبلات H) في بعض الأنسجة: مستقبلات H1 و H2. يتمثل العمل الكلاسيكي للهستامين في زيادة نفاذية الشعيرات الدموية وتقلص العضلات الملساء. في حالته الحرة ، يخفض الهيستامين ضغط الدم ويقلل من معدل ضربات القلب ويحفز العقد الودية.
GABA له تأثير مثبط على الانتقال الداخلي للإثارة في العقد العصبية للجهاز العصبي اللاإرادي. كوسيط ، يمكن أن يشارك في حدوث تثبيط قبل المشبكي.
تركيزات كبيرة من الببتيدات المختلفة ، وخاصة المادة P ، في أنسجة الجهاز الهضمي ، وما تحت المهاد ، والجذور الظهرية للنخاع الشوكي ، بالإضافة إلى تأثيرات التحفيز الأخير والمؤشرات الأخرى ، كانت بمثابة الأساس لاعتبار المادة P على أنها وسيط للخلايا العصبية الحساسة.
بالإضافة إلى الوسطاء الكلاسيكيين و "المرشحين" للوسطاء ، يشارك عدد كبير من المواد النشطة بيولوجيًا - الهرمونات المحلية - أيضًا في تنظيم نشاط الأجهزة التنفيذية. إنها تنظم النغمة ، ولها تأثير تصحيحي على نشاط الجهاز العصبي اللاإرادي ، فهي تلعب دورًا مهمًا في تنسيق الانتقال العصبي ، في آليات إطلاق وعمل الوسطاء.
في مجمع العوامل النشطة ، تحتل البروستاجلاندين مكانًا بارزًا ، وهي وفيرة في ألياف العصب المبهم. من هنا يتم إطلاقها تلقائيًا أو تحت تأثير التحفيز. هناك عدة فئات من البروستاجلاندين: E ، G ، A ، B. عملها الرئيسي هو إثارة العضلات الملساء ، وتثبيط إفراز المعدة ، واسترخاء عضلات الشعب الهوائية. لها تأثير متعدد الاتجاهات على نظام القلب والأوعية الدموية: البروستاجلاندين من الفئة A و E يسببان توسع الأوعية وانخفاض ضغط الدم ، والفئة G - تضيق الأوعية وارتفاع ضغط الدم.
المشابك الخاصة بـ ANS لها ، بشكل عام ، نفس البنية مثل تلك المركزية. ومع ذلك ، هناك تنوع كبير في المستقبلات الكيميائية في أغشية ما بعد المشبكي. يتم نقل النبضات العصبية من الألياف قبل العقدة إلى الخلايا العصبية لجميع العقد اللاإرادية بواسطة H-cholinergic synapses ، أي. المشابك العصبية على الغشاء بعد المشبكي الذي توجد فيه مستقبلات كولينية حساسة للنيكوتين. تتشكل الألياف الكولينية بعد العقدة على خلايا الأعضاء التنفيذية (الغدد ، SMCs في الجهاز الهضمي ، الأوعية الدموية ، إلخ) المشابك الكولينية M. يحتوي غشاء ما بعد المشبكي على مستقبلات حساسة للمسكارين (مانع الأتروبين). وفي تلك المشابك وغيرها ، يتم نقل الإثارة بواسطة أستيل كولين. المشابك الكولينية M لها تأثير محفز على العضلات الملساء للقناة الهضمية والجهاز البولي (باستثناء العضلة العاصرة) والغدد المعدية المعوية. ومع ذلك ، فهي تقلل من استثارة وتوصيل وانقباض عضلة القلب وتسبب استرخاء بعض أوعية الرأس والحوض.
تشكل الألياف السمبثاوية بعد العقدة نوعين من المشابك الأدرينالية على المؤثرات - الأدرينالية وب- الأدرينالية. يحتوي الغشاء بعد المشبكي الأول على مستقبلات الأدرينالية a1 و a2. عند التعرض لـ NA على مستقبلات a1 الأدرينالية ، يحدث تضيق في الشرايين والشرايين في الأعضاء الداخلية والجلد ، وتقلص عضلات الرحم ، والعضلات العاصرة المعوية ، ولكن في نفس الوقت يحدث ارتخاء للعضلات الملساء الأخرى في القناة الهضمية. تنقسم مستقبلات B الأدرينالية بعد المشبكي أيضًا إلى أنواع b1 و b2. توجد مستقبلات b1 الأدرينالية في خلايا عضلة القلب. تحت تأثير NA عليهم ، تزيد استثارة وتوصيل وانقباض خلايا عضلة القلب. يؤدي تنشيط مستقبلات b2 الأدرينالية إلى توسع الأوعية الدموية في الرئتين والقلب وعضلات الهيكل العظمي وإرخاء العضلات الملساء في القصبات والمثانة وتثبيط حركة الجهاز الهضمي.
بالإضافة إلى ذلك ، تم العثور على ألياف ما بعد العقدة التي تشكل مشابك هيستامين ، هرمون السيروتونين ، البيورينرجيك (ATP) على خلايا الأعضاء الداخلية.



