زيارة طبيب وراثة أثناء الحمل. اختصاصي وراثة. ماذا يفعل هذا الاختصاصي ، وما هو البحث الذي يقوم به ، وما هي الأمراض التي يعالجها؟
يقوم الطبيب بالكشف عن الأمراض الوراثية والأعطال في الكروموسومات. أفضل وقت للاتصال بطبيب الوراثة هو التخطيط للحمل ، لأنه في هذه الحالة سيتم تنفيذ الوقاية في الوقت المناسب من الأمراض المختلفة التي تعمل على المستوى الجيني. سيقوم طبيب الوراثة بالعمل اللازم للتأكد من عدم حدوث إنهاء للحمل وعدم حدوث بعض الأمراض.
ما هو مدرج في اختصاص اختصاصي علم الوراثة؟
كقاعدة عامة ، تشمل اختصاصات علم الوراثة أداء عدد من الوظائف - وهذا هو إنشاء التشخيص الصحيح ، والنظر في السمات الوراثية التي تنتقل على المستوى الجيني ، وحساب درجة الخطر من واحد أو آخر ، وكذلك شرح كل هذه العوامل للعائلة التي ذهبت إلى الطبيب. يقوم اختصاصي علم الوراثة بإجراء بعض الفحوصات للزوجين ، والتي تشمل الاختبارات واستبعاد تطور بعض الأمراض لدى الطفل.
ما هي الأمراض التي يتعامل معها عالم الوراثة؟
يشمل مجال نشاط طبيب علم الوراثة عددًا كبيرًا من الأمراض ، من أهمها ما يلي:
- الأمراض المختلفة التي لها أنواع وراثية سائدة وضرورية ومرتبطة بالكروموسوم X ؛
- أي نوع من علم الجينوم وعلم تحسين النسل ؛
- متلازمات مختلفة - الأدرينوجين ، ميكروسيتوجينتيك ، وولف هيرشورن ، داون ، عسر القراءة ، صرخة القط ، التخلف العقلي وما إلى ذلك ؛
- الاستعداد الوراثي لإدمان الكحول والطفرات المختلفة والجينات البشرية بشكل عام ؛
- بالإضافة إلى ذلك ، يشارك عالم الوراثة في تجميع النسب وتحديد درجة خطر الإصابة بمرض معين.
ما هي الأعضاء التي يتعامل معها عالم الوراثة؟
لا يعالج الطبيب أي عضو بعينه ، بل يحدد طبيعة المرض ككل على المستوى الجيني.
متى يجب أن ترى أخصائي علم الوراثة؟
يوصى بالاتصال بطبيب الوراثة إذا كان جنس الجنين مهمًا جدًا للوالدين ، وأيضًا إذا كان للعائلة بالفعل طفل واحد يعاني من انحرافات وراثية. تحتاج أيضًا إلى تقديم طلب إذا كان الأشخاص المصابون بأمراض وراثية قد ولدوا بالفعل في عائلة أحد الزوجين ، وكذلك إذا كان الزواج قريبًا.
هناك أيضًا حالات تحول إلى علم الوراثة للأمهات بعد 35 عامًا وفي الحالات التي حدثت فيها بالفعل ولادة لأطفال متوفين أو حالات إجهاض.
متى وما هي الاختبارات التي يجب إجراؤها؟
عند الإشارة إلى عالم الوراثة ، من الضروري الخضوع لسلسلة من الاختبارات التي ستساعد في تحديد الجين المسؤول عن المرض الذي نشأ.
ما هي أنواع التشخيص الرئيسية التي يقوم بها عادة أخصائي الوراثة؟
يقوم طبيب الوراثة بإجراء عدد من التشخيصات التي تهدف إلى تحديد الجين.
فيديو
تتأثر حقيقة أن الطفل يولد بصحة جيدة بالبيئة التي يجب أن تكون مواتية أفضل وقتإن العام الذي يصادف فيه الحمل هو الصيف - الخريف ، حيث يكون الهواء هو الأكثر نضارة ، وتنمو الكثير من الخضار والفواكه التي لم تخضع لأي معالجة. بالإضافة إلى ذلك ، لا توجد أمراض فيروسية في فترة الصيف والخريف.
السن الأنسب للمرأة لإنجاب الأطفال هو ما بين 18 و 35 سنة. إذا حدث الحمل في وقت أبكر أو بعد هذه الفترة ، فمن الضروري الخضوع لفحص من قبل أخصائي علم الوراثة على سبيل الاستعجال.
من المهم أيضًا الحصول على معلومات تتعلق بطريقة ما على الأقل بالتاريخ الطبي وصحة عائلة الأب والأم للطفل الذي لم يولد بعد. يخطئ معظم الأزواج عندما لا يستعينون بخدمات اختصاصي علم الوراثة ، وبالتالي ينقلون بعض الأمراض والعيوب الوراثية إلى أطفالهم. في كثير من الأحيان ، يتحمل طبيب التوليد جزءًا من المسؤولية ، حيث يجري محادثات مع العديد من الأزواج حول المشكلات الوراثية.
الفترة الأكثر ملاءمة للتوجه إلى أخصائي علم الوراثة هي فترة التخطيط للطفل ، والأفضل من ذلك ، إذا استشر الزوجان الشابان الطبيب حتى قبل الزواج. إذا حدث أن المرأة في وضع معين بالفعل ، فإن أخصائي الوراثة سيقترح تدابير تهدف إلى إجراء اختبارات ما قبل الولادة والتي ستساعد في تحديد صحة الطفل. أيضًا ، سيتمكن الآباء من اتخاذ القرار النهائي - ما إذا كان ينبغي أن ينجبوا أطفالًا. في كثير من الأحيان كانت هناك مثل هذه الحالات عندما أنقذت التوصيات الأكثر شيوعًا لطبيب الوراثة الأزواج الذين لديهم مخاطر عالية من الأطفال المصابين بأمراض.
لذلك ، يجب على كل زوجين شابين استشارة أخصائي علم الوراثة إذا كان هناك أي خطر من إنجاب أطفال غير أصحاء. من الضروري أيضًا الاتصال بهذا الطبيب للوقاية من المرض في النسل المستقبلي ، مما ينقذ الآباء الصغار من عدد من المشاكل.
تحدث ميخائيل سكوبلوف ، رئيس مختبر علم الجينوم الوظيفي في مركز البحوث الجينية الطبية ، عن ماهية الأبحاث في مجال علم الوراثة الطبية التي ستؤدي في النهاية إلى ولماذا من المرجح أن يولد أول شخص "محرر" في الصين.
سأبدأ بإخبارك بإيجاز عن نفسي. أعمل منذ أكثر من عشر سنوات في مركز البحوث الجينية الطبية ، الذي يتعامل مع الأمراض الوراثية البشرية - كيف يتم ترتيبها ، وما هي أسبابها - ويطور مناهج مختلفة لتشخيصها وعلاجها. أعمل أيضًا في معهد موسكو للفيزياء والتكنولوجيا ، حيث ظروف جيدةلممارسة العلم. في MIPT ، أنا مهتم في المقام الأول بالطلاب - الرجال الموهوبين الذين يمكنهم بالفعل أن يصبحوا مشاركين في العملية العلمية ، على وجه الخصوص ، عملية المساعدة كمية كبيرةالبيانات التي لا تزال تتراكم في مجال علم الأحياء وعلم الوراثة الطبية.
ما هو علم الوراثة الطبية؟ أحد التفسيرات البسيطة: هذا علم يتعامل مع توضيح دور الجينات في حدوث الأمراض لدى البشر. كما هو معروف من الدورة المدرسية ، فإن جميع الجينات جاءت من مندل (جريجور يوهان مندل - عالم النبات النمساوي ، الراهب أوغسطينيان ، مؤسس نظرية الوراثة. - صالوحدات) ؛ وهكذا ، فإن نفس قوانين الوراثة الكلاسيكية ، التي وصفها ، تكمن وراء علم الوراثة الطبي الحديث.
لنبدأ بالأمراض الوراثية. سأخبرك كيف تم العثور عليهم ، وكيف وصفوا ، وكيف درسوا. بشكل عام ، هذا سؤال صعب إلى حد ما. عزل الأمراض الوراثية لفترة طويلةفشل. هذه ليست مهمة سهلة على الإطلاق. لكن حجر الزاوية الرئيسي في علم الوراثة الطبي هو فهم وراثة الأمراض. وهذا يعتمد على ما يسمى بعلم الأنساب لعائلة المريض.
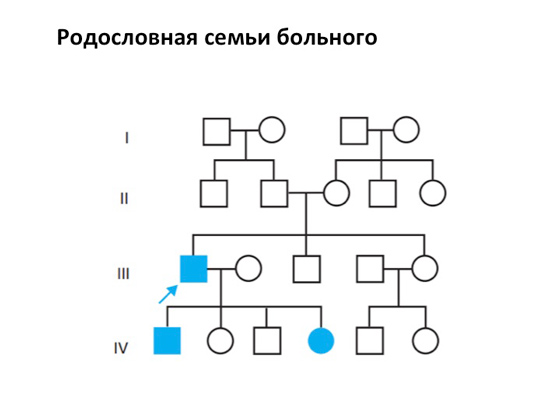
المربعات في مثل هذه "النسب" تشير دائمًا إلى الذكور والدوائر - الإناث. هنا لديهم أطفال يمكنهم أيضًا إعطاء ذرية ، وما إلى ذلك. وفي جيل ما ، يظهر أحد أفراد الأسرة المريض ، ومن الواضح أن مرضه يمكن أن ينتقل بطريقة ما. وهنا يأتي المكون الجيني الذي يمكن عزله ، ورسمه ، ويمكن لعلم الوراثة الطبية أن يبدأ بالفعل في العمل معه.
حدثت أول عملية عزل للمكوِّن الجيني مؤخرًا نسبيًا - في عام 1966. كان هناك عالم ، فيكتور ألمون ماكوسيك ، أنشأ كتالوجًا من الأنماط الظاهرية الجسدية السائدة والجسمية المتنحية والمرتبطة بالكروموسوم X (أي كيف ينظر الناس وكيف تظهر الأمراض فيهم). ومنذ ذلك الحين ، كان العالم كله يبحث ويجمع معلومات حول شكل الأمراض الجينية ، وكيف تعمل. حتى الآن ، تم وصف الكثير منهم - أكثر من ثمانية آلاف. توجد قاعدة بيانات على الإنترنت OMIM (متصل مندليان ميراث في رجل)، حيث يمكن لأي عالم ، إذا أجرى بحثًا كفؤًا ، أن يترك سجلًا ، مما يثري العلم.
بعض الأمراض معروفة جيدًا - فنحن نعرف أساسها الجزيئي ونفهم مصدرها. بالنسبة للبعض ، لا تزال المعلومات غير كافية. وحول بعض الأمراض ، يُفترض فقط أنها يمكن أن تكون وراثية. لكن هذا هو الأساس الأكثر أهمية في علم الوراثة الطبي: لدينا أوصاف للأمراض التي تم إجراؤها حتى الآن ، ويمكن دراستها الآن.
بشكل عام ، تتجلى الأمراض أحادية الجين - أي عندما يؤدي انهيار الجين إلى مرض - في وقت مبكر طفولة. يتم تشخيص معظمهم - ما يقرب من 90 ٪ - في سن الرضاعة. يظهر أقل من 10٪ بعد البلوغ و 1٪ فقط في نهاية فترة الإنجاب. المنطق واضح: إذا حدث نوع من الانهيار في المادة الجينية ، فإن بعض البروتينات يتوقف عن العمل ، ثم ، كقاعدة عامة ، تظهر مظاهر هذا الانهيار منذ الأيام الأولى من الحياة ، وغالبًا حتى في الرحم. ولكن إذا تمت إضافة جميع الأمراض ، فعندئذ - في حالة الأمراض أحادية الجين ، عندما يؤدي الانهيار في جين واحد إلى مرض واحد ، فإن تواتر مظاهرها يكون 0.36٪. سأصيغ الأمر بشكل مختلف: من بين ألف شخص ، هناك أربعة فقط مهددون بكونهم أصحاب مرض وراثي. لكن تتم دراسة كل هذه الأمراض بأكثر الطرق تفصيلاً. ما هي هذه الأمراض؟ الأكثر شيوعًا في روسيا هي ما يلي:
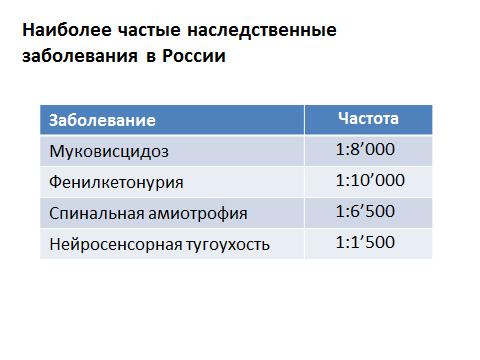
للتليف الكيسي: يحدث مريض واحد بين ثمانية آلاف شخص. بيلة الفينيل كيتون: واحد من كل عشرة آلاف. هذا هو الأكثر مرض متكرر- إنه نادر أيضًا. لكن في المجموع لدينا رقم كبير إلى حد ما.
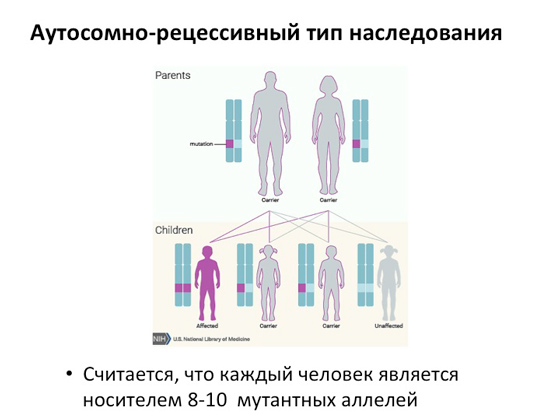
كل واحد منا لديه مجموعتان من الكروموسومات: واحدة من الأب ، والأخرى من الأم. في حالة وجود مرض وراثي جسمي متنحي ، يمكن لكل من الوالدين تحمل الانهيارات الجينية في كروموسوم واحد - انهيار واحد في الأم والآخر في الأب. وفقًا لذلك ، عندما يكون لديهم أطفال ، هناك ثلاثة خيارات ممكنة: ولادة طفل مريض ، حيث يتم كسر نسختين من الجينات ، ويولد طفلان ، ولكل منهما انهيار واحد ، أو طفل ليس لديه نسخة مكسورة واحدة من الجين. أي في حالة وجود مرض وراثي جسمي متنحي في النسل ، يمكن لطفل واحد فقط أن يمتلك نسختين من الجينات المكسورة ، مما يؤدي إلى حدوث المرض. يُعتقد أنه في المتوسط في عدد السكان ، يمكن لكل منا أن يكون ناقلًا لثمانية أو حتى عشرة أليلات متحولة (أي ، أشكال مختلفةنفس الجين). أي يمكننا (لا سمح الله بالطبع) أن نلتقي بشريك سيكون لديه انهيار في نفس الجين ، وهذا سيؤدي إلى حقيقة أن الأطفال سيولدون وفقًا لهذا التوزيع. يحدث الوراثة الجسدية المتنحية في ما يقرب من نصف جميع الأمراض الوراثية البشرية.
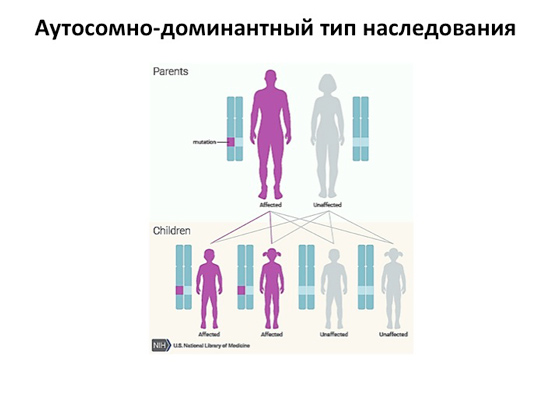
الخيار الثاني هو نوع وراثي سائد وراثي. الصورة هنا أبسط: يكفي انهيار نسخة واحدة فقط من الجين ، ويحدث المرض. لذلك ، إذا كان لدينا أحد الوالدين مريض ، فمن الواضح أن هذا المرض سوف يرثه أطفاله بنسبة 50 في المائة. لماذا يوجد ميراث وآخر هناك؟ حسنًا ، هكذا تعمل الجينات. في بعض الأحيان يكون الجين مهمًا جدًا لدرجة أن نقصه يتسبب في حدوث المرض. ويحدث أنه في الأطفال أو لدى الوالدين أنفسهم ، نصف نسخ الجينات طبيعية ، ونصفها مصاب بطفرة ، ولكن يتم تشغيل آلية تعويضية تساعد الجسم على التعامل مع هذا ، ولا يتطور المرض بأي شكل من الأشكال. .
من أين تأتي هذه الجينات المكسورة مع هذه الطفرات ذاتها؟ من الواضح أن لدينا DNA في خلايانا ، وهذا الحمض النووي كبير جدًا جدًا. ثلاثة مليارات نيوكليوتيد! وفقًا لذلك ، عندما تنقسم الخلايا ، بغض النظر عن مدى دقة عملية الانقسام ، تحدث الأخطاء. على الرغم من حقيقة أن لدينا آليات في خلايانا تتأكد من عدم وجود أخطاء ، وحتى إصلاح الاستبدالات غير الصحيحة ، لا يزال جزء من الطفرات يحدث ويتم توريثه. ولفترة طويلة لم يكن واضحًا: كم مرة يحدث هذا ، وكيف يعمل كل هذا؟ ومؤخرا فقط - حرفيا في السنوات القليلة الماضية - عدة قوية جدا أعمال علمية. تم ترتيب جينومات الأشخاص الأصحاء والمرضى بشكل كامل من أجل التمكن من تقييم كيفية ظهور الطفرات الجديدة بالنسبة إلى الجيلين الأول والثاني ، واتضح أنه في المتوسط ، يرث الأطفال حوالي أربعين من بعض التغييرات الجديدة من والدهم. أي أنه لا توجد هذه التغييرات في جينوم الأب ، لكنها تظهر في الطفل. والأمر الأكثر إثارة للاهتمام هو أنه في نفس الأعمال يظهر أنه كلما كبر الأب ، كلما زاد الضرر الذي يصيب حمضه النووي ينتقل إلى الأبناء. بالمناسبة ، هذا لا ينطبق على النساء. في المتوسط ، ينتقل حوالي عشرة إلى عشرين من البدائل من الأم إلى الطفل ، لكن هذا العدد لا يعتمد على عمر الأم. سأكرر مرة أخرى. النقطة المهمة هي أنه إذا أخذنا شخصين يتمتعان بصحة جيدة ولديهما طفل ، فسيحصل الطفل على حوالي أربعين بديلاً جديدًا من الأب وعشرين بديلًا جديدًا من الأم ، أي أنه سيحصل على حوالي ستين بديلاً في الجينوم الآباء ليس لديهم. ومن الواضح أن هذه التغييرات الستين يمكن تحديد موقعها في أي مكان. قد تكون في بعض الجينات المهمة ، أو قد تكون في جينات لا معنى لها على الإطلاق. ولكن هناك دائمًا احتمال أن تستمر هذه التغييرات في إتلاف بعض الجينات والتسبب في مرض من نوع جسمي متنحي أو مرض وراثي جسمي سائد. وبهذا لا يمكننا فعل أي شيء على الإطلاق - فهذه هي الطريقة التي تعمل بها الطبيعة. وهي لا تزال مثالية. فقط تخيل: ثلاثة مليارات نيوكليوتيد تتضاعف أثناء انقسام الخلية ، وهذه كلها عملية معقدة إلى حد ما وكبيرة ، ويمكن أن يحدث أربعون خطأ فقط في هذه الحالة. لطالما كانت هذه الأمراض موجودة وستظل كذلك ، ولا يمكن للبشرية التخلص منها. لكن الأهم - وهذا ما يفعله علم الوراثة الطبي ، وما يركز عليه - لدينا الآن تشخيصات الحمض النووي.
![]()
لماذا يتم تشخيص الأمراض الوراثية؟ بادئ ذي بدء ، لكي يفهم المرء مصيره. عندما يكون الشخص مريضًا بشيء ما ، فإن المعرفة وفهم طبيعة هذا المرض - كيف يعمل ، ولماذا نشأ - تجعل الحياة أسهل من الناحية النفسية. ثانيًا وغالبًا ما يكون الأكثر نقطة مهمة: هناك حاجة لتشخيص الحمض النووي حتى يتمكن الناس ، باستخدام المعرفة ، من التخطيط لولادة أطفال أصحاء. والآن سأخبرك كيف يعمل.
هناك العديد من الأمراض الوراثية ، وأسباب حدوثها كثيرة أيضًا. بدت الدراسات الأولى لهذه الأسباب بسيطة للغاية: كل ما كان بإمكان العلماء فعله منذ 50-60 عامًا هو النظر من خلال مجهر ومعرفة كيفية ترتيب الكروموسومات البشرية. واليوم نحن نعلم أن الشخص لديه 23 زوجًا من الكروموسومات. يسجل العلماء جميع الحالات الشاذة الناشئة فيما يتعلق بهذا المعيار ويصفونها ويرتبطون بها. هذه صورة يسهل فهمها إذا نظرت بعناية إلى الخطأ فيها.
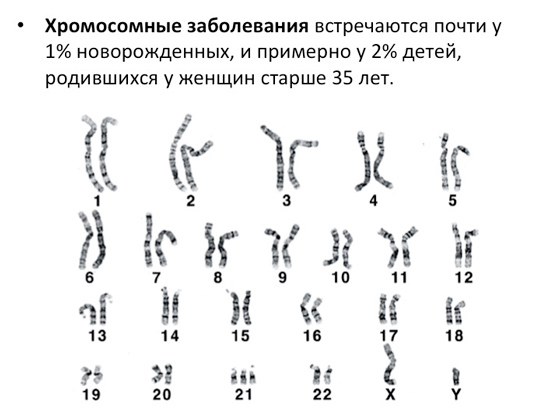
من السهل أن نرى أن الكروموسوم الحادي والعشرين يحتوي على ثلاث نسخ بدلاً من نسختين. من الصعب عدم ملاحظة ذلك في المجهر حتى بالنسبة للطالب. ومن الواضح أن مثل هذه الزيادة غير الطبيعية في نسخ الكروموسومات - وكذلك ، على العكس من ذلك ، الانخفاض - تؤدي إلى المرض. وينطبق الشيء نفسه إذا كان الكروموسوم طويلًا بشكل مفرط أو أصبح أقصر. هذا هو المكان الذي تأتي منه الاضطرابات الصبغية. إنهم يمثلون مجموعة كبيرة جدًا - حوالي 1 ٪ من الأطفال حديثي الولادة لديهم مثل هذه الأمراض (وحوالي 2 ٪ من الأطفال يولدون بأمراض كروموسومية في النساء فوق سن 35 ؛ بالطبع - هذه هي الطريقة التي تعمل بها البيولوجيا - مع تقدم العمر ، تبدأ بعض العمليات في العمل بشكل أسوأ ، بما في ذلك التطور الجنيني وأكثر من ذلك بكثير). إحصاءات عامة شذوذ الكروموسوماتمرتبة بطريقة شيقة للغاية. لكل 10 آلاف حالة حمل يمكن تحليلها إحصائيًا ، لدينا حوالي 9 آلاف مع كروموسومات طبيعية وحوالي 800 حالة بأمراض. ومن بين هؤلاء 800 - هكذا يتم ترتيب الطبيعة مرة أخرى - فقط 50 حالة تؤدي إلى حقيقة أن الأطفال يولدون ، وهناك بعض الأشياء الشاذة. حالات الحمل المتبقية ، كقاعدة عامة ، لا تتطور وتنتهي بالإجهاض التلقائي. من ناحية ، هذا جيد. تدرك الطبيعة أنه يجب أن تكون هناك مجموعة طبيعية من الكروموسومات ، وإذا حدث خطأ ما - فهناك عدد أكبر من الكروموسومات ، وفُقدت بعض الأجزاء المهمة ، - تبدأ العمليات على المستوى الخلوي التي توقف الحمل. من ناحية أخرى ، في بعض الحالات يستمر الحمل مهما حدث. ومن أشهر الأمثلة على ذلك تثلث الصبغي 21 الذي يؤدي إلى متلازمة داون.
بالطبع ، اليوم هناك طرق مختلفةتجنب كل هذا. الطريقة المجهرية لرصد كمية ونوعية الكروموسومات ، والتي كانت موجودة لفترة طويلة جدًا وناجحة للغاية ، يتم استبدالها تدريجياً بطريقة أكثر حداثة وحساسية تسمى "تحليل المصفوفات الدقيقة".
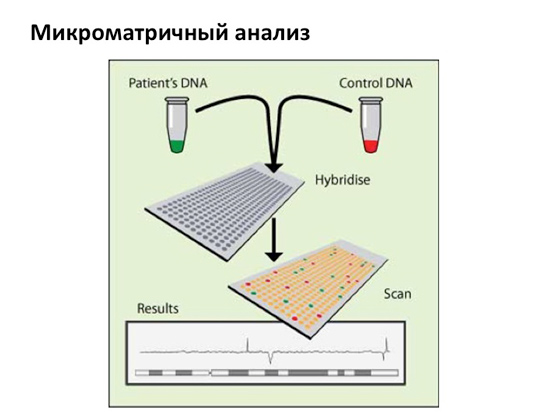
سأشرح بإيجاز كيف يعمل: يتم أخذ الحمض النووي للمريض والحمض النووي المتحكم ، وإعداده بطريقة ماكرة ، ووضع العلامات الفلورية وتهجينها على مصفوفات خاصة ، ونتيجة لذلك نرى الكروموسومات ونرى إشارة الفلورسنت التي تأتي من أجزاء مختلفة من المريض. الحمض النووي. في بعض الحالات تزداد الإشارة ، وهذا يعني ظهور نسخ من الجينات في هذا المكان ، وفي بعض الحالات على العكس تختفي ، مما يعني أن هناك قسمًا ما في الجين ولكنه اختفى. هذا هو ، في حالة واحدة هناك ازدواجية ، في الأخرى - الحذف. تحليل Microarray حساس للغاية ، وبمساعدته ، يمكن رؤية الأحداث بدقة عالية للغاية.
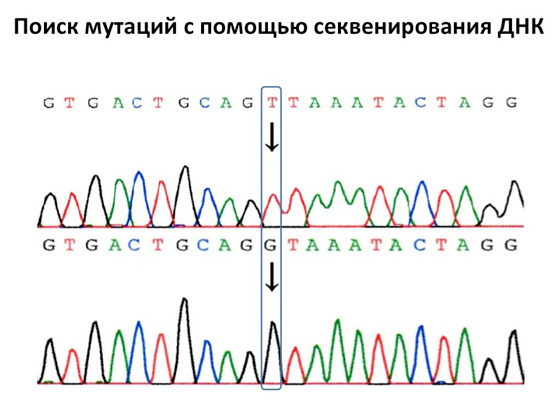
ومع ذلك ، فإن تسلسل الحمض النووي كان ولا يزال الطريقة الرئيسية للتشخيص. تم اختراعه في عام 1980 من قبل العالم الرائع فريدريك سانجر ، الذي اكتشف كيفية تحديد النيوكليوتيدات التي تشكل حمضنا النووي. حتى الآن ، تم تنفيذ هذا النوع من التحليل ، ويتم إجراؤه في جميع مختبرات تشخيص الحمض النووي تقريبًا في العالم. يتم إجراؤه بسرعة وكفاءة كبيرة ، وبمساعدته يمكنك استكشاف أقسام الجينات الفردية. بشكل تقريبي ، هذه هي الآلة الرئيسية لعلم الوراثة الطبية. إن البحث عن الطفرات الجينية باستخدام تسلسل الحمض النووي بسيط للغاية: عند الإخراج نحصل على مخطط كروماتوغرافي ، حيث يتبع كل انفجار إشارة بحرف معين. عندما نتسلسل الحمض النووي للمريض ، يمكننا إيجاد ذلك الشخص السليمفي مكان واحد الحرف T ، وفي المريض في نفس المكان - الحرف G. العثور على طفرات في بعض الجينات المحددة ليست مهمة صعبة. الشيء الرئيسي هو أن نفهم أين تبحث عن هذه الطفرات.
الخطوة التالية في تطوير تشخيص الحمض النووي هي التسلسل الشامل المتوازي. تم اختراع مثل هذه الآلات القوية التي يمكنها تسلسل الجينوم الخاص بك في وقت واحد ، أي سيتم تحليل وفك تشفير جميع الكروموسومات وجميع الجينات في تحليل واحد. ظهرت هذه التقنية مؤخرًا نسبيًا ولم تعمل بشكل جيد لفترة طويلة. اليوم ، تم التخلص من جميع الأخطاء ، ويعد التسلسل الشامل المتوازي أحد أكثر التحليلات دقة المتاحة لمعظم الناس. يمكن لأي شخص أن يصنعها - يكلف حوالي 30 ألف روبل. تبدو آلات التسلسل الآن كما يلي:

لكن الشيء الأكثر إثارة للاهتمام هو أنها ، كما يتوقع العلماء (ويفعلون بشكل صحيح) ، سيتم استبدالهم في المستقبل القريب بواسطة أجهزة التسلسل المصغرة الصغيرة جدًا والمدمجة جدًا والتي سيتم توصيلها بـ USB-ميناء. يتم حاليًا اختبار هذه التقنية - مع استمرار ارتكاب الكثير من الأخطاء - ولكن من المتوقع أن يكلف هذا الجهاز حوالي 200 دولار فقط وسيبدو مثل هذا:

إلى حد ما ، جيد جدًا ، لكن في نفس الوقت ، سيء. أدى ظهور مثل هذه التقنيات القادرة على هذا النوع من التحليل إلى حقيقة أن المستشفيات العامة في البلدان المتقدمة - لا سيما في إنجلترا وهولندا - جعلت مثل هذا التحليل إلزاميًا لكل من يأتي إليها. ولا يهم ما إذا كان الشخص مصابًا بأمراض وراثية أم لا: بمجرد تحديد موعد مع الطبيب ، يتم إعطاؤه على الفور تسلسل الجينوم. تم تقديم هذا في عام 2011 - أي مؤخرًا نسبيًا - والآن هناك المزيد والمزيد من العيادات التي تمارس هذا النهج. وسيكون كل شيء على ما يرام ورائع ، لكن الطبيب يتلقى حروفًا مختلفة في يديه - A ، T ، G ، C ، والتي يمكن أن تتبع بعضها البعض بترتيب مختلف ، وعدد هذه الأحرف التي يمتلكها كل منا حوالي ثلاثة مليارات قِطَع.

تتمثل أصعب مهمة في هذا النهج (تسلسل الجينوم وتحليله اللاحق) في فك شفرة معنى هذا التسلسل ، وتفسيره ، وفهم مكان احتوائه على طفرات تسبب الأمراض أو الاستعداد لها ، وأين لا يحدث ذلك. بمجرد أن يتعلم الناس فهم فك التشفير هذا ، "اقرأ" هذا التعليق التوضيحي ، ستبدأ على الفور المرحلة التالية في تطوير علم الوراثة الطبية. ولكن حتى يحدث ذلك ، فمن غير المرجح أن يكون مفيدًا إذا دخلت أجهزة التسلسل المصغرة إلى منازلنا ، إذا جاز التعبير.
بدأ الوعي بهذه المشكلة مع هذين الشخصين الرائعين. في عام 2007 ، نُشر عملين - بالتوازي وفي نفس الوقت تقريبًا - تم فيهما تسلسل الجينوم الشخصي لكريغ فنتر وجيمس واتسون (نعم ، الشخص الذي اكتشف البنية المزدوجة للحمض النووي ، عالم عظيم حقًا ؛ كعلامة الذي صنعه من أجل العلم ، تم تقديم هذه الهدية له). بشكل عام ، خرج هذان العملان عن تسلسل الجينوم البشري الفردي ، حيث حاول العلماء عزل المعنى عن هذا التسلسل ، لكنهم لم ينجحوا. لأن التحليل وجد الجينات المسؤولة عن نمط ظاهري معين (لون العين ، لون الشعر) أو المسؤولة عن حدوث بعض الأمراض ، ولكن في الحقيقة لم يتم العثور على هذه المظاهر. أو على العكس من ذلك ، كان فينتر وواتسون مصابين بأمراض وحالات فسيولوجية مختلفة ، لكن لم يشر إليها أي شيء في "الملخص". نشأت فجوة. يبدو أننا نعرف الحروف - A ، T ، G ، C ، لكننا لا نعرف كيف نفسر معناها بشكل صحيح. هذه الفجوة لا تزال قائمة. لماذا؟ لأن الجينوم البشري كبير جدًا ، وإذا قمنا بتسلسل الحمض النووي لأي منا ، فسننتهي بحوالي ثلاثة ملايين من البعض الفروقات الفرديةهذا سيميزنا عن بعضنا البعض. ما تم فعله في وقت من الأوقات مع Venter و Watson وغيرهما من الأشخاص غير المعروفين: عندما تم ترتيبها ، اتضح أن 3.2 مليون نيوكليوتيد يميز Watson عن الآخرين. ولا يزال من الصعب للغاية معرفة ما إذا كانت هذه الملايين الثلاثة مهمة وما هي الميزات الأكثر أهمية من غيرها. حتى لو لم نأخذ الجينوم بأكمله ، وليس تسلسل الحمض النووي الطويل بأكمله ، لكننا نفكر فقط في المناطق المهمة التي تحتوي على الجينات التي تتكون منها البروتينات التي تؤدي بعض الوظائف. هناك حوالي واحد بالمائة من هذه المناطق في الجينوم. في المجموع ، تحتوي جميعها على ما بين 30 إلى 70 ألف اختلاف جينومي. ومعرفة أي منها يؤثر على عمل البروتين ، وأي منها لا يؤثر ، من وجهة نظر علم الوراثة الطبية ، لا يزال مهمة صعبة للغاية. يتقدم العمل ببطء ، ومرة أخرى ، يساعد هذا النهج الذي تم اكتشافه في بداية علم الوراثة الطبية ، وهو تحليل نسب المريض. عندما لا تكون هناك حاجة لمقارنة الحمض النووي لهذا الشخص بالذات مع الحمض النووي لأشخاص آخرين ، ولكن يمكن مقارنته بالحمض النووي للأقارب ، أي الأفراد المقربين وراثيًا. ها هو الحمض النووي لأخ سليم لكنه مريض - ما الفرق بينهما؟ في هذه الحالة ، يصبح العثور على سبب المرض أسهل بكثير.
مثل هذه الأعمال هي الأكثر نجاحًا إلى حد بعيد. وإليكم واحد منهم: الصبي كان يعاني من اعتلال الأعصاب ، قاموا بتسلسل جينوم الوالدين وجينوم الصبي ، وبالاختلاف بين ما لدى الوالدين والجديد الموجود في الطفل ، وجدوا طفرة في الجين SLC26A3واتضح من أين أتى هذا المرض ، بل اقترحت بعض الطرق لتعويضه.

99٪ من الأمراض الوراثية غير قابلة للشفاء اليوم. لا يمكننا مساعدة الناس بأي شكل من الأشكال. وما يقدمه علم الوراثة الطبي هو فقط الوقاية من الأمراض. لقد جمعت هنا مثل هذه التمثيلية المعروفة - "من المستحيل منع العلاج" ، والآن سنقول كل ما يناسب العنوان الذي سيخرج من المسرحية إذا وضعنا فاصلة بعد الكلمة الثانية. هذا هو - "من المستحيل المعالجة والتحذير". وكيف يحذرون؟ الطريقة الأولى: تشخيص الحمض النووي لنقل الطفرات. فيما يلي حالة مثيرة للاهتمام تصف مدى فعالية وصحة هذه الطريقة. يوجد مثل هذا المرض الوراثي لتاي ساكس - شديد جدًا ونادر جدًا. في سن ستة أشهر تقريبًا ، يعاني الأطفال من توقف في النمو العقلي والبدني ، ويفقدون تدريجيًا البصر ، والسمع ، والقدرة على البلع ، ويموت الطفل عن عمر يناهز الأربع سنوات. من المعروف أن الطفرة المسببة للمرض تكون في الجين سداسيأن هذا هو نوع وراثي جسمي متنحي من الميراث ، أي أن كلا الوالدين لديهما نسخة مكسورة من الجين ويرث الطفل كلا الكسر. يتم ترتيب وجودنا بطريقة تجعل مثل هذه الأمراض شائعة جدًا في بعض البلدان التي تعيش منعزلة ومغلقة. بشكل عام ، في حالة تاي ساكس ، هذه هي إسرائيل. وبالتحديد اليهود الأشكناز. طفل مريض مقابل ثلاثة آلاف مولود. المرض خطير ، وإسرائيل دولة تهتم بصحة الأمة. لذلك ، على مستوى الولاية ، تم إدخال اختبار إلزامي لنقل الطفرات في الجين سداسي، وبعد سنوات قليلة فقط ، ولد طفل مريض واحد فقط من بين مئات الآلاف من الأطفال في إسرائيل. كانت هناك قصة مماثلة في فنلندا ، التي كانت معزولة للغاية خلال الـ 300 عام الماضية ، ولم تتفاعل كثيرًا مع العالم ، وقد أدى ذلك إلى حقيقة أن بعض الأمراض الوراثية في الفنلنديين أصبحت شائعة جدًا. كما قاموا بتقديم برنامج فحص لنقل العديد من الأمراض في وقت واحد - وفي فترة زمنية قصيرة جدًا تم القضاء عليهم جميعًا بشكل فعال.
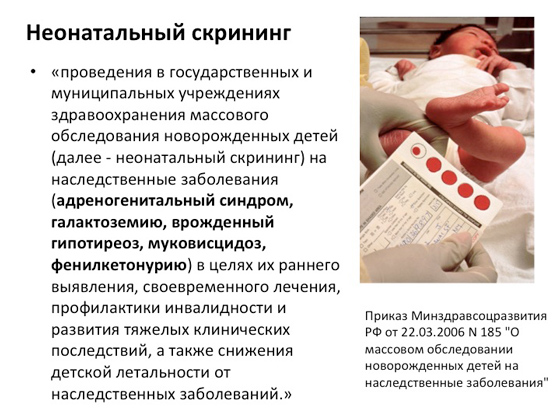
قبل بضع سنوات ، تم إطلاق برنامج يسمى "فحص حديثي الولادة" في روسيا. أي بمجرد ولادة الطفل ، يتم أخذ بضع قطرات من الدم على الفور من كعبه ويتم إجراء تشخيص الحمض النووي للأمراض الوراثية الأكثر شيوعًا في بلدنا: متلازمة الغدة الكظرية ، الجالاكتوز في الدم ، قصور الغدة الدرقية الخلقي ، التليف الكيسي ، بيلة الفينيل كيتون . يتم كل هذا من أجل فهم كيفية مساعدة الشخص في مرحلة مبكرة ، والتعويض عن التأثير الممرض قدر الإمكان ، ومنع تطوره.
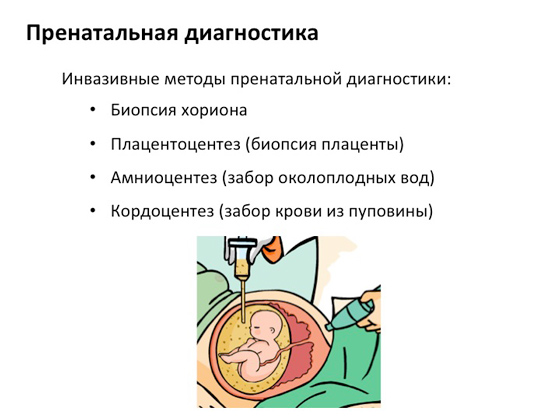
الخيار التشخيصي التالي هو التشخيص السابق للولادة. على التواريخ المبكرةالحمل بعناية دون الإضرار بالجنين أو اعضاء داخليةتأخذ الأمهات بعض أجزاء من المشيماء ، أي أغشية الجنين ، والتي تستخدم للتحليل الجيني للطفل الذي لم يولد بعد لفهم ما إذا كان يحمل أي خلل في جيناته. إذا اتضح أن الأعطال موجودة ، يتم إعطاء الأم خيار إنهاء الحمل أو الاستمرار. هذا مهم للغاية - يتم تقديم خيار. هذه هي الطريقة التي تعمل بها الاستشارة الوراثية: لا توجد قواعد صارمة ، فالشخص نفسه يقرر كيفية التعايش معها.
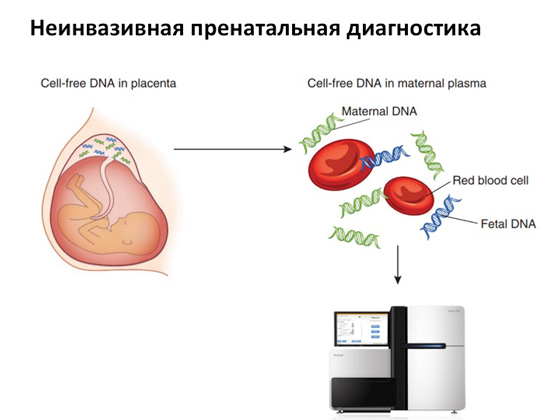
بفضل ظهور أجهزة التسلسل القوية ، تتوفر الآن تشخيصات ما قبل الولادة غير الجراحية. تم ترتيبه بشكل مثير للاهتمام. في المراحل المبكرة من الحمل - على سبيل المثال ، في الأسبوع العاشر - يتم أخذ الدم من الوريد من الأم. من المعروف أنه أثناء نمو الجنين ، تموت بعض خلاياه ، وينهار الحمض النووي الخاص به ويدخل مجرى دم الأم. وإذا أخذت دمًا من الأم واستخدمت مُسلسلاً قويًا ، فبمساعدة خوارزميات خاصة يمكنك تحديد الحمض النووي للأم والجنين ، ومعرفة ما إذا كانت هناك أي بدائل ، طفرات في جينوم الجنين. وإذا كانت هناك طفرات ، فسيتم إعطاء الأم الاختيار مرة أخرى.
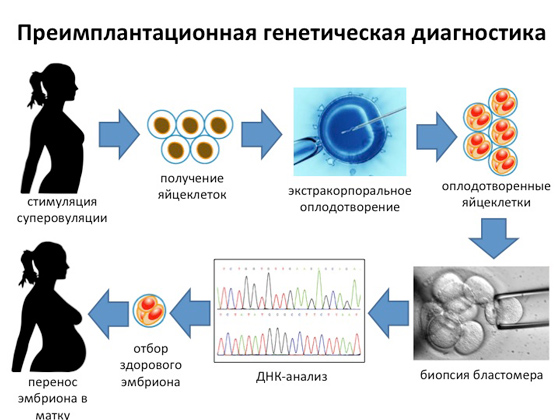
إن تاج جميع أعمال علماء الوراثة اليوم هو ما يسمى بالتشخيص الجيني السابق للانغراس. لقد ظهرت مؤخرًا ، وهي الطريقة الأكثر صعوبة والأكثر استهلاكا للوقت والأكثر تكلفة ، ولكنها تتيح لك الحصول على طفل سليم بنسبة مائة بالمائة في الغالبية العظمى من الحالات. سأحفظ على الفور أن مثل هذا التشخيص مطلوب فقط في تلك الحالات عندما يأتي الزوجان إلى المختبر ويقولان: ولد طفلنا الأول بمرض وراثي كذا وكذا ، لكننا نريد أن يكون الطفل التالي صحيح. يحلل علماء الوراثة تاريخ العائلة بأكمله ، ويعزلون جينًا بطفرة معينة ويفهمون ما يجب القيام به حتى لا يعاني الطفل الذي لم يولد بعد من هذه الطفرة. كيف يحدث هذا؟ في المرأة ، يحدث الإباضة الفائقة ، ونتيجة لذلك يتم الحصول على عدد معين من البيض. بعد ذلك ، يتم إجراء الإخصاب في المختبر. بعد أيام قليلة ، يتم اختيار خلية واحدة من البويضات المخصبة دون أي ضرر للجنين المستقبلي ، والذي يستخدم للتشخيص الجيني. وإذا كان من الممكن الحصول على معلومات تفيد بأن هذه البويضة المخصبة لا تحتوي على أي طفرات في مرحلة قسيم الانفجار ، فإن هذه البويضة هي التي يتم زرعها في الأم ، والتي في غضون تسعة أشهر ستنجب ذرية صحية تمامًا.
لقد طور علم الوراثة الطبية العديد من الأساليب المختلفة لتهيئة الظروف التي يمكن فيها تجنب حدوث أمراض وراثية ، ولكن بالطبع ، في حالة الطفرات الجديدة التي تؤدي إلى حدوث أمراض وراثية ، لا يمكننا التنبؤ بأي شيء. نتيجة لذلك ، يولد أطفال مرضى. وفهم أنهم بحاجة إلى العلاج (حيث لا يمكن تحذيرهم) هو مهمة ملحة للغاية. والعلم يسير في هذا الاتجاه أيضًا. المشكلة الرئيسية هي أننا نتحدث عن ثمانية آلاف مرض. من المستحيل حتى من الناحية النظرية البحتة تطوير نوع من النهج الشامل الذي يجعل من الممكن علاج كل شيء على أي حال. لذلك ، لكل حالة ، يخترع علماء الوراثة حلولًا فردية ، تقنيات فردية.
![]()
فيما يلي مخطط يوضح مجموعة متنوعة من الاستراتيجيات العلاجية المستخدمة لمحاولة علاج أمراض التمثيل الغذائي الوراثي. يمكن ملاحظة أنه في بعض الحالات يتم استخدام الجراحة ، وفي حالات أخرى - زرع الأنسجة أو زرع نخاع العظم. واحد في المئة يشغلها العلاج الجيني عندما يتم تسليم نسخة صحية من الجين. في بعض الحالات ، يحاولون الحد من المرض عن طريق النظام الغذائي أو الدواء. بشكل عام ، هناك العديد من الأساليب.
أما النظام الغذائي فهو في بعض الحالات يقضي على المرض بشكل شبه كامل. هناك مرضان معروفان هما الجالاكتوز في الدم وبيلة الفينيل كيتون. الأول هو انتهاك التمثيل الغذائي للكربوهيدرات ، عندما يتحول الإنزيم الذي يستقلب سكر الحليب ، ويتوقف عن تحطيمه. ولكن عندما يولد الطفل ، فهو بالطبع يأكل حصريًا حليب الأم. وفي هذه الحالة ، يؤدي عدم امتصاص الحليب ببطء إلى حقيقة أن العديد من الأمراض تبدأ في التطور - على وجه الخصوص ، مشاكل الجهاز الهضمي ، تليف الكبد ، إعتام عدسة العين. كل هذا يحدث حرفيًا خلال الأسابيع الأولى ، ولسوء الحظ ، غالبًا ما يؤدي إلى الموت. في غضون ذلك ، بمجرد إزالة الحليب من النظام الغذائي للطفل ، يمكن منع هذا المرض الوراثي الخلقي من الظهور. الشيء نفسه مع بيلة الفينيل كيتون ، وهو مرض مشمول في فحص ما قبل الولادةفي روسيا. يتوقف الإنزيم المسؤول عن استقلاب الحمض الأميني فينيل ألانين عن العمل عند حدوث طفرة. ولكن إذا قمت بإزالة الأطعمة التي تحتوي على هذا الفينيل ألانين من الطعام (بما في ذلك بعض المكسرات والفطر وبعض منتجات الألبان) ، فسوف ينمو الطفل بصحة جيدة. ومع ذلك ، هناك عدد قليل جدًا من هذه القصص حول الأنظمة الغذائية ، يمكنك الاعتماد عليها على أصابعك. يحاول العلماء التقاط الطعام لكل مريض من أجل تسهيل وجوده بطريقة ما. لكن كل مرض مختلف ، والطفرات لا تتسبب دائمًا في تحلل الجين وتوقفه عن العمل. أحيانًا تكون وظيفة البروتين معطلة جزئيًا ولا تعمل بكفاءة ، لذلك يكفي تعويض شيء ما في مكان ما بشكل طفيف - ويكون التأثير مهمًا.
من المحتمل أنه سيتم صنعه في الصين - إن لم يكن قد تم بالفعل خلف الكواليس ، وهو ما يناقشه الجميع أيضًا - فهو شخص "محرر".
بشكل عام ، يمكن تقسيم طرق علاج الأمراض الوراثية إلى مجموعتين. الأول بسبب المركبات ذات الوزن الجزيئي المنخفض ، حيث يمكنك التقاط نوع من الأقراص التي من شأنها تعويض الأعطال الموجودة. على الرغم من حقيقة أننا جميعًا معتادون على تناول الحبوب ، إلا أن هذا نادرًا ما ينجح في حالة الأمراض الوراثية. ولكن ما يجب أن يعمل دائمًا من الناحية النظرية البحتة - وفي حالة الانهيارات الجينية في المقام الأول - هو استخدام طرق جزيئية مختلفة ، حيث تتحرك جميع الجينات الطبية الآن. الشيء الأكثر إثارة للاهتمام هو أنه من أجل استخدام كل هذه الأساليب ، هناك ترسانة كاملة من الخيارات المختلفة. هناك طرق تسمح لك بتنشيط عمل بعض الجينات المحددة: الجين لا يعمل ، ويمكننا أن نجعله يعمل بنشاط في هذه الخلية. أو ، على العكس من ذلك ، يعمل الجين الطافر ، وينتج منتجات سامة ، ولكن هناك طرقًا يمكنها قمع عملها بشكل انتقائي ، بحيث يتوقف عن العمل من بين مجموعة الجينات بأكملها.
أحدث شيء مثير للاهتمام نشأ في علم الوراثة قبل خمس سنوات فقط هو تعديل نسخة متحولة من الجين. الأساليب التي تسمح لك بتصحيح الطفرة. سأتحدث عن هذا وإلى أين يتجه كل شيء ، لكن أولاً سأذكرك بالفرضية القائلة بأننا جميعًا ، من الناحية النظرية ، نعرف - العقيدة المركزية للبيولوجيا الجزيئية. تذكر ، تحدثت عن العالم العظيم جيمس واتسون؟ لذلك ، كان لديه صديق - فرانسيس كريك ، اكتشفوا معه بنية الحمض النووي مزدوجة الشريطة. ثم بدأ واتسون في القيام ببعض الأشياء ، وكريك - أشياء أخرى (على الرغم من أن كلاهما يعمل في مجال البيولوجيا الجزيئية). لكن بطريقة أو بأخرى ، كان كريك هو الذي شكل هذه العقيدة الأكثر مركزية بناءً على بنية جزيء الحمض النووي: لدينا DNA ، يتم الحصول على RNA منه ، ويتم الحصول على البروتين منه ، وهو تاج هذه القصة بأكملها ، والتي ثم وظائف بطريقة أو بأخرى ، يؤدي بعض الوظائف. حتى الآن ، تم وصف مجموعة كبيرة ومتنوعة من البروتينات ، وكيفية ترتيبها ، والأجزاء الموجودة بها والمسؤولة عن عملها. لماذا يوصف هذا؟ من أجل بناء مثل هذه الشبكة الجينية الضخمة.
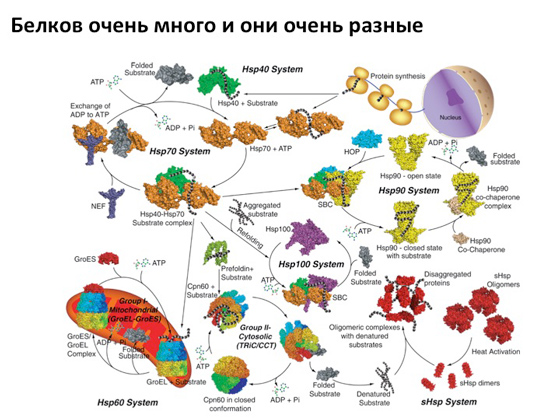
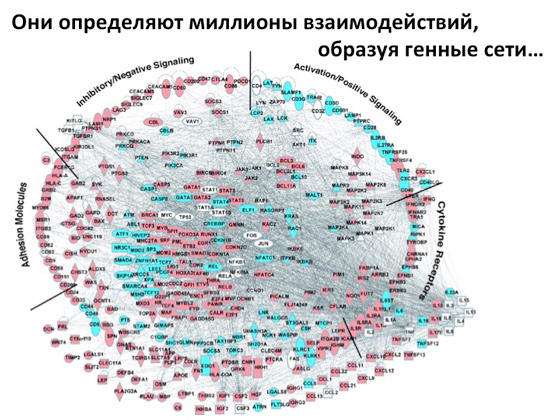
نحن نفهم العمليات المرتبطة بالجينات ، وكيف يتم تشغيل هذه العمليات ، وكيف تنتقل الإشارات من مكان إلى آخر ، وكيف يتم تنظيمها. نحن نفهم كيفية تطبيق كل هذه الأساليب لإيقاف تشغيل بعض الجينات وتشغيلها. بمعنى ، إذا حدثت طفرة في الجين ، فهذا لا يعني أن كل شيء ، النهاية ، لا يمكننا فعل أي شيء. لا ، يمكننا معرفة التجاوز الذي يجب تنشيطه من أجل إنشاء وجود خلوي طبيعي ، أي التمثيل الغذائي الطبيعي. أو - على العكس - أي طريقة قمع. والعلوم الأساسية ضرورية للغاية هنا حتى يمكن استخدام هذه المعرفة بشكل أكبر في علم الوراثة لعلاج الأمراض الوراثية. لكن لماذا يصعب تطبيق هذه الأساليب؟ لأن الإنسان كائن متعدد الخلايا. الطريقة التي تراني بها الآن هي مليارات الخلايا ، لكل منها برنامجها الخاص ، والجميع منخرط في بعض وظائفها. بعض الخلايا في الدماغ ، والبعض الآخر في العضلات. وهذا كله معقد للغاية ، لذا إذا كنت أنوي التدخل في عملية ما ، فسوف أحتاج إلى عدم الوصول إلى الكائن الحي ككل ، ولكن إلى تلك الخلايا التي تنفذ نمطًا ظاهريًا معينًا. إذا كان المريض يعاني من نوبات ، فهناك إشارات ضعيفة في الخلايا العصبية ، ولست بحاجة إلى التدخل في عمل جميع الخلايا ، فأنا بحاجة للوصول إلى خلايا الدماغ. وبناءً على ذلك ، فإن التسليم المستهدف هو أصعب مهمة تواجه العلماء اليوم. يتم تنفيذه بسهولة عندما يكون هناك عضو معين ، منعزل بشكل جيد ، حيث يمكن تسليم كل شيء دون أي مشاكل. أبسط مثال على ذلك هو العين. من الطبيعي جدًا أن تكون هنا ، سهلة الوصول ، منعزلة جدًا - وافعل ما تريد به. وهناك الكثير من الأشياء التي يتم القيام بها بالفعل - بما في ذلك استخدام العلاج الجيني ، عندما يكون من الممكن تعديل بعض العمليات أو ، على العكس من ذلك ، قمعها. ولكن هناك عضو آخر يسهل الوصول إليه - الجلد. يبدو أنه هنا ، لكن - من المستحيل توصيل المواد هناك ، لأن الجلد به حاجز وقائي لا يسمح لأي هراء بالوصول إلى هناك.
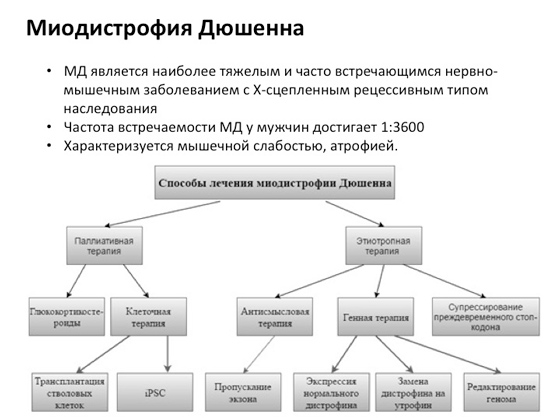
هناك ، على سبيل المثال ، مثل هذا المرض - الحثل العضلي الدوشيني ، وهو شائع جدًا. لمعالجته ، يتطور العلماء نوع مختلفاقتراب. كما ترى ، لا يوجد نهج واحد يعمل عليه العلماء لسنوات عديدة ، ولكن هناك العديد من الأساليب. تتم تجربة العلاج الخلوي في مكان ما - يتم تسليم خلايا جديدة للمريض لفهم ما إذا كان سيتحسن أم لا. في مكان ما تضيف مركبات طبية مختلفة. البعض يفعل ذلك بشكل أفضل ، والبعض الآخر لا يفعله على الإطلاق. أحد أحدث الخيارات: لقد طور العلماء نظامًا خاصًا مادة كيميائية، والذي يتجنب الطفرات التي تسبب ظهور ما يسمى بـ Stop codons. ما هذا؟ في بعض الحالات ، تؤدي الطفرة إلى حقيقة أن الريبوسوم ، عندما يتحرك على طول الحمض النووي الريبي ويصنع البروتين ، يصل إلى كودون التوقف الذي ينشأ بسبب الطفرة ، ونتيجة لذلك ، يتم الحصول على بروتين مبتور بدلاً من البروتين الطبيعي ، واحد كبير. لا يمكن للبروتين المقطوع أن يعمل بشكل طبيعي. وقد توصل العلماء إلى مادة تساعد الريبوسوم ، عندما يتحرك على طول جزيء الحمض النووي الريبي ، على التوقف عن التعرف على أكواد التوقف هذه ، مما ينتج عنه منتج طويل. هذا ، في الواقع ، إنجاز كبير جدًا - وقد حدث مؤخرًا.
ومع ذلك ، على الرغم من كل شيء ، فإن القصة الرئيسية التي يعتمد عليها الجميع هي العلاج الجيني. عندما نتمكن بطريقة ما من تسليم نسخة من جين لا يحمل أي طفرات إلى خلية ذات جين متحور. لهذا ، هناك ما يسمى طريقة التوصيل الفيروسي. أي أن الفيروسات التي نمرض منها يتم تعديلها بطريقة خاصة ، وإزالة جميع المكونات غير الضرورية ، وترك الجزء الهيكلي فقط واستخدامها كوسيلة نقل لتوصيل جين بشري طبيعي. تم التفكير في هذه الفكرة منذ وقت طويل جدًا ، واليوم يتم تنفيذها في العديد من البلدان في نفس الوقت. عدة آلاف من المحاكمات تجري الآن في جميع أنحاء العالم.
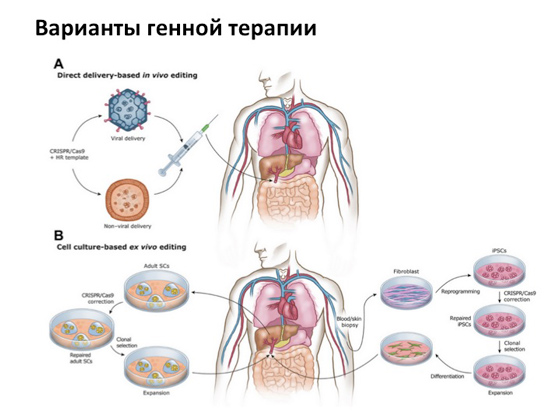
في النهاية سأخبرك ببعض القصص الجيدة. الأول يرتبط بمرض يسمى متلازمة نقص الأدينوزين ديميناز. ربما سمعت عن فيلم "Bubble Boy" (أو حتى شاهدته) - حول كيف عاش الصبي وكان في الفقاعة طوال الوقت ، كانت والدته تحميه من كل شيء ، وهرب بعيدًا عن المنزل ورأى كم هو جميل العالم. هذه القصة مبنية على أحداث حقيقية. كان اسم الصبي ديفيد فيتر ، وكان مصابًا بمرض وراثي مرتبط ، في الواقع ، بنوع حاد من نقص المناعة. بشكل تقريبي ، يمكن أن يموت الطفل من أي عدوى. وعندما اتضح أنه مريض للغاية ، تم عزله عن العالم الخارجي في الغرف التي عاش فيها لفترة طويلة. حاولوا علاجه طوال الوقت طرق مختلفة، عقاقير مختلفة. كان لديه أخت خضع منها لعملية زرع نخاع عظمي - لكن هذا لم يساعد أيضًا. القصة ، بشكل عام ، محزنة: مات الصبي ، ولم يكن قد عاش قبل قليل من اللحظة التي تم فيها تطبيق العلاج الجيني بنجاح على علاج هذا المرض. يبدو كالتالي: يتم أخذ خلايا نخاع العظام المسؤولة عن إنتاج الخلايا المناعية من المريض ، ويتم تسليم نسخة من الجين إليهم بمساعدة فيروس ، ثم يتم زرع الخلايا مرة أخرى للمريض. نتيجة لذلك ، يتلقى الشخص نخاعًا عظميًا جديدًا ، إذا جاز التعبير ، مع نسخة من الجين الطبيعي. تم تحقيق هذه القصة لأول مرة في عام 1990.
قصة أخرى تتعلق بالتضخم الخلقي لـ Leber - وهو انحطاط في شبكية العين ، وهو نادر جدًا ويحدث بسبب طفرة في جين معين يشفر بروتينًا مسؤولاً عن ظهارة الشبكية الصباغية. تم تطوير جزيئات فيروسية خاصة حيث يوجد نسخة طبيعية من الجين RPE65والمرضى الذين يعانون من هذا المرض تم إعطاؤهم حقن الدواء مباشرة في العين. ونتيجة لذلك ، فإن المرضى الذين فقدوا بصرهم أو لم يكن لديهم منذ الولادة ، استعادوه أثناء العلاج. في العام الماضي ، تمت الموافقة على هذا العقار الجيني من قبل لجنة خاصة ادارة الاغذية والعقاقير، ويجب أن يكون على وشك الانطلاق في الاستخدام الشامل.
هناك العديد من هذه القصص ، ولكن كما تتذكر ، هناك الكثير من الأمراض الوراثية ، حوالي ثمانية آلاف.
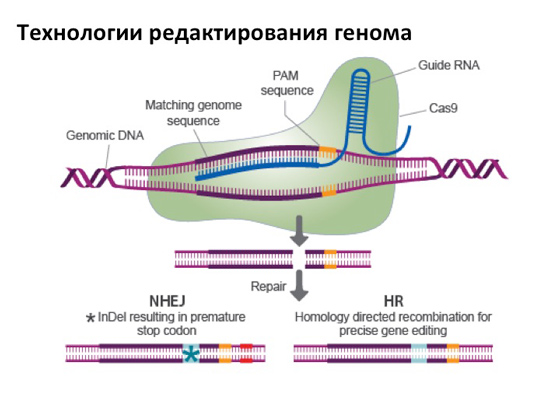
في النهاية ، بالطبع ، أريد حقًا أن أقول بضع كلمات على الأقل حول تقنية رائعة مثل تحرير الجينوم. لقد أحدثت ضجة كبيرة في العلم. يتمثل جوهر هذا التعديل في ما يلي: هناك نوع معين من البروتين له نشاط نوكلياز ، أي يمكنه تقسيم الحمض النووي ، وبسبب RNA واحد ماكر ، يمكننا برمجة البروتين ليعمل بحيث يكسر الحمض النووي في مكان محدد. ثم هناك خياران. أحدها مهم بالنسبة لنا الآن: عندما يكسر البروتين الحمض النووي في مكان مخطط مسبقًا يحتوي على طفرة ، يمكن تنشيط آليات الإصلاح الخلوي ، مما يسمح بإصلاح الكسر بحيث تظهر نسخة جديدة من الجين لا تظهر. تحمل الطفرة. وإنشاء هذا النوع من البروتينات التي يمكن توجيهها تحديدًا في مكان ما ، إلى جينات معينة ، هو خطوة مهمة للغاية. وفي الوقت نفسه ، طريقة بسيطة ومريحة للغاية: يمكن لأي طالب في مختبر مجهز جيدًا التعامل مع هذا في غضون أشهر. لذلك ، يتم الآن نشر العديد من المنشورات حول مكان وزمان استخدام هذه التكنولوجيا ، ومن الواضح أنهم ، أولاً وقبل كل شيء ، يحاولون استخدامها لعلاج الأمراض الوراثية المختلفة. وحتى الآن ، وفقًا للمقالات العلمية ، كل شيء يسير على ما يرام. لقد قرأت مؤخرًا مقالًا في مجلة طبيعةالتي حللت كيف دول مختلفةحتى الآن ، تم ترتيب القوانين التشريعية وحيث يجب أن يظهر شخص "محرر" لأول مرة - لا يهم ، مع قوى عظمى أو ببساطة شفي من نوع من المرض. دون الخوض في التفاصيل ، لا تدعم كل البلدان هذا على الإطلاق. لكن السؤال هو ما مدى عمق ذكر ذلك على المستوى التشريعي. بشكل عام ، يقول المقال إن إحدى الدول المحتملة التي يتم فيها توضيح كل هذه النقاط بشكل أقل وضوحًا هي الصين. علاوة على ذلك ، إذا كان يعتقد في وقت سابق أن الصين كانت دولة متخلفة علميًا ، فقد تجاوزوانا الآن بحيث لم يعد من الممكن تجاوزهم ، خاصة في علم الأحياء. يستثمر الصينيون في هذا المبلغ الضخم من المال. إنهم يجذبون المتخصصين من جميع أنحاء العالم ، ويرسلون اختصاصهم للدراسة ، ثم يستعيدونهم ويعطونهم المعامل والمعاهد. هم نشيطون جدا في هذا الاتجاه. من المحتمل أنه سيكون في الصين أن يتم إنشاء شخص "محرر" - إن لم يكن قد تم بالفعل وراء الكواليس ، وهو ما يناقشه الجميع أيضًا. وكانت القصة الأولى ، التي لم يتم نشرها لفترة طويلة ، تدور حول حقيقة أنهم قد أظهروا بالفعل طريقة لتحرير الجينوم على الأجنة البشرية. لم يكن هناك شيء فظيع ، فقد تم كل شيء بشكل جيد وصحيح ، ولم تستطع الأجنة البشرية التكاثر أكثر وتم أخذها ككائن نموذجي. بشكل عام ، أظهرت التجربة أنه أثناء التحرير هناك العديد من الأخطاء. كما هو معتاد في المجتمع العلمي ، تتم مناقشة أي خبر من هذا النوع بنشاط: من ناحية ، يفهم الجميع أنه نعم ، كل هذه التقنيات التي ظهرت للتو مناسبة لحل المشكلات المختلفة. على الجانب الآخر، آثار جانبيةالتي قد تظهر ، لا يمكن لأحد التنبؤ بها. وبالتالي ، العلماء بحذر شديد ، خطوة بخطوة ، يحاولون التحقق من كل هذا والتحقيق فيه. أكره أن أمنحك الأمل ، لكن يبدو لي أنه في السنوات العشر إلى العشرين القادمة ، سيكون لدينا بالتأكيد وسائل موثوقة للعلاج بالعلاج الجيني. في الوقت الحالي ، لدينا ما لدينا.
أرسلت بواسطة ناتاليا كوستروفا
تريد أن تفهم كيف تؤثر العادات السيئة على جسمك:
- التدخين؛
- كحول
- تناول الأطعمة المقلية والمدخنة.
تريد أن تعرف خطر إصابتك بأمراض مثل:
- أمراض الأورام.
- ارتفاع ضغط الدم الشرياني؛
- تصلب الشرايين؛
- نوبة قلبية؛
- سكتة دماغية؛
- الميل إلى تجلط الدم.
- مرض السكر النوع 1؛
- أشكال مختلفة من العقم عند النساء والرجال.
انت خائف الموت المفاجئمن النوبات القلبية والسكتة الدماغية والانصمام الخثاري.
تبدأ في اتخاذ الأدوية، ولكن تقلق بشأن التطور المحتمل للآثار الجانبية ؛
هل عانيت من أي حالات سرطان في عائلتك؟
كنت تخطط لأخذ (أو تأخذ بالفعل) موانع الحمل الفموية وتريد القضاء على مخاطر العواقب الفردية لتناولها ؛
تريد أن تصبح أماً وتخطط لإنجاب وريث سليم ، والقضاء على المخاطر المرتبطة بأمراض الحمل التي قد تهددك أنت وطفلك الذي لم يولد بعد ؛
هل تواجهين صعوبة في إنجاب طفل بعد عام من الزواج؟
هل تعرضتِ للإجهاض أو الولادة المبكرةوتريد تقليل هذه المخاطر في المستقبل ؛
أنت لا تفهم لماذا يكتسب طفلك حديث الولادة الوزن بسرعة ؛
تذهب إلى مقصورة التشمس الاصطناعي وتريد أن تفهم مدى أمان هذه الهواية بالنسبة لك ؛
أنت تمارس الرياضة وترغب في إجراء تقييم لمخاطر النشاط البدني النشط ؛
أنت تستعد لعملية جراحية وتريد تقليل مخاطر حدوث مضاعفات محتملة ؛
أنت تعمل في صناعة خطرة ولا تعرف مدى ارتفاع الخطر الفردي لعلم الأورام من ملامسة السموم ؛
أنت تخطط لحياتك ، اعتني بصحتك.
ماذا يدرس علم الوراثة؟
علم الوراثة هو علم يتعامل مع قوانين وآليات كل من التباين والوراثة. اعتمادًا على ما يتم إجراؤه بالضبط من عدد من الدراسات ، يمكن أن يكون هذا العلم من عدة أنواع - هذا هو علم الوراثة للإنسان والحيوان والنباتات والكائنات الحية الدقيقة. بالإضافة إلى ذلك ، هناك تصنيف آخر لهذا العلم. يقوم عالم الوراثة بوظيفتين رئيسيتين. أولاً ، "يساعد" زملائه على "التشخيص" ، باستخدام طرق وراثية خاصة في التشخيص التفريقي ، وثانيًا ، يحدد "تشخيص صحة الأبناء المستقبلي" (أو المولود بالفعل). في الوقت نفسه ، تظهر دائمًا مشاكل طبية ووراثية وعلاجية أمام الطبيب ؛ في مراحل مختلفة من الاستشارة ، تسود واحدة أو أخرى. تتكون الاستشارة الطبية الوراثية من 4 مراحل ؛ التشخيص والتكهن والاستنتاج والمشورة. تبدأ الاستشارة دائمًا بتوضيح تشخيص مرض وراثي ، لأن التشخيص الدقيق شرط أساسي لأي استشارة. يجب على الطبيب المعالج ، قبل إحالة المريض إلى الاستشارة الوراثية الطبية ، أن يوضح التشخيص قدر الإمكان ، وأن يحدد الغرض من الاستشارة مستخدماً الطرق المتاحة له. من الضروري أيضًا استخدام طرق علم الأنساب والوراثة الخلوية والكيمياء الحيوية وغيرها من الأساليب الجينية الخاصة (على سبيل المثال ، لتحديد ارتباط الجينات أو استخدام الطرق الوراثية الجزيئية ، إلخ). في مثل هذه الحالات ، يتم إحالة المريض للاستشارة الوراثية الطبية ويساعد أخصائي الوراثة الطبيب المعالج في إجراء التشخيص. في هذه الحالة ، قد يكون من الضروري إحالة المريض أو أقاربه لإجراء دراسات إضافية.
كيف يتم تشخيص الأمراض الوراثية؟
أساس الأمراض ذات الاستعداد الوراثي هو تفاعل وراثي و عوامل خارجية. الطبيعة المعقدة متعددة العوامل لهذه الأمراض ويعاني خمس السكان (حوالي 20 بالمائة) من هذه الأمراض. ويشمل العديد من أمراض القلب والأوعية الدموية والشعب الهوائية والرئوية ، الجهاز العصبي, الجهاز الهضمي، والجلد ، وما إلى ذلك ، يعتمد ظهور المرض مع الاستعداد الوراثي إلى حد كبير على العوامل البيئية. حتى الآن ، تم إجراء الكثير من الأبحاث ، مما جعل من الممكن الحصول على فكرة عامة عن التغيرات في الجينات التي تهيئ لتطور أمراض مثل تصلب الشرايين ، مرض مفرط التوتر، مرض القلب الإقفاري ، والسرطان ، وانتباذ بطانة الرحم ، الربو القصبي، القرحة الهضمية ، داء السكري ، الصرع ، الفصام ، إدمان الكحول وغيرها. يمكن أن تحدث الأمراض متعددة العوامل تحت تأثير العوامل البيئية لدى الجميع. ومع ذلك ، في ظل وجود استعداد وراثي ، فإنهم يتطورون كثيرًا وفي كثير من الأحيان سن مبكرة، والركض بقوة أكبر. بالنسبة للطب العملي ، من الأهمية بمكان تحديد دائرة الأشخاص المعرضين لخطر الإصابة بهذه الحالة المرضية. يجب أن يكون هؤلاء المرضى تحت رعاية الأطباء للوقاية المستهدفة وتطوير العلاج الفردي.
- الطريقة السريرية والأنساب
أحد الشروط التي لا غنى عنها للتشخيص الصحيح وفي الوقت المناسب والوقاية والعلاج من الأمراض الوراثية ، وكذلك تحديد المخاطر الجينية والتشخيص السريري لأقارب المريض ، هو استخدام طريقة الأنساب السريرية. تعتمد الطريقة السريرية والنسبية على تحليل طبيعة انتقال مختلف العلامات والأمراض في عائلة واحدة ، مما يشير إلى العلاقة بين أفراد النسب. يساعد الأسلوب السريري والأنساب في إجراء التشخيص الصحيح ، وبالتالي اختيار العلاج المناسب وتنفيذ التدخلات المستهدفة في الوقت المناسب. إجراءات إحتياطيه. لذلك ، عند الذهاب إلى موعد مع طبيب وراثة ، يجب أن يكون الزوجان مستعدين جيدًا. من الضروري معرفة الحالة الصحية أو سبب وفاة جميع الأقارب المباشرين والبعدين ، سواء من جانب الزوجة أو من جانب الزوج. من المستحسن معرفة ليس فقط الأسماء الأولى لنساء النسب ، ولكن أيضًا معرفة العمر ، وحتى أفضل - تاريخ ومكان الميلاد ومكان إقامة الأجداد. وبالتالي ، فإن إقامة عائلات والدي المريض أو مجرد شخص استشاري في منطقة معزولة جغرافيًا ، في مناطق قريبة ، يشير إلى وجود أسلاف مشتركة ، والتي يمكن أن تسهم في تراكم المزيد من الجينات المتطابقة ، ويساعد على تحديد وجود زواج الأقارب في الأسرة. يزيد الزواج بين الأقارب المقربين من المخاطر وله أهمية كبيرة عند التفكير في الأمراض ذات الاستعداد الوراثي. بالإضافة إلى ذلك ، يجب إخبار عالم الوراثة عن الأصل العرقي للعائلة ، لأن الأشخاص من مجموعات عرقية مختلفة (على سبيل المثال ، اليهود والأوزبك والفنلنديون ، إلخ) لديهم ميل متزايد إلى الإصابة بأمراض وراثية معينة. تزود البيانات التي تم جمعها بشكل صحيح ودقيق الطبيب بالمعلومات اللازمة وغالبًا ما تكون بمثابة أساس لتشخيص الأمراض الوراثية.
- الطريقة الخلوية الوراثية
لتحديد التغييرات في جهاز الكروموسوم المرتبط بمجموعة غير صحيحة من الكروموسومات X ، غالبًا ما يتم استخدام طريقة بسيطة نسبيًا ولكنها مفيدة لدراسة الكروماتين الجنسي. للقيام بذلك ، يتم إجراء كشط خفيف باستخدام ملعقة من الغشاء المخاطي للسطح الداخلي للخد ، والتي يتم وضعها على الزجاج. تتم معالجة الخلايا المتقشرة التي وصلت إلى هناك وفحصها بشكل صحيح تحت المجهر. عادة ما توجد بقعة مظلمة واحدة في الخلايا الظهارية للمرأة - جسد بار. الرجال الذين لديهم كروموسوم X واحد فقط لا يمتلكونه. لا يوجد جسد بار عند النساء المصابات بمتلازمة شيريشيفسكي-تيرنر. إذا كان هناك نوعان إضافيان من الكروموسومات في النمط النووي للمرأة (مع التثلث الصبغي X) ، فهناك نوعان من هذه الأجسام في الخلايا ، وما إلى ذلك ، ومع ذلك ، يعتبر تشخيص مرض الكروموسومات ثابتًا فقط إذا تم إجراء فحص karyological ، أي ، تم دراسة النمط النووي. تحديد النمط النووي شاق ومكلف.
مؤشرات التنميط النووي هي:
- كشفت أمراض الكروماتين الجنسي.
- المريض لديه تشوهات متعددة.
- تأخر النمو النفسي والعقلي مع زيادة في عدد الجراثيم الدقيقة ؛
- معاد الإجهاض التلقائي، ولادة جنين ميت ، ولادة أطفال يعانون من تشوهات ، وأمراض الكروموسومات (في جميع هذه الحالات ، يتم فحص الزوجين ، أي الزوج والزوجة بالضرورة) ؛
- عمر الحامل 35 سنة وما فوق.
- طريقة الكيمياء الحيوية
تستخدم الطريقة البيوكيميائية لتشخيص أمراض التمثيل الغذائي الوراثي. طرق علم الوراثة البيوكيميائية لها عدة مستويات. تتضمن المرحلة الأولى فحصًا باستخدام طرق إرشادية سريعة وغير مكلفة وعالية الجودة ، ما يسمى بفحص التفاعلات النوعية وشبه الكمية مع البول والدم ، مما يجعل من الممكن الاشتباه في مرض معين. في المرحلة الثانية ، يتم إجراء الفحص باستخدام طرق كمية معقدة ومكلفة لتحديد التشخيص الدقيق لمرض وراثي. في هذه الحالة ، يتم إجراء التحديد الكمي للأحماض الأمينية ، والبروتينات الإنزيمية ، وما إلى ذلك في الدم ، وتشمل المرحلة الثالثة تحديد الجين المعيب عن طريق طرق التشخيص الجزيئي.
ما هي الاستشارة الوراثية الطبية؟
الاستشارة الوراثية الطبية هي أحد أنواع الاستشارات الوراثية المتخصصة رعاية طبيةويمكن أن تكون مؤهلة فقط من قبل طبيب - متخصص في مجال علم الوراثة الطبية. التشاور مع أخصائي الوراثة ضروري:
- إذا كان لدى الزوجين طفل مصاب بمرض خطير أو معاق جسديًا
- إذا تكررت حالات الأمراض الوراثية في الأسرة بين الأقارب
- إذا كان الزوجان مرتبطين بالدم
- إذا كان عمر المرأة ، عند التخطيط للحمل ، أقل من 18 عامًا أو أكبر من 35 عامًا. في هذه الحالة ، فإن احتمال ظهور طفرات في الخلايا الجرثومية للوالدين ، و "تحول" الجينات الطبيعية إلى جينات مرضية مرتفع للغاية.
- إذا كانت المرأة تعاني من انقطاع الطمث الأولي ، خاصةً مع تخلف الخصائص الجنسية الثانوية
- إذا كانت المرأة تعاني من العقم الأولي ، فإن وجود سمات نمو خلل التنسج مع علامات مرضية أخرى (على سبيل المثال ، قصر القامة، متلازمة متشنجة ، وما إلى ذلك)
- إذا كان أحد الزوجين يعمل في صناعة خطرة
- إذا كنت تعاني من عدم تحمل الأدوية والأطعمة
- إذا كانت المرأة قد عانت سابقًا من نتائج سلبية أثناء الحمل: إجهاض، الحمل غير النامي ، ولادة جنين ميت
- إذا كان في حمل حقيقيكانت المرأة حادة عدوىأو تفاقم مرض مزمن ؛ تناول الأدوية والكحول والمخدرات. تم إجراء فحص بالأشعة السينية
- إذا تم العثور على انحرافات في قراءات الموجات فوق الصوتية أثناء الحمل الحقيقي ؛ العلامات البيوكيميائية لأمراض الجنين - AFP (بروتين ألفا فيتوبروتين) ؛ قوات حرس السواحل الهايتية (موجهة الغدد التناسلية المشيمية) ، NE - (استريول غير مقترن) ، اختبارات للعدوى
هل سيولد الطفل بصحة جيدة؟
عادة ما تتلقى المريضة إجابة على هذا السؤال من طبيب التوليد وأمراض النساء. ومع ذلك ، هناك حالات لا تتاح فيها لأخصائي أمراض النساء والتوليد الفرصة لشرح الوضع الحالي بشكل صحيح. عزيزتي المرأة، ليس من الضروري أن نطلب من طبيب أمراض النساء حل وتوضيح الأمور التي لا تتعلق باختصاصه. تعتبر الأمراض الوراثية التي تؤدي إلى الإجهاض أو موت الجنين داخل الرحم أو ولادة أطفال معاقين من اختصاص اختصاصي علم الوراثة ، الذي يحيلك إليه طبيب النساء والتوليد لتوضيح التشخيص ، أي للحصول على رأي من أخصائي ذي صلة ، وهو شرح لحالتك للطبيب نفسه. بالطبع ، في بعض الأحيان يمكن أن يكون طبيب أمراض النساء والتوليد عن طريق التعليم اختصاصيًا في علم الوراثة من خلال الخبرة العملية ، ولن يكون من الصعب عليه إجراء تشخيص تفاضلي ، مع الأخذ في الاعتبار تعدد الأشكال السريرية والتغاير الجيني لمرض وراثي. لكن هذا نادرًا ما يحدث ، لذلك في معظم الحالات البسيطة ، يمكن لأخصائي أمراض النساء والتوليد تحديد الإنذار ، لكن الحالات الأكثر تعقيدًا تتطلب دراسة أخصائي علم الوراثة. النجاحات التي حققتها علم الوراثة الطبية تجعل من الممكن تنفيذ مجموعة معقدة من الوقاية الجينية الطبية للأمراض الخلقية في اتجاهين:
- يشمل اتجاه النمط الجيني مجموعة من التدابير التي تهدف إلى منع انتقال الجين المتحور أو الطفرة الصبغية في عدد من الأجيال ، أي من الآباء إلى الأبناء. النهج الرئيسي في هذا الاتجاه هو تقديم المشورة الطبية الوراثية للعائلات التي تفاقمت بسبب الأمراض الوراثية باستخدام طرق التشخيص قبل الولادة التي تسمح بالزرع المسبق (على مستوى البويضة والحيوانات المنوية) أو الانتقاء داخل الرحم للأجنة المعيبة وراثياً والتخلص منها ، متبوعة بتوصيات إلى قصر الإنجاب على الجينات المرضية.
- الاتجاه الظاهري هو مجموعة من التدابير التي تمنع التطور السريري للمرض ، وتقلل من شدة مظاهره ، دون القضاء على العامل المسبب للمرض (دون القضاء على السبب). أحد الأساليب المطبقة في هذا الاتجاه هو إجراء العلاج الوقائي الممرض لبعض الأمراض الأيضية. ومن الأمثلة على هذا النهج الفحص قبل السريري لحديثي الولادة (فحص حديثي الولادة) للكشف عن بيلة الفينيل كيتون وقصور الغدة الدرقية الخلقي والعلاج الممرض للأطفال الذين تم تحديدهم.
في الوقت الحالي ، يوفر المشروع الوطني ذي الأولوية "الصحة" فحص حديثي الولادة - فحص جماعي لحديثي الولادة لتحديد أكثر خمسة أمراض خلقية ووراثية شيوعًا تؤدي إلى الإعاقة - بيلة الفينيل كيتون ، قصور الغدة الدرقية الخلقي ، متلازمة الأدرينوجين التناسلية ، التليف الكيسي وجالاكتوزيميا. يتم إجراء فحص حديثي الولادة في مستشفى الولادةعن طريق أخذ قطرة دم من مولود جديد في نموذج فحص خاص ، يتم إرساله إلى استشارة طبية وراثية للبحث. إذا تم العثور على علامة المرض في دم طفل ، فإن الآباء والأمهات الذين لديهم طفل حديث الولادة مدعوون إلى استشارة طبية وراثية لإجراء فحص دم ثانٍ لتأكيد التشخيص ووصف العلاج. في المستقبل ، يتم إجراء مراقبة ديناميكية للطفل. الاتجاه الوراثي للوقاية الجينية الطبية من الأمراض الخلقية. الهدف الرئيسي في هذه الحالة من الاستشارة الوراثية هو منع ولادة طفل مريض. وهذا ينطبق في المقام الأول على التشوهات والأمراض الحادة التي يصعب علاجها وراثيًا والتي تؤدي إلى إعاقة جسدية أو عقلية. وفقًا لهذا الهدف ، يحدد اختصاصي علم الوراثة التشخيص الصحي للطفل الذي لم يولد بعد في الأسرة حيث يوجد أو يُفترض أن يكون مريضًا بمرض وراثي ويشرح للوالدين احتمال إنجاب طفل مريض معهم. ومع ذلك ، فإن مثل هذه المشاورات حول تشخيص صحة الأبناء لا يمكن أن تكون مستقبلية فقط ، عندما يتم تحديد خطر إنجاب طفل مريض حتى قبل بداية الحمل أو في مراحله المبكرة ، ولكن أيضًا بأثر رجعي ، عند إجراء الاستشارة بعد الولادة لطفل مريض لتقييم صحة أطفال المستقبل. الشرط الرئيسي لحساب المخاطر الجينية هو التشخيص الدقيق ، لذلك من الضروري الحصول على نتيجة خلوية جينية تم الحصول عليها في المستوى الثاني من التشخيص قبل الولادة. في حالة عدم وجود مثل هذا الاستنتاج ، يتم تقييم المخاطر الجينية وفقًا للبيانات التجريبية والحسابات النظرية القائمة على الأنماط الجينية.
تتكون استشارة أخصائي الوراثة ، وكذلك الطبيب من أي ملف شخصي ، من عدة مراحل.
- تبدأ المرحلة الأولى من الاستشارة بتوضيح تشخيص المرض. وهذا يتطلب اتصالًا وثيقًا بين اختصاصي علم الوراثة وأخصائي في علم أمراض الأسرة الذي كان موضوع الاستشارة (طبيب توليد ، طبيب أطفال ، أخصائي أمراض الأعصاب ، إلخ) ، منذ ذلك الحين. نقطة البداية في التشخيص هي التشخيص السريري. في المستقبل ، يقوم عالم الوراثة بتحسين التشخيص بمساعدة التحليلات الجينية باستخدام طرق علم الأنساب والوراثة الخلوية والكيميائية الحيوية الخاصة المصممة خصيصًا لتشخيص الأمراض الوراثية. في بعض الأحيان تكون الطرق الجينية حاسمة في التشخيص ، على سبيل المثال ، في مرض داون ، كثير عيوب خلقيةالتنمية ، وتحديد أسباب العقم ، وبعض أنواع أمراض العلامات الجنسية. في هذه الحالات ، تصبح دراسة النمط النووي للمريض ووالديه عنصرًا لا غنى عنه للتشخيص.
 في العديد من الأمراض الوراثية ، على سبيل المثال ، في أهبة النزف ، تكون البيانات التي يتم الحصول عليها عن طريق طرق الأنساب والكيمياء الحيوية ذات أهمية إلى حد ما. تجعل طرق التشخيص الجيني من الممكن التمييز بين الأشكال السريرية القريبة سريريًا للأشكال السائدة والمتنحية والجسمية والمرتبطة بالجنس. يعد تحديد نوع الميراث أمرًا بالغ الأهمية في حساب مخاطر إنجاب طفل مصاب. بمعرفة نوع الميراث ، يمكن لعالم الوراثة في بعض الحالات أن يثبت بدقة أن أحد أفراد الأسرة الاستشاري ليس حاملًا لجين مرضي ، وبالتالي يزيل شكوكه غير المبررة. الطرق الجينية تشخيص متباينغالبًا ما تكون ذات أهمية كبيرة للطبيب ، حيث تساعد في فك شفرة التسبب في المرض ، على سبيل المثال ، في أمراض الكروموسومات واعتلال الخميرة. لتحديد نوع وراثة علم أمراض الأسرة ، يقوم عالم الوراثة بتجميع شجرة عائلة باستخدام العلامات التقليدية (على سبيل المثال ، يُشار إلى المرأة بدائرة ، والرجل بمربع). من الضروري تزويد علم الوراثة بالبيانات الضرورية على أكمل وجه ممكن ، دون الاختباء ، بما في ذلك حول الأقارب في الخطوط الصاعدة والهبوطية ، خاصة فيما يتعلق بالزوج الذي لوحظ في عائلته أمراض عائلية. لا يسمح النسب التفصيلي بتحديد نوع وراثة علم الأمراض في عائلة معينة فحسب ، بل يتيح أيضًا اكتشاف الأنماط الجينية لبعض الأقارب.
في العديد من الأمراض الوراثية ، على سبيل المثال ، في أهبة النزف ، تكون البيانات التي يتم الحصول عليها عن طريق طرق الأنساب والكيمياء الحيوية ذات أهمية إلى حد ما. تجعل طرق التشخيص الجيني من الممكن التمييز بين الأشكال السريرية القريبة سريريًا للأشكال السائدة والمتنحية والجسمية والمرتبطة بالجنس. يعد تحديد نوع الميراث أمرًا بالغ الأهمية في حساب مخاطر إنجاب طفل مصاب. بمعرفة نوع الميراث ، يمكن لعالم الوراثة في بعض الحالات أن يثبت بدقة أن أحد أفراد الأسرة الاستشاري ليس حاملًا لجين مرضي ، وبالتالي يزيل شكوكه غير المبررة. الطرق الجينية تشخيص متباينغالبًا ما تكون ذات أهمية كبيرة للطبيب ، حيث تساعد في فك شفرة التسبب في المرض ، على سبيل المثال ، في أمراض الكروموسومات واعتلال الخميرة. لتحديد نوع وراثة علم أمراض الأسرة ، يقوم عالم الوراثة بتجميع شجرة عائلة باستخدام العلامات التقليدية (على سبيل المثال ، يُشار إلى المرأة بدائرة ، والرجل بمربع). من الضروري تزويد علم الوراثة بالبيانات الضرورية على أكمل وجه ممكن ، دون الاختباء ، بما في ذلك حول الأقارب في الخطوط الصاعدة والهبوطية ، خاصة فيما يتعلق بالزوج الذي لوحظ في عائلته أمراض عائلية. لا يسمح النسب التفصيلي بتحديد نوع وراثة علم الأمراض في عائلة معينة فحسب ، بل يتيح أيضًا اكتشاف الأنماط الجينية لبعض الأقارب.
- في المرحلة الثانية من الاستشارة ، تتمثل مهمة اختصاصي علم الوراثة في تحديد مخاطر إنجاب طفل مريض. نقطة البداية هي نسب العائلة التي تم فحصها. عند تحليلها ، هناك 4 مواقف محتملة تتطلب نهجًا مختلفًا:
- الحالة الأولى هي علم الأمراض الوراثي أحادي الجين ، حيث يتيح تكرار المرض بين الأقارب تحديد نوع الوراثة في عائلة معينة. في هذه الحالات ، عند التنبؤ ، يتم استخدام طرق نظرية الاحتمالات ويتم حساب الخطر النظري لولادة طفل مريض.
- الحالة الثانية هي أمراض وراثية متعددة الجينات. على الرغم من تكرار المرض بين الأقارب ، إلا أن طرق الحساب النظري غير قابلة للتطبيق ويتم تحديد المخاطر على أساس البيانات التجريبية.
- الحالة الثالثة هي أمراض الكروموسومات ، والتي في بعض الحالات يمكن أن تتكرر في نسل الزوجين.
- الحالة الرابعة هي حالات متفرقة من الأمراض. غالبًا ما تكون هذه هي حالة ولادة طفل مريض في آباء أصحاء، حيث لا يمكن العثور على بيانات عن علم الأمراض بين الأقارب في النسب. في مثل هذه الحالة ، يكون الاختصاصي دائمًا حذرًا للغاية في تقييم المخاطر.
يقوم عالم الوراثة في كل حالة محددة بنمذجة الحالة الوراثية ويصنفها على أنها نوع معين ، مما يجعل من الممكن صياغة وحل مشكلة حساب المخاطر.
- في المرحلة الثالثة من الاستشارة ، يتوصل اختصاصي الوراثة إلى استنتاج حول درجة خطر الإصابة بالمرض لدى أطفال الزوجين المُرشدين ويقدم التوصيات المناسبة للآباء. مسؤولية الطبيب الذي قام بحساب المخاطر عالية جدًا. من نصيحته تعتمد على منع الولادة أو ولادة طفل ، محكوم عليه بالمستوى الحديث للطب إلى عيب جسدي شديد أو دونية عقلية. قد تؤدي التوصيات غير المعقولة إلى معاناة الطفل وعدم الرضا للأسرة. سيقع الحزن الشديد على الوالدين بسبب العجز الجنسي لمساعدة طفل مريض. هذا هو السبب في أن نصيحة عالم الوراثة تستند إلى حسابات دقيقة لاحتمال إنجاب طفل مريض بالنظر إلى الحالة الوراثية في الأسرة. الانطباعات الشخصية للطبيب غير مقبولة هنا! الرياضيات الصلبة ولا شيء أكثر!
- استنتاج عالم الوراثة مكتوب ، مع الأخذ في الاعتبار شدة أمراض الأسرة ، وحجم خطر إنجاب طفل مريض والجانب الأخلاقي والأخلاقي للقضية. المرحلة الأخيرة من الاستشارة - نصيحة أخصائي الوراثة - ليست أقل أهمية ، وتتطلب عناية فائقة.
العديد من الأزواج الذين يتلقون المشورة ليسوا مستعدين لقبول المعلومات الجينية. كل من يأتي إلى الاستشارة يريد إنجاب طفل ويتوقع استجابة إيجابية من الاستشاري. غالبًا ما تكون طلباتهم غير واقعية ، لأنهم لا يعرفون قدرات استشاري وراثي ويتوقعون منه مساعدة عملية.
في حالات أخرى ، يرغب الأزواج في اختبار تنبؤات إيجابية بناءً على قصص من معارفهم ، أو الشعور بالذنب تجاه أزواجهم أو زوجاتهم. كل هذا يزيد من مسؤولية عالم الوراثة: يتم تفسير كل كلمة في الاتجاه المطلوب. إذا كان الزوجان يخافان بشدة من إنجاب طفل مريض ، فإن كلمة الطبيب اللامبالية تزيد من الخوف ، على الرغم من أن الخطر في الواقع قد يكون ضئيلًا. على العكس من ذلك ، في بعض الأحيان تكون الرغبة في إنجاب طفل كبيرة جدًا حتى مع ذلك مخاطرة عاليةقرر الزوجان الحصول عليه لأن الطبيب قال إن هناك فرصة أنه سيكون بصحة جيدة. لذلك ، إذا تم التوصل إلى تفاهم بين أخصائي الوراثة والأشخاص الذين يأتون إلى الاستشارة ، فيمكننا أن نأمل في نجاحها. يأخذ استشاري الوراثة دائمًا في الاعتبار الدوافع التي قد توجه الأشخاص (عاطفية ، واجتماعية اقتصادية ، وغيرها) الذين يطلبون المشورة. ومع ذلك ، فإن استنتاج عالم الوراثة يكون دائمًا موضوعيًا ، على الرغم من أنه "ظرفية" ، أي يتم تقييم المخاطر الجينية مع الأخذ في الاعتبار شدة مسار المرض ، ومتوسط العمر المتوقع ، وإمكانية العلاج والتشخيص داخل الرحم. لا تأخذ إجابات الأزواج في الاعتبار رغبتهم في إنجاب طفل. البيانات الموضوعية فقط! يمكن أن تؤدي النصائح الإيجابية بشكل غير معقول إلى صدمة نفسية شديدة بعد ولادة طفل مريض. الحقيقة المرة خير من الكذب اللطيف. في المستقبل ، تتخذ الأسرة قرارًا مقبولًا لها بشكل مستقل.
ما هو علاج الأمراض الوراثية؟
علاج الأمراض الوراثية صعب للغاية وطويل ، وبصراحة ، غالبًا ما يكون غير فعال. هناك ثلاثة اتجاهات رئيسية للعلاج معروفة: محاولة مباشرة "لتصحيح" الجين المتغير ، والتأثير على الآليات الرئيسية لتطور المرض ، وأخيراً علاج الأعراض الفردية التي يعاني منها المريض.
لا يمكن "تصحيح" عيوب الجينات إلا بمساعدة طرق الهندسة الوراثية ، والتي تُفهم على أنها إدخال جينات عادية غير معيبة تؤدي نفس الوظيفة في جينوم الخلية. في البداية ، تم تطوير العلاج الجيني لعلاج الأمراض الوراثية أحادية الجين والوقاية منها. ومع ذلك ، في السنوات الأخيرة ، تحول التركيز نحو الأمراض الأكثر شيوعًا - السرطان ، وأمراض القلب والأوعية الدموية ، والإيدز (متلازمة نقص المناعة المكتسب) ، وما إلى ذلك.
مع عدد من الأمراض الوراثية ، تم تطوير مجموعة متنوعة من الأنظمة الغذائية العلاجية التي تسمح ، من خلال القضاء على بعض المواد في النظام الغذائي أو تقييدها ، بتحقيق عقلية طبيعية ، التطور البدنيالأطفال والوقاية من تطور الاضطرابات الأيضية. وهكذا ، تم تطوير نظام غذائي خاص لعلاج بيلة الفينيل كيتون وغيرها الأمراض الوراثيةاستقلاب الأحماض الأمينية ، الجالاكتوز في الدم ، الفركتوز في الدم (عدم تحمل الفركتوز للكربوهيدرات). بالنظر إلى أن عمل الجينات المرضية يتم باستمرار ، يجب أن يكون علاج هؤلاء المرضى طويل الأمد ، وأحيانًا طوال الحياة. يتطلب هذا العلاج تحكمًا كيميائيًا حيويًا مستمرًا وإشرافًا طبيًا. في بعض الحالات ، يتم استخدام العلاج بالهرمونات البديلة (على سبيل المثال ، الأنسولين ل السكري) ، مباشرة عن طريق الإنزيمات (لمرض جوشر ، إلخ). في بعض الأمراض الوراثية ، يتم "تطهير" الجسم عن طريق الوصفات الطبية الاستعدادات الخاصة، إزالة المنتجات الأيضية الضارة ، وكذلك تطهير الدم (امتصاص الدم) ، والبلازما (plasmaphoresis) ، والليمفاوية (lymphosorption) ، وما إلى ذلك. في بعض الأحيان يتم استخدام العلاج الجراحي - تصحيح التشوهات.
علم الوراثة هو علم أنماط الوراثة والاختلاف. في عصرنا ، تلعب الجينات دورًا من أكثرها أدوار مهمةليس فقط في الطب ، ولكن أيضًا في الزراعة.
من هو عالم الوراثة؟
عالم الوراثة هو أخصائي طبي يتعامل مع تشخيص وعلاج والوقاية من العمليات المرضية الناتجة عن الاستعداد الوراثي. في أغلب الأحيان ، يطلب الناس المشورة من اختصاصي علم الوراثة في مرحلة التخطيط لطفل أو إذا كان الشخص يشتبه في إصابته بأي مرض وراثي.
في حالة وجود قرابة بين الزوجين وكانا يخططان لطفل أو أنهما بالفعل ، فإن الاستشارة والمراقبة من قبل أخصائي الوراثة أمر إلزامي.
ما هو مدرج في اختصاص علم الوراثة؟
جميع الأمراض التي قد تكون ناجمة عن الاستعداد الوراثي أو ناجمة عن علاقة بين الأقارب المقربين تقع تحت اختصاص اختصاصي علم الوراثة.
بالإضافة إلى ذلك ، يمكن لعالم الوراثة حساب درجة خطر الإصابة بمرض معين لدى الطفل ، بشرط أن يكون كلا الوالدين أو أحدهما حاملاً. في هذه الحالة ، يقوم الطبيب بالضرورة بإجراء محادثة مع الوالدين ، موضحًا لهم جميع العوامل والمخاطر وتطور العملية المرضية في المستقبل.
وتجدر الإشارة إلى أن اختصاصي علم الوراثة لا يعالج أي عضو واحد. يعمل الأخصائي على تحديد المرض ككل ، فيما يتعلق بالكائن الحي بأكمله.
ما هي الأمراض التي يعالجها عالم الوراثة؟
في مجال اختصاص هذا الاختصاصي يكمن عدد كبير من العمليات المرضية. بعضها نادر للغاية. تشمل الأمراض الأكثر شيوعًا ما يلي:
- الأمراض التي لها نوع وراثي سائد ومتنحي مرتبط بالكروموسوم X ؛
- علم الجينوم.
- المتلازمات أنواع مختلفة(، ديسوميا ، صرخة القط) ؛
- التأخر العقلي؛
- استعداد الطفل وراثيا لإدمان الكحول ، وتعاطي المخدرات ، والنيكوتين ؛
- الطفرات بأنواعها المختلفة.
بالإضافة إلى ذلك ، يمكن لعالم الوراثة رسم النسب وحساب درجة خطر الإصابة بأي مرض وراثي لدى الطفل في مرحلة الحمل.
متى يجب أن ترى أخصائي علم الوراثة؟
استشارة هذا الاختصاصي إلزامية في مرحلة التخطيط للطفل ، بشرط وجود حالات أمراض وراثية وخيمة في الأسرة. على وجه الخصوص ، يجب الانتباه إلى هذا إذا كان الطفل قد ولد بالفعل في العائلة ، مع أي مرض وراثي أو مع مرض مجهول السبب.
ومع ذلك ، تجدر الإشارة إلى أن التشاور مع أخصائي الوراثة لن يكون ضروريًا حتى لو لم تكن هناك أسباب واضحة للقلق. بمساعدة طرق التشخيص الحديثة ، يمكن بالفعل اكتشاف أمراض خطيرة في مرحلة الأشهر الثلاثة الأولى من الحمل. زيارة أخصائي علم الوراثة إلزامية إذا كشفت الموجات فوق الصوتية عن انحراف في نمو الجنين.
من الضروري مراعاة حقيقة أن تشخيص الاختصاصي لا يمكن دائمًا اعتباره جملة. يمكن تصحيح العديد من العمليات المرضية ، حتى تلك التي لديها استعداد وراثي ، أو تقليلها إلى الحد الأدنى.
أيضًا ، يجب الاتصال بالوراثة إذا كانت العوامل التالية صحيحة:
- تلد المرأة فقط أطفالاً متوفين أو ينتهي الحمل بالإجهاض ؛
- الخامس زوجينحيث تكون المرأة تبلغ من العمر 35 عامًا أو أكثر ؛
- شخص معرض للأمراض الوراثية ويخطط لطفل ؛
- الأشخاص الذين يعانون من تدهور مرضي في النشاط العقلي مع تقدم العمر ؛
- الأزواج الذين هم أقارب بالدم.
كيف يعمل علم الوراثة
يبدأ عمل الطبيب مع المرضى بتاريخ عائلي. من أجل استبعاد العوامل المسببة لشكل مختلف ، يتم فحص المريض في البداية من قبل بعض المتخصصين.
فقط بعد أن يكون لدى اختصاصي الوراثة نتائج الفحص وتاريخ عائلي كامل ، يتم تعيين برنامج تشخيصي.
طرق البحث الجيني
يستخدم المتخصص في عمله طرق التشخيص التالية:
- فحص النوع الجيني
- تشخيص الحمض النووي
- البحث عن الكروموسومات.
- النمط النووي.
إذا كنا نتحدث عن أمراض الجنين ، يتم وصف طرق بحث إضافية:
- خزعة من المادة من الرحم.
- علامة كيميائية حيوية للأم.
بالنسبة للطرق الغازية ، يتم وصفها فقط في الحالات القصوى. هذا يرجع إلى حقيقة أن مثل هذه التحليلات المفيدة يمكن أن تؤثر على صحة الطفل.
يمكن أن تساعد إحالة الزوجين في الوقت المناسب إلى هذا الاختصاصي في منع تطور علم الأمراض الحاد لدى الطفل مرحلة مبكرةنمو الجنين. إن التخطيط السليم للطفل يجعل من الممكن ، إن لم يكن استبعاده ، تقليل مخاطر الإصابة بأمراض ومضاعفات خطيرة. هذا الأخير لا يتعلق فقط بالطفل نفسه ، ولكن أيضًا بأمه. وتجدر الإشارة أيضًا إلى أننا في هذه الحالة لا نتحدث فقط عن الصحة الجسديةالطفل والوالدين ، ولكن أيضا عن النفسية.
يقوم عالم الوراثة بوظيفتين رئيسيتين. أولاً ، "يساعد" زملائه على "التشخيص" ، باستخدام طرق وراثية خاصة في التشخيص التفريقي ، وثانيًا ، يحدد "تشخيص صحة الأبناء المستقبلي" (أو المولود بالفعل). في الوقت نفسه ، تظهر دائمًا مشاكل طبية ووراثية وعلاجية أمام الطبيب ؛ في مراحل مختلفة من الاستشارة ، تسود واحدة أو أخرى.
تتكون الاستشارة الطبية الوراثية من 4 مراحل ؛ التشخيص والتكهن والاستنتاج والمشورة. في الوقت نفسه ، من الضروري التواصل الصريح والودي بين أخصائي الوراثة وأسرة المريض.
تبدأ الاستشارة دائمًا بتوضيح تشخيص مرض وراثي ، لأن التشخيص الدقيق شرط أساسي لأي استشارة. يجب على الطبيب المعالج ، قبل إحالة المريض إلى الاستشارة الوراثية الطبية ، أن يوضح التشخيص قدر الإمكان ، وأن يحدد الغرض من الاستشارة مستخدماً الطرق المتاحة له.
من الضروري أيضًا استخدام طرق علم الأنساب والوراثة الخلوية والكيمياء الحيوية وغيرها من الأساليب الجينية الخاصة (على سبيل المثال ، لتحديد ارتباط الجينات أو استخدام الطرق الوراثية الجزيئية ، إلخ). في مثل هذه الحالات ، يتم إحالة المريض لاستشارة طبية وراثية ويساعد اختصاصي الوراثة الطبيب المعالج في إجراء التشخيص. في هذه الحالة ، قد يكون من الضروري إحالة المريض أو أقاربه لإجراء دراسات إضافية.
يقوم عالم الوراثة بتعيين الأطباء الآخرين (أخصائي الأعصاب ، الغدد الصماء ، جراح العظام ، طبيب العيون ، إلخ) بمهمة محددة - للتعرف على أعراض المرض الوراثي المشتبه به لدى المريض أو أقاربه. لا يمكن لطبيب الوراثة نفسه أن يكون طبيبًا "عالميًا" يعرف تمامًا التشخيص السريري لعدة آلاف من الأمراض الوراثية. في المرحلة الأولى من الاستشارة ، يواجه عالم الوراثة العديد من المهام الجينية البحتة (عدم التجانس الجيني لمرض ، طفرة وراثية أو ظهرت حديثًا ، شرطية بيئية أو وراثية لمرض خلقي معين ، وما إلى ذلك) ، والتي هو مستعد لها في عملية تخصص. يتم توضيح التشخيص في استشارة طبية وراثية باستخدام التحليل الجيني الذي يميز اختصاصي علم الوراثة عن غيره من المتخصصين. تحقيقا لهذه الغاية ، يستخدم عالم الوراثة علم الأنساب والوراثة الخلوية و الوراثة الجزيئيةوكذلك تحليل الارتباط الجيني وطرق علم الوراثة للخلايا الجسدية. من بين الطرق غير الوراثية ، تُستخدم الطرق البيوكيميائية والمناعية وغيرها من الطرق السريرية على نطاق واسع للمساعدة في إجراء تشخيص دقيق. توفر "طريقة الأنساب" ، بشرط أن يتم جمع النسب بعناية ، معلومات معينة لتشخيص مرض وراثي. في الحالات التي نتحدث فيها عن أشكال لا تزال غير معروفة ، تسمح لنا طريقة الأنساب بوصف شكل جديد من المرض. إذا تم تتبع نوع الميراث بوضوح في النسب ، فإن الاستشارة ممكنة حتى مع تشخيص غير محدد. (تمت مناقشة ميزات استخدام طريقة الأنساب السريرية وقدراتها على حلها أعلاه). في الاستشارة الوراثية الطبية ، يتم استخدام هذه الطريقة في جميع الحالات دون استثناء. يتم استخدام "دراسة الوراثة الخلوية" ، كما يتضح من تجربة العديد من الاستشارات ، في 10٪ على الأقل من الاستشارات. ويرجع ذلك إلى الحاجة إلى تشخيص الأبناء الذين لديهم تشخيص راسخ لمرض الكروموسومات وتوضيح التشخيص في الحالات غير الواضحة ذات التشوهات الخلقية. غالبًا ما يتم مواجهة كل هذه المشكلات في ممارسة الاستشارة. كقاعدة عامة ، لا يتم فحص المشاكل فحسب ، بل يتم فحص الوالدين أيضًا.
لا تقتصر الأساليب البيوكيميائية والمناعية والطرق العلاجية الأخرى على الاستشارة الوراثية ، ولكنها تستخدم على نطاق واسع كما هو الحال في تشخيص الأمراض غير الوراثية. في الأمراض الوراثية ، غالبًا ما يكون من الضروري تطبيق نفس الاختبارات ليس فقط على المريض ، ولكن أيضًا على أفراد الأسرة الآخرين (تجميع "النسب" البيوكيميائية أو المناعية). في عملية الاستشارة الوراثية ، غالبًا ما تنشأ احتياجات جديدة لفحوصات سريرية إضافية. في مثل هذه الحالات ، يتم إرسال المريض أو أقاربه إلى المؤسسات المتخصصة المناسبة. في النهاية ، يتم توضيح التشخيص في الاستشارة الوراثية الطبية من خلال التحليل الجيني لجميع المعلومات الواردة ، بما في ذلك (إذا لزم الأمر) تحليل بيانات الارتباط الجيني أو نتائج دراسة الخلايا المستنبتة. لإجراء التحليل الجيني ، من الضروري أن يكون عالم الوراثة متخصصًا مؤهلًا تأهيلا عاليا في مجال علم الوراثة الطبية. بعد توضيح التشخيص ، يتم تحديد "تشخيص النسل". اختصاصي وراثةيصوغ مشكلة وراثية ، يعتمد حلها إما على الحسابات النظرية باستخدام طرق التحليل الجيني وإحصاءات التباين ، أو على البيانات التجريبية (جداول المخاطر التجريبية). من هذا يتضح أن التدريب الطبي المعتاد للممارس العام لا يسمح له بعمل مثل هذا التنبؤ بكفاءة. قد يكون خطأ الطبيب في التشخيص الخاطئ للعائلة قاتلاً: يمكن أن يولد الطفل المصاب بمرض خطير من جديد. في الحالات التي يتم فيها استخدام التشخيص السابق للولادة ، تزول الحاجة إلى حل مشكلة وراثية. في مثل هذه الحالات لا يتم توقع ولادة طفل مصاب بالمرض ولكن يتم تشخيص المرض في الجنين. "اختتام الاستشارة الجينية الطبية والنصائح للوالدين" حيث يمكن الجمع بين المرحلتين الأخيرتين.
الرأي المكتوب لطبيب الوراثة إلزامي للعائلة ، لذلك يمكن لأفراد الأسرة العودة إلى التفكير في الموقف. إلى جانب ذلك ، من الضروري شرح معنى الخطر الجيني شفهيًا بشكل يسهل الوصول إليه ومساعدة الأسرة على اتخاذ القرار. تتطلب المراحل الأخيرة من الاستشارة الاهتمام الأقرب. بغض النظر عن كيفية تحسين طرق حساب المخاطر (التجريبية أو النظرية) ، بغض النظر عن مدى إدخال إنجازات علم الوراثة الطبية بشكل كامل في عمل الاستشارات ، فمن المستحيل الحصول على التأثير المطلوب من الاستشارة إذا أساء المرضى فهم تفسير اختصاصي وراثة. يمكن أن يساعد هنا أيضًا الاتصال بطبيب الأسرة ، الذي يثق به الزوجان بشكل خاص ، لذا فإن تنسيق تصرفات طبيب الأسرة (المعالج) وطبيب الوراثة مهم جدًا. لتحقيق هدف الاستشارة ، عند التحدث مع المرضى ، ينبغي للمرء أن يأخذ في الاعتبار مستوى تعليمهم ، والوضع الاجتماعي والاقتصادي للأسرة ، وهيكل الشخصية والعلاقة بين الزوجين. كثير من المرضى غير مستعدين لإدراك المعلومات حول الأمراض الوراثية والأنماط الجينية. يميل البعض إلى الشعور بالذنب بسبب المحنة التي حدثت ويعانون من عقدة النقص ، والبعض الآخر يثق بجدية في التوقعات المستندة إلى "قصص المعارف" ، بينما يأتي البعض الآخر للتشاور بطلبات أو توقعات غير واقعية بسبب حقيقة أنهم كانوا مدركين بشكل غير صحيح من إمكانيات الاستشارة الوراثية (بما في ذلك الأطباء في بعض الأحيان). يجب أن يؤخذ في الاعتبار أن جميع الأزواج الذين يقدمون المشورة تقريبًا يرغبون في إنجاب طفل (وإلا فلن يطلبوا المشورة). هذا يزيد بشكل كبير من المسؤولية المهنية لكل من الطبيب المعالج وعلم الوراثة. يمكن تفسير كل كلمة غير دقيقة في "الاتجاه" الذي يتم فيه تعيين الزوجين. إذا كان الزوجان خائفين جدًا من إنجاب طفل مريض ، وبالطبع يرغبان في الحصول على طفل سليم ، فإن كل عبارة غير مبالية من الطبيب عن الخطر تزيد من هذا الخوف ، على الرغم من أن الخطر في الواقع قد يكون ضئيلًا. في بعض الأحيان ، على العكس من ذلك ، تكون الرغبة في إنجاب طفل قوية لدرجة أنه حتى مع وجود مخاطر عالية ، يقرر الزوجان إنجاب الأطفال ، لأن الطبيب قال عن بعض احتمالية الولادة طفل سليم. يجب تكييف الطريقة التي يتم بها تفسير المخاطر مع كل حالة على حدة. في بعض الحالات ، يجب أن نتحدث عن فرصة بنسبة 25٪ لإنجاب طفل مريض ، وفي حالات أخرى - حوالي 75٪ فرصة لإنجاب طفل سليم. ومع ذلك ، من الضروري دائمًا إقناع المرضى بالتوزيع العشوائي للعوامل الوراثية حتى يتم إعفاؤهم من ذنبهم في ولادة طفل مريض. أحيانًا يكون هذا الشعور قويًا جدًا. يُنصح بإرسال الأزواج للاستشارة الوراثية الطبية في موعد لا يتجاوز 3 أشهر بعد تشخيص مرض وراثي ، لأنه خلال هذه الفترة يحدث التكيف مع الحالة التي نشأت في الأسرة ، وقبل أي معلومات عن الأطفال في المستقبل لا يُنظر إليها بشكل جيد . لم يتم تحديد تكتيكات عالم الوراثة في مساعدة المرضى على اتخاذ القرارات بشكل نهائي. بالطبع ، هذا يعتمد على الوضع المحدد. على الرغم من أن القرار يتخذ من قبل المرضى أنفسهم ، فقد يكون سلوك الطبيب مختلفًا: 1) يمكن أن يكون دور الطبيب في اتخاذ القرار الأسري نشطًا ؛ 2) يجب أن يقتصر دور الطبيب على شرح معنى الخطورة فقط. في رأينا ، يجب أن يساعد اختصاصي علم الوراثة والطبيب المعالج (خاصة طبيب الأسرة) في تقديم المشورة في اتخاذ القرار ، لأنه مع المستوى الحالي للمعرفة في مجال علم الوراثة بين السكان ، يصعب على هؤلاء الاستشاريين اتخاذ قرار قرار مناسب من تلقاء نفسها. إن المهام الطبية للاستشارة أسهل في الحل من المشكلات الاجتماعية والأخلاقية. على سبيل المثال ، ليس هناك شك في أن الأصعب مرض وراثييجب أن يوصي الطبيب بشكل عاجل برفض الإنجاب. ولكن مع نفس المرض ، مع نفس احتمالية إنجاب طفل مريض ، تتطلب المواقف المختلفة في الأسرة (الأمان ، والعلاقات بين الزوجين ، وما إلى ذلك) مناهج مختلفة لشرح المخاطر. "على أي حال ، يبقى قرار الإنجاب بيد الأسرة". 10.3.3. القضايا التنظيمية عند تنظيم الاستشارات الطبية الوراثية كتقسيمات فرعية هيكلية ، من الضروري الاعتماد على نظام الرعاية الصحية الذي تم تطويره في الدولة ومراعاة درجة تطور الطب بشكل عام ، بما في ذلك مستوى معرفة الطبيب بعلم الوراثة. تعمل الاستشارات كحلقة وصل أساسية في النظام الحالي للرعاية الطبية للسكان. في معظم البلدان الأجنبية ذات الرعاية الصحية المتقدمة ، يكون نظام الاستشارة من 3 خطوات: 1) يتم تحديد تشخيص الأبناء في الحالات البسيطة من قبل طبيب الأسرة ؛ 2) الحالات الأكثر تعقيدًا "تصل" إلى اختصاصي أمراض وراثية يعمل في مركز طبي كبير ؛ 3) يتم إجراء الاستشارة في الحالات الوراثية المعقدة في استشارات وراثية خاصة. لتنفيذ هذا النظام الفعال بشكل عام ، من الضروري ، من ناحية ، أن يكون لدى كل أسرة أو طبيب معالج فهم جيد لعلم الوراثة السريرية ، ومن ناحية أخرى ، يجب أن يكون مستوى تنظيم الرعاية الطبية للسكان مرتفعًا . الاستشارات الطبية الجينية كوحدات هيكلية للمؤسسات الطبية يمكن أن تكون عامة ومتخصصة.
يُظهر تحليل مجموعة أولئك الذين يتقدمون للحصول على "استشارة عامة" وفقًا لـ "مبدأ التصنيف" أن الاحتمالات بها مجموعة متنوعة من الأمراض. نظرًا لأن العمل على توضيح التشخيص في الاستشارة له نصيب كبير ، فإن التشكيل الجانبي المتنوع لأمراض الاحتمالات يجعل من الضروري إشراك كل من الأقارب والاحتمالات في الفحص من قبل متخصصين مختلفين. في هذا الصدد ، من الأنسب إنشاء استشارات وراثية على أساس مؤسسات طبية كبيرة متعددة التخصصات تابعة للجمهورية أو الإقليمية. المريض وأقاربه في هذه الحالة لديهم الفرصة للحصول على المشورة من المتخصصين ، وإذا لزم الأمر ، سيتمكنون من دخول المستشفى. بالإضافة إلى ذلك ، يجب أن تكون الاستشارة قادرة على إرسال فحص متخصص (التصوير المقطعي ، الملف الهرموني ، إلخ) إلى المؤسسات الأخرى ، إذا كانت المستشفى التي تعمل على أساسها الاستشارة لا تتمتع بهذه الإمكانيات. يعد الاتصال الوثيق مع الأقسام الأخرى وخضوعها الصحيح مبدأ مهمًا لعمل الاستشارة الوراثية الطبية العامة. يمكن تنظيم "الاستشارات الطبية الجينية المتخصصة" في المستشفيات المتخصصة الكبيرة ، حيث يكتسب اختصاصي علم الوراثة خبرة في الاستشارات بشأن الأمراض الوراثية في ملف تعريف واحد. في الحالات الصعبة ، يجب إحالة المرضى من استشارة عامة إلى استشارة متخصصة. يمكن أن تعمل استشارتان - عامة ومتخصصة - بالتوازي ، دون استبدال بعضهما البعض وعدم الخضوع. يجب أن يشمل طاقم الاستشارة العامة علماء الوراثة وعلم الوراثة الخلوية والكيمياء الحيوية الوراثية. يجب أن يحصل عالم الوراثة الذي يجري استقبال السكان على تدريب وراثي شامل ، حيث يتعين عليه حل مجموعة متنوعة من المشكلات الوراثية. تكمن خصوصية عمل عالم الوراثة في حقيقة أن موضوع بحثه هو الأسرة ، وأن المشكلة هي فقط الشخص "المبتدئ" في هذه الدراسة ، ومن هنا جاءت الأشكال المحددة للعمل. تتطلب أي استشارة جمع معلومات عن الأقارب ، وفي بعض الأحيان فحصهم. استنتاج عالم الوراثة حول الخطر المتكرر للمرض موجه مباشرة إلى الأسرة التي تقدمت بطلب للحصول على المساعدة ، لذلك يجب شرح معنى الاستنتاج في شكل يسهل الوصول إليه (غالبًا للعديد من أفراد الأسرة). كل هذا يستغرق وقتًا أطول بكثير من استقبال المريض من قبل أي متخصص آخر. يستغرق الفحص الأولي للمسألة ووالديه من 11/2 - 2 ساعة ، بالإضافة إلى جمع التاريخ العائلي. تستغرق الاستشارة المتكررة (رأي مكتوب ، شرح في شكل يسهل الوصول إليه ، مساعدة في اتخاذ القرار) في المتوسط 30 دقيقة. وبالتالي ، لا يستطيع أحد علماء الوراثة رؤية أكثر من 5 عائلات خلال يوم العمل. من بين جميع الدراسات الخاصة ، تنشأ الحاجة الأكبر للتحليلات الوراثية الخلوية. ترجع الحاجة الكبيرة لاستخدام طريقة الوراثة الخلوية إلى الإحالة إلى الاستشارة الوراثية الطبية ، أولاً وقبل كل شيء ، لمريض يعاني من أمراض الكروموسومات والتشوهات الخلقية و علم أمراض التوليد. في هذه الحالة ، كقاعدة عامة ، لا يتم فحص شخص واحد ، ولكن يتم فحص شخصين أو ثلاثة. تبلغ الحاجة للدراسات البيوكيميائية حوالي 10٪ ، أي لكل عاشر أسرة تقدمت بطلب استشارة. هذا رقم كبير جدا ومع ذلك ، مع وجود مجموعة متنوعة من أمراض التمثيل الغذائي الوراثي ، فإن الاستخدام المتكرر لنفس الأساليب البيوكيميائية في الاستشارات سيكون نادرًا جدًا. لذلك ، من الأنسب في المدن الكبيرة إنشاء مختبرات كيميائية حيوية متخصصة ذات إمكانيات منهجية واسعة لفحص المرضى الذين يعانون من اضطرابات التمثيل الغذائي المختلفة. في الاستشارة الوراثية الطبية نفسها ، يتم إجراء "تشخيصات الفحص" (يتم "تكييف" هذه الأساليب لممارسة واسعة) دون مرحلة التوضيح المذكورة أعلاه. وبالتالي ، فإن الاستشارة الوراثية كتقسيم فرعي هيكلي هي جزء صغير من خدمة العيادات الشاملة ، التي تتكون من مكتب أخصائي علم الوراثة وغرفة إجرائية (أخذ عينات الدم) ومختبرًا للدراسات الكيميائية الحيوية الوراثية والفحص ؛ يتم إجراء الدراسات السريرية ، والسريرية ، والوراثية الجزيئية ، والكيميائية الحيوية ، والدراسات المناعية وغيرها في المعامل المتخصصة والمؤسسات الطبية ، التي يتم إرفاق الاستشارة بها. إن وجود مثل هذه الاستشارات في المستشفيات لا يستبعد إقامة مراكز جينية طبية عالية التخصص مع جميع الأقسام اللازمة.



