स्पर्श द्वारा गर्भावस्था का निर्धारण करने के लिए। योनि परीक्षा। तकनीक
गर्भावस्था हर महिला के जीवन में सबसे उज्ज्वल और लंबे समय से प्रतीक्षित घटना है। इस वक्त मैं अजन्मे बच्चे के साथ बिताए हर मिनट का लुत्फ उठाना चाहती हूं। किसी के पेट में उपस्थिति की नई संवेदनाएं, बच्चे की पहली हलचल - यह सब भुलाया नहीं जाता, बल्कि जीवन भर याद रखा जाता है। लेकिन प्रतीक्षा कर रहा है छोटी चमत्कारछाया कर सकते हैं बुरा अनुभवमाताओं, इसलिए, बुरे परिणामों को रोकने के लिए, गर्भवती महिला की एक व्यवस्थित परीक्षा, अर्थात् एक योनि परीक्षा आयोजित करना आवश्यक है, जो बच्चे की स्थिति और उसके विकास की निगरानी करने में मदद करेगी।
गर्भावस्था के दौरान बीमारियों के कारणों के बावजूद, रक्तस्राव, पेट में दर्द, सामान्य अस्वस्थता और अन्य बारीकियों की शिकायत के साथ अस्पताल में प्रवेश करने वाली महिलाओं की जांच के लिए एक विशेष प्रक्रिया है। इस लेख में, हम सर्वेक्षण करने के सभी चरणों का विस्तार से अध्ययन करेंगे और पता लगाएंगे कि उनकी आवश्यकता क्यों है।
गर्भाशय का पैल्पेशन
गर्भाशय की स्थिति निर्धारित करने के लिए टटोलना आवश्यक है, उदाहरण के लिए, यह पता लगाने के लिए कि क्या यह अच्छे आकार में है। गर्भाशय के फंडस की खड़ी ऊंचाई और आकार को निर्धारित करने के लिए इस तरह की योनि परीक्षा बस अपरिहार्य है। रोगी को उसकी पीठ पर लिटा दिया जाता है, डॉक्टर महिला का सामना करता है और परीक्षा शुरू करता है। पैल्पेशन प्रक्रिया को कम दर्दनाक बनाने के लिए, महिला को आराम करने की जरूरत है।
स्वच्छता के लिए डॉक्टर को लेटेक्स दस्ताने पहनने चाहिए। लेबिया को धीरे से अलग करते हुए, डॉक्टर दो अंगुलियों को योनि में डालते हैं। पहला ऊंचा ऊपर उठाता है, चौथा और पांचवां हथेली पर दबाता है, जिससे पेरिनेम पर ध्यान केंद्रित होता है। ऐसा करने से, विशेषज्ञ इसके बारे में जानकारी प्राप्त करता है:
- श्रोणि की आंतरिक मांसपेशियों की स्थिति;
- योनि की दीवारें;
- इसके वाल्ट;
- लंबाई, योनि का आकार;
- बाहरी ओएस को बंद करना/खोलना।
निरीक्षण की आवश्यकता कब होती है?
एक योनि परीक्षा की जानी चाहिए यदि:
- खून बह रहा है;
- जन्म के समय भ्रूण में देरी;
- भ्रूण की प्रस्तुति की अस्पष्टता;
- पानी के निर्वहन के दौरान गर्भनाल के आगे बढ़ने का खतरा;
- भ्रूण के निष्कासन का लंबा समय;
- एक ऑपरेशन की आवश्यकता;
- एक्लम्पसिया;
- दर्दनाक संकुचन;
- समय से पहले टुकड़ी के संकेत;
- आंतरायिक भ्रूण दिल की धड़कन।
अध्ययन से पहले डॉक्टर क्या करता है
- प्रक्रिया के लिए सभी आवश्यक उपकरण और सामग्री तैयार करता है।
- यदि आपके पास साइटोलॉजिकल अध्ययन है, तो विशेषज्ञ पहले आपको बताएगा कि यह क्या है और इससे क्या परिणाम प्राप्त किए जा सकते हैं।
- प्रक्रिया से पहले, डॉक्टर आपको अपना मूत्राशय खाली करने के लिए कह सकते हैं।
- अगला, आपको कमर के नीचे पूरी तरह से कपड़े उतारना होगा और स्त्री रोग संबंधी कुर्सी पर बैठना होगा।
परीक्षा कैसी है
योनि परीक्षा की तकनीक के कार्यान्वयन के अपने चरण हैं। दाई एक बाँझ फेस मास्क लगाती है, अपने हाथों को एक विशेष जीवाणुरोधी घोल से उपचारित करती है और लेटेक्स दस्ताने पहनती है। उसके बाद, वह रोगी के जननांगों की जांच की तैयारी शुरू करती है। ऐसा करने के लिए धो लें अंदरूनी हिस्साजांघों और जननांगों को लाइसोल के 2% घोल के साथ और पूरी सतह को पेपर नैपकिन से उपचारित करने के लिए सुखाएं।
 इसके बाद, दाई आयोडीन (5%) के टिंचर के साथ चिकनाई करती है, फिर अपने दस्ताने उतार देती है, अपने हाथों को शराब के घोल से धोती है और जब वे पूरी तरह से सूख जाते हैं, तो वह अपने दाहिने हाथ को आयोडीन से चिकना करती है। इसके बाद, स्त्री रोग विशेषज्ञ अपने बाएं हाथ से भगोष्ठ को फैलाते हैं, और योनि में दाहिनी ओर की दो अंगुलियों को पेरिनेम की त्वचा को छुए बिना डालते हैं। इसे हल्के ढंग से रखने की प्रक्रिया सुखद नहीं है, लेकिन यह बहुत महत्वपूर्ण है, क्योंकि इसके लिए धन्यवाद आप मां और बच्चे के स्वास्थ्य के बारे में बहुमूल्य जानकारी प्राप्त कर सकते हैं।
इसके बाद, दाई आयोडीन (5%) के टिंचर के साथ चिकनाई करती है, फिर अपने दस्ताने उतार देती है, अपने हाथों को शराब के घोल से धोती है और जब वे पूरी तरह से सूख जाते हैं, तो वह अपने दाहिने हाथ को आयोडीन से चिकना करती है। इसके बाद, स्त्री रोग विशेषज्ञ अपने बाएं हाथ से भगोष्ठ को फैलाते हैं, और योनि में दाहिनी ओर की दो अंगुलियों को पेरिनेम की त्वचा को छुए बिना डालते हैं। इसे हल्के ढंग से रखने की प्रक्रिया सुखद नहीं है, लेकिन यह बहुत महत्वपूर्ण है, क्योंकि इसके लिए धन्यवाद आप मां और बच्चे के स्वास्थ्य के बारे में बहुमूल्य जानकारी प्राप्त कर सकते हैं।
ऐसी जांच क्या करती है
गर्भाशय ग्रीवा की एक योनि परीक्षा डॉक्टर को यह निर्धारित करने की अनुमति देती है:
- योनि की आंतरिक स्थिति (क्या कोई विभाजन, फैली हुई नसें, निशान और ट्यूमर हैं);
- क्या छोटे श्रोणि के दोनों हिस्सों का आकार समान है, क्या दीवारों पर उभार या अन्य परिवर्तन हैं जो भ्रूण को बाहर निकलने से रोकेंगे;
- गर्भाशय की आंतरिक स्थिति, अर्थात् इसका आकार, फटने और निशान की उपस्थिति, कैंसर के ट्यूमर का पता लगाना, गर्भाशय ग्रीवा के खुलने की डिग्री;
- भ्रूण मूत्राशय की स्थिति;
- भ्रूण के सिर की स्थिति (आकार, अस्थि घनत्व, गतिशीलता)।
 मैं यह नोट करना चाहूंगा कि इस तरह की योनि परीक्षा गर्भावस्था के अंत में ही की जाती है। गंभीर रक्तस्राव के साथ, ऐसी परीक्षा को छोड़ दिया जाना चाहिए, क्योंकि इससे खून की कमी बढ़ सकती है और इसकी आवश्यकता हो सकती है शल्य चिकित्सा संबंधी व्यवधान. प्रसव के तत्काल समाधान के लिए कुछ संकेतों की अनुपस्थिति में, रक्तस्राव को कम करने के उद्देश्य से निर्धारित उपचार का पालन करना बेहतर होता है।
मैं यह नोट करना चाहूंगा कि इस तरह की योनि परीक्षा गर्भावस्था के अंत में ही की जाती है। गंभीर रक्तस्राव के साथ, ऐसी परीक्षा को छोड़ दिया जाना चाहिए, क्योंकि इससे खून की कमी बढ़ सकती है और इसकी आवश्यकता हो सकती है शल्य चिकित्सा संबंधी व्यवधान. प्रसव के तत्काल समाधान के लिए कुछ संकेतों की अनुपस्थिति में, रक्तस्राव को कम करने के उद्देश्य से निर्धारित उपचार का पालन करना बेहतर होता है।
गर्भाशय की दो-हाथ की परीक्षा कैसी होती है
द्वैमासिक योनि परीक्षण पिछले वाले से थोड़ा अलग है। गर्भाशय के अंदरूनी हिस्से को टटोलने के बाद, डॉक्टर दो-हाथ वाली शोध पद्धति के लिए आगे बढ़ते हैं। अपने बाएं हाथ (उंगलियों) से वह धीरे-धीरे पेट के हिस्से को छोटे श्रोणि की ओर दाएं हाथ की ओर दबाता है, जो योनि के अंदर होता है। दोनों हाथों की उंगलियों को छूते हुए, डॉक्टर गर्भाशय के अंदरूनी हिस्से को छूता है और उसका स्थान, आकार, साथ ही आकार और स्थिरता निर्धारित करता है। उसके बाद, वह गर्भाशय और अंडाशय की नलियों की सीधी जांच के लिए आगे बढ़ता है। ऐसा करने के लिए, डॉक्टर दोनों हाथों की उंगलियों को गर्भाशय के एक कोने से श्रोणि के किनारों पर ले जाता है। श्रोणि की क्षमता और विन्यास का निर्धारण करने के लिए, विशेषज्ञ हड्डियों के अंदर, साइड की दीवारों, साथ ही सिम्फिसिस की जांच करता है।
गर्भवती महिला का अल्ट्रासाउंड
आज तक, अल्ट्रासाउंड एक बच्चे की जांच करने का सबसे सुरक्षित और प्रभावी तरीका है। यह प्रक्रिया कई बार की जाती है, लेकिन यह सब गर्भावस्था के दौरान पर निर्भर करता है। यह योनि परीक्षा आपको न केवल बच्चे के लिंग, बल्कि उसके भी निर्धारण की अनुमति देती है शारीरिक विकास(क्या मस्तिष्क, खोपड़ी या पूर्वकाल पेट की दीवार की विकृतियां हैं)।
 कुछ संकेतक हैं जिनके द्वारा एक अनिर्धारित अल्ट्रासाउंड निर्धारित किया जा सकता है:
कुछ संकेतक हैं जिनके द्वारा एक अनिर्धारित अल्ट्रासाउंड निर्धारित किया जा सकता है:
- आईवीएफ की मदद से गर्भावस्था दिखाई दी;
- आखिरी माहवारी की तारीख अज्ञात है;
- रोगी के पास था खूनी मुद्दे;
- सहज गर्भपात हुआ था;
- पेट के निचले हिस्से में दर्द;
- एक बार अस्थानिक गर्भावस्था हुई थी।
दर्पणों में गर्भाशय ग्रीवा की जांच
प्रसूति-चिकित्सक दर्पण के बंद फ्लैप को योनि में सम्मिलित करती है, हैंडल को थोड़ा सा किनारे पर रखती है। जब उपकरण आधा डाला जाता है, तो विशेषज्ञ इसे घुमाएगा ताकि हैंडल उल्टा हो जाए। फिर वह गर्भाशय ग्रीवा को देखने के लिए सावधानीपूर्वक अपने स्पेकुलम के दरवाजे खोलेगा। इसके लिए तैयार रहें अप्रिय संवेदनाएँक्योंकि इससे बचा नहीं जा सकता। आप अपनी "पीड़ा" को थोड़ा कम कर सकते हैं यदि आप आराम करें और डॉक्टर को जल्दी से सब कुछ करने दें।
 योनि की पूरी स्थिति की जांच करने के लिए विशेषज्ञ दर्पण को धीरे से हिलाएगा। गर्भाशय ग्रीवा की जांच करते समय, डॉक्टर इसके आकार (यह गोल होना चाहिए), रंग और चिकनाई पर ध्यान देता है। छोटे पीले सिस्ट, बाहरी ग्रसनी के पास हाइपरमिया और पारदर्शी चयनआदर्श माना जाता है, लेकिन यदि आपके कोई उल्लंघन हैं, तो यहां उपचार की आवश्यकता होगी।
योनि की पूरी स्थिति की जांच करने के लिए विशेषज्ञ दर्पण को धीरे से हिलाएगा। गर्भाशय ग्रीवा की जांच करते समय, डॉक्टर इसके आकार (यह गोल होना चाहिए), रंग और चिकनाई पर ध्यान देता है। छोटे पीले सिस्ट, बाहरी ग्रसनी के पास हाइपरमिया और पारदर्शी चयनआदर्श माना जाता है, लेकिन यदि आपके कोई उल्लंघन हैं, तो यहां उपचार की आवश्यकता होगी।
जो हमें आईने से दिखता है
गर्भवती महिला की इस तरह की योनि परीक्षा से कई विकृति का पता चलता है, उदाहरण के लिए:
- योनिनाइटिस के लक्षण (जब एक महिला जननांगों से बाहर आती है, जिसे थ्रश भी कहा जाता है);
- अल्सर;
- कटाव;
- जननांग परिसर्प;
- गर्भाशय का रक्तस्राव;
- गर्भाशयग्रीवाशोथ;
- ग्रीवा कैंसर।
सहमत हूं कि इस तरह की योनि परीक्षा आवश्यक है, क्योंकि इसका उपयोग प्रारंभिक चरण से बीमारी की पहचान करने और बिना किसी विशेष स्वास्थ्य समस्या के इसे खत्म करने के लिए किया जा सकता है। अन्य बातों के अलावा, आप अपने होने वाले बच्चे को देख सकते हैं और उसका लिंग भी पता कर सकते हैं।
उपसंहार
इसलिए, यदि आप गर्भावस्था के दौरान अचानक स्पॉटिंग महसूस करती हैं या पेट में दर्द महसूस करती हैं, तो इसके लिए तुरंत डॉक्टर से परामर्श करने की सलाह दी जाती है चिकित्सा देखभाल. वह सभी आवश्यक शोध करेगा और उस समस्या की पहचान करेगा जो आपको परेशान कर रही है।
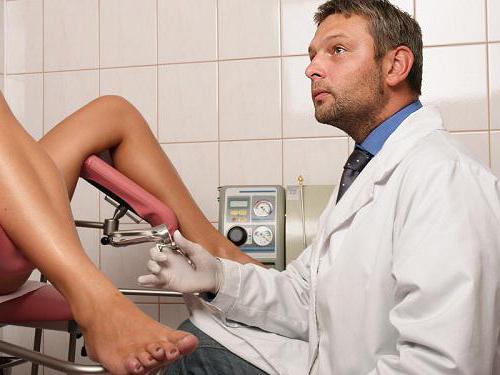
अपने दम पर अपनी मदद करने की कोशिश करना इसके लायक नहीं है, क्योंकि इससे अप्रिय परिणाम हो सकते हैं और यहां तक कि बच्चे की हानि भी हो सकती है। भले ही आपकी दादी-नानी आपको अपने अच्छे इरादों की सलाह दें, किसी की न सुनें, बल्कि सीधे अस्पताल जाएं। आखिरकार, केवल एक अनुभवी चिकित्सक ही निदान कर सकता है। हमेशा उसकी सलाह सुनें, और फिर आपके और आपके बच्चे के साथ सब ठीक हो जाएगा।
योनि (आंतरिक) परीक्षा एक हाथ की मध्य और तर्जनी (आमतौर पर दाहिने हाथ) के साथ की जाती है। दूसरी ओर, आपको पहले लेबिया को पतला करना होगा। योनि परीक्षा आपको श्रोणि तल की मांसपेशियों की स्थिति, वेस्टिब्यूल की बड़ी ग्रंथियों, मूत्रमार्ग, योनि (मात्रा, विस्तारशीलता, व्यथा, रोग प्रक्रियाओं की उपस्थिति, मेहराब की स्थिति), योनि भाग का निर्धारण करने की अनुमति देती है। गर्भाशय ग्रीवा (स्थिति, आकार, आकार, स्थिरता, सतह, गतिशीलता, व्यथा, बाहरी ओएस की स्थिति)।
भविष्य में, अध्ययन को दो हाथों से जारी रखा जाता है (योनि में और दूसरे हाथ को पूर्वकाल पेट की दीवार के माध्यम से पेश किया जाता है)।
बाईमैनुअल वेजाइनल (बायमैनुअल, कंबाइंड, वेजाइनल-एब्डोमिनल) परीक्षा गर्भाशय, उपांग, पेल्विक पेरिटोनियम और टिश्यू के रोगों को पहचानने की मुख्य विधि है। गर्भाशय की जांच करते समय, इसकी स्थिति (झुकाव, विभक्ति, आदि), आकार, आकार, संगति, गतिशीलता, दर्द निर्धारित किया जाता है। बाहरी हाथ को श्रोणि (वैकल्पिक रूप से) की ओर की दीवारों पर ले जाकर, और आंतरिक हाथ को योनि के पार्श्व अग्रभाग में ले जाकर, गर्भाशय के उपांगों की जांच की जाती है। अपरिवर्तित फैलोपियन ट्यूब और अंडाशय आमतौर पर स्पर्श करने योग्य नहीं होते हैं।
पेट की दीवार के किनारे से दूसरे हाथ के ब्रश के साथ, कुछ नियमों के अनुसार, पैल्विक अंगों का तालमेल किया जाता है। साथ ही, योनि के प्रवेश द्वार की चौड़ाई, पेरिनेम की स्थिति, श्रोणि तल की मांसपेशियों, योनि की लंबाई, योनि वाल्ट की गहराई, लंबाई और स्थिति को स्थापित करना संभव लगता है। गर्भाशय ग्रीवा का योनि भाग, गर्भाशय का शरीर (स्थिति, आकार, स्थिरता, गतिशीलता, दर्द, आकार, आदि) और उपांग (फैलोपियन ट्यूब और अंडाशय)। इस अध्ययन से पेल्विक वॉल्स (बोन एक्सोस्टोज) की स्थिति का अंदाजा भी लगाया जा सकता है।
सबसे पूर्ण जानकारी प्राप्त करने के लिए, आपको एक निश्चित क्रम का पालन करना होगा। मूत्रमार्ग के रोगों को बाहर रखा गया है, इसकी स्थिति को स्पष्ट किया गया है (गाढ़ा, संकुचित, दर्दनाक)। योनि की क्षमता, श्लेष्म झिल्ली के तह की गंभीरता, इसकी दीवारों की स्थिति का आकलन किया जाता है।
अगला चरण गर्भाशय ग्रीवा के योनि भाग का अध्ययन है। इसका सामान्य आकार लगभग अंगूठे की नेल व्यूह है।
जिन महिलाओं ने जन्म दिया है उनका गर्भाशय ग्रीवा बेलनाकार होता है, जबकि जिन्होंने जन्म नहीं दिया है उनका गर्भाशय शंकु के आकार का होता है। गर्दन के ऊतकों की संगति घनी होती है। बाहरी ग्रसनी की स्थिति आवश्यक (सामान्य रूप से बंद) है।
इसके बाद गर्भाशय की जांच की जाती है। इसका आकार, आकार, स्थिरता, विस्थापन, टटोलने का कार्य और गति के प्रति संवेदनशीलता निर्धारित की जाती है।
एक बढ़ा हुआ गर्भाशय गर्भावस्था या ट्यूमर का संकेत दे सकता है। एक अलग स्थिरता, गर्भाशय की विषमता, इसकी वृद्धि के साथ संयुक्त, एक ट्यूमर प्रक्रिया से जुड़ी हो सकती है। गर्भाशय की गतिशीलता की सीमा अक्सर एक भड़काऊ या चिपकने वाली प्रक्रिया के कारण होती है।
अगला कदम गर्भाशय उपांगों की स्थिति स्थापित करना है। ऐसा करने के लिए, जांच करने वाली उंगलियों को वैकल्पिक रूप से पार्श्व वाल्टों में स्थानांतरित किया जाता है। अपरिवर्तित गर्भाशय उपांगों को एक पतली महिला में और पूर्वकाल पेट की दीवार की अच्छी छूट के साथ देखा जा सकता है।
यदि उपांग तालबद्ध हैं, तो उनके आकार, आकार, आकृति की स्पष्टता, सतह की प्रकृति, स्थिरता, गतिशीलता और संवेदनशीलता पर ध्यान दें।
गर्भाशय के उपांगों की तीव्र सूजन संबंधी बीमारियों में, एक आंतरिक परीक्षा दर्दनाक होती है, तालु के अंगों की आकृति फजी होती है, और अक्सर गर्भाशय को सामान्य भड़काऊ समूह से अलग करना संभव नहीं होता है। पुरानी सूजन में, परिवर्तित उपांग अधिक स्पष्ट रूप से उभरे हुए होते हैं, कम दर्द होता है, और आसंजनों में स्थित होते हैं जो उनके आंदोलन को सीमित करते हैं।
डिम्बग्रंथि अल्सर अधिक बार एकतरफा होते हैं, एक चिकनी सतह के साथ एक स्पष्ट गोल गठन के रूप में स्पष्ट, काफी मोबाइल और दर्द रहित।
डिम्बग्रंथि सिस्टोमा अधिक घने होते हैं, कभी-कभी स्थिरता में असमान होते हैं, ट्यूमर की गति सीमित हो सकती है।
डिम्बग्रंथि के कैंसर के उन्नत रूपों के साथ, बड़े पैमाने पर अचल ट्यूमर समूह श्रोणि में निर्धारित होते हैं। गर्भाशय को टटोलना संभव नहीं है।
फिर हम मापदंडों के अध्ययन के लिए आगे बढ़ते हैं। आमतौर पर पैरामीट्रियम के ऊतकों को उंगलियों से महसूस नहीं किया जाता है। जननांग अंगों की सूजन संबंधी बीमारियों में, फाइबर edematous, तेज दर्दनाक दिखाई दे सकता है, कुछ मामलों में यह गाढ़ा हो जाता है (अतीत में सूजन के बाद)। जब पैरामीटर की स्थिति का मूल्यांकन करना आवश्यक है प्राणघातक सूजन, चूंकि गर्भाशय ग्रीवा के कैंसर में मेटास्टेसिस लसीका मार्गों के साथ श्रोणि की ओर की दीवारों पर लिम्फ नोड्स में होता है। इस मामले में, फाइबर को संकुचित किया जाता है, और गर्भाशय ग्रीवा को ऊपर या श्रोणि की एक तरफ की दीवारों में खींचा जाता है।
सैक्रो-यूटेरिन लिगामेंट्स (क्रोनिक के साथ) में भी कुछ बदलावों का पता लगाया जा सकता है भड़काऊ प्रक्रियाएं cicatricial चिपकने वाले परिवर्तनों की प्रबलता के साथ)। स्नायुबंधन (गर्भाशय के पीछे) मोटा, छोटा, तेज दर्दनाक होता है। गर्भाशय की गति, विशेष रूप से पूर्वकाल में, गंभीर दर्द का कारण बनती है।
रेक्टल, रेक्टल-एब्डॉमिनल और रेक्टो-वेजाइनल परीक्षा संकेत के अनुसार (या एक अतिरिक्त परीक्षा के रूप में) कुंवारी लड़कियों में, योनि के एट्रेसिया या स्टेनोसिस के साथ, (प्रजनन प्रणाली में भड़काऊ या नियोप्लास्टिक प्रक्रियाओं के साथ) की जाती हैं।
रेक्टल परीक्षा दाहिने हाथ की दूसरी उंगली और बाएं (रेक्टोएब्डोमिनल) की कई उंगलियों से की जाती है। यह मलाशय में परिवर्तन (संकुचन, ट्यूमर द्वारा संपीड़न, दीवारों की घुसपैठ, आदि) को स्थापित करने के लिए गर्भाशय ग्रीवा, पैरावागिनल और पैरारेक्टल ऊतक की स्थिति को प्रस्तुत करने में मदद करता है। इस अध्ययन का सहारा उन रोगियों पर भी लिया जाता है जो यौन रूप से जीवित नहीं रहे हैं (संरक्षित हाइमेन के साथ)। योनि में दूसरी उंगली और मलाशय में तीसरी उंगली डालकर रेक्टोवागिनल परीक्षा की जाती है। इस संयुक्त अध्ययन का उपयोग संदिग्ध मामलों में किया जाना चाहिए पैथोलॉजिकल परिवर्तनपैरामीट्रिक फाइबर और मलाशय-गर्भाशय अंतरिक्ष में।
सभी महिलाओं में बैक्टीरियोलॉजिकल जांच के लिए स्त्री रोग संबंधी जांच के दौरान मूत्रमार्ग, योनि और गर्भाशय ग्रीवा की रस्सी से स्मीयर लिए जाते हैं। सामग्री को दो स्लाइडों पर लागू किया जाता है, विभाजित (नीचे से) तीन भागों में - यू (मूत्रमार्ग), सी (सरवाइकल नहर) और वी (योनि)। स्मीयर लेने से पहले, मूत्रमार्ग की आसानी से (बाहर की ओर) मालिश की जाती है। स्राव को एक खांचेदार जांच, चिमटी की नोक, या, अधिमानतः, एक विशेष चम्मच (वोल्कमैन) के साथ हल्के से स्क्रैपिंग द्वारा लिया जाता है और दोनों स्लाइड्स (भाग एम "पर) पर लगाया जाता है। अगले स्मीयर लेने के लिए, योनि में दर्पण डाले जाते हैं। सर्वाइकल कैनाल से स्मीयर उसी तरह से लिया जाता है जैसे मूत्रमार्ग से। योनि के पीछे के फोर्निक्स से निर्वहन आमतौर पर एक स्पैटुला (चिमटी, संदंश) के साथ लिया जाता है। स्मीयर स्लाइड्स (सी और वी) के संबंधित भागों पर लागू होते हैं।
एक साइटोलॉजिकल परीक्षा के लिए, सभी महिलाएं जिनकी शुरुआत में स्त्री रोग विशेषज्ञ द्वारा एक आउट पेशेंट क्लिनिक में जांच की जाती है या अस्पताल में भर्ती कराया जाता है, ग्रीवा नहर से स्मीयर-छाप और सामग्री गर्भाशय ग्रीवा की सतह से ली जाती है।
स्त्रीरोग संबंधी रोगियों की जांच के तरीके
स्त्रीरोग संबंधी रोगियों की परीक्षा में आमनेस्टिक डेटा (सर्वेक्षण) का संग्रह और एक वस्तुनिष्ठ अध्ययन शामिल है।
रोगी के साथ परिचित पासपोर्ट डेटा के अध्ययन से शुरू होता है, जिनमें से विशेष ध्यानरोगी की उम्र, पेशा, काम करने की जगह, वैवाहिक स्थिति, काम करने और रहने की स्थिति पर ध्यान दें।
कई स्त्रीरोग संबंधी रोग एक निश्चित आयु के लिए विशिष्ट होते हैं।
तो, बचपन में (8 वर्ष से कम आयु में), वुल्वोवाजिनाइटिस अक्सर होता है।
मासिक धर्म समारोह के गठन के उल्लंघन के साथ यौवन की अवधि हो सकती है।
परिपक्व प्रजनन अवधि में, आंतरिक जननांग अंगों की सूजन संबंधी बीमारियां, गर्भावस्था और प्रसव की जटिलताएं अक्सर होती हैं।
पेरिमेनोपॉज़ल अवधि में, डिसफंक्शनल गर्भाशय रक्तस्राव होता है, प्रजनन प्रणाली के पूर्ववर्ती और कैंसर संबंधी रोग अधिक सामान्य होते हैं, वृद्धावस्था में - जननांग अंगों का आगे बढ़ना और आगे बढ़ना।
रोगी के पेशा, काम करने और रहने की स्थिति कभी-कभी कुछ बीमारियों का कारण होती है और पुनरावर्तन की घटना में योगदान दे सकती है।
गहन खेल, खराब पोषण, कार्बनिक सॉल्वैंट्स के साथ काम करने से मासिक धर्म की अनियमितता, क्रोनिक एनोव्यूलेशन और बांझपन हो सकता है।
बचपन में अच्छा पोषण एक किशोर लड़की के उचित विकास, मासिक धर्म की समय पर उपस्थिति और बाद में सामान्य प्रजनन कार्यों में योगदान देता है।
बुरी आदतें (धूम्रपान, आदि), "फैशनेबल" फिगर हासिल करने के लिए सख्त आहार का पालन करने से मासिक धर्म और प्रजनन संबंधी विकार हो सकते हैं।
मुख्य शिकायतों के स्पष्टीकरण के साथ रोगी की पूछताछ शुरू होनी चाहिए।
साथ ही, वे इस मामले में आवश्यक प्रश्न पूछते हैं: ये शिकायतें कैसे और कब उत्पन्न हुईं, लक्षणों की प्रकृति क्या है, वे किस प्रकार से संबंधित हैं कुछ अलग किस्म कारोगी की गतिविधि और स्थिति, क्या बीमारी के छूटने और फैलने की अवधि है और वे किससे जुड़े हैं। मुख्य शिकायतों के अलावा, साथ वाली भी होती हैं, जिन्हें अतिरिक्त प्रमुख प्रश्नों के बाद स्थापित किया जा सकता है।
स्त्रीरोग संबंधी रोगियों में मुख्य शिकायतें पेट के निचले हिस्से में दर्द, जननांग पथ से रक्तस्राव, बिगड़ा हुआ प्रजनन कार्य आदि हैं।
स्त्री रोग संबंधी इतिहास
मासिक धर्म समारोहमहिला प्रजनन प्रणाली का सबसे महत्वपूर्ण कार्य है और यह प्रणाली की उपयोगिता और समग्र रूप से महिला के स्वास्थ्य दोनों को इंगित करता है।
एक आमनेसिस एकत्र करना, निर्दिष्ट करें: पहले मासिक धर्म (मेनार्चे) का समय, क्या मासिक धर्म तुरंत या एक निश्चित अवधि के बाद स्थापित हुआ था, मासिक धर्म के रक्तस्राव की अवधि, मासिक धर्म की शुरुआत की लय, दर्द, क्या मासिक धर्म के बाद बदल गया यौन गतिविधि की शुरुआत, प्रसव, गर्भपात, वर्तमान बीमारी के समय मासिक धर्म की प्रकृति, आखिरी माहवारी कब हुई थी और इसकी विशेषताएं।
प्रजनन (प्रसव) समारोह।
स्त्रीरोग संबंधी रोगों को पहचानने के लिए एक महिला के प्रजनन कार्य की प्रकृति का पता लगाना महत्वपूर्ण है।
सबसे पहले, वे निर्दिष्ट करते हैं कि कब, यौन गतिविधि की शुरुआत के बाद, गर्भधारण हुआ, गर्भधारण की संख्या, उनका कोर्स और परिणाम।
गर्भावस्था, प्रसव और प्रसवोत्तर अवधि, दुद्ध निकालना की प्रकृति की जटिलताओं पर विशेष ध्यान दिया जाता है।
वे गर्भपात की संख्या का पता लगाते हैं, गर्भावस्था की किन शर्तों पर इसे बाधित किया गया था, क्या इस दौरान जटिलताएं थीं। और गर्भपात के बाद।
यौन समारोह।
यौन कार्य का आकलन करने के लिए, महिलाएं यौन गतिविधि की शुरुआत, यौन इच्छा की उपस्थिति या अनुपस्थिति और यौन संतुष्टि का समय निर्दिष्ट करती हैं।
ह ज्ञात है कि सेक्स ड्राइव, यौन भावना और यौन संतुष्टि एक महिला के यौन कार्य की परिपक्वता की विशेषता है।
एक महिला के यौन कार्य के साथ परिचित होने में संभोग के दर्द, संभोग के बाद संभावित निर्वहन, विशेष रूप से खूनी, गर्भ निरोधकों की प्रकृति के बारे में जानकारी शामिल है।
स्रावी समारोह।
महिला जननांग पथ से जारी रहस्य में गुणात्मक और मात्रात्मक परिवर्तन उनकी रोग स्थिति के लिए एक मानदंड हो सकता है।
महिला के जननांगों से पैथोलॉजिकल डिस्चार्ज को ल्यूकोरिया कहा जाता है।
ल्यूकोरिया जननांग अंगों (वेस्टिबुलर, योनि, गर्भाशय ग्रीवा, गर्भाशय और ट्यूबल ल्यूकोरिया) के विभिन्न भागों की विकृति से जुड़ा हो सकता है।
सामान्य उद्देश्य अनुसंधान।
रोगियों की एक वस्तुनिष्ठ परीक्षा एक सामान्य परीक्षा से शुरू होती है।
रोगी की बाहरी परीक्षा करते समय, शरीर की संवैधानिक विशेषताओं पर ध्यान दें।
संवैधानिक प्रकारों का अध्ययन आपको तंत्रिका, अंतःस्रावी और शरीर के अन्य प्रणालियों के कार्य की स्थिति का प्रारंभिक विचार प्राप्त करने की अनुमति देता है।
एक सामान्य काया के साथ, यह हाइपरस्थेनिक, एस्थेनिक, शिशु और इंटरसेक्स प्रकारों के बीच अंतर करने की प्रथा है। (एलएन। वासिलिवस्काया एट अल।, 1985)।
हाइपरस्थेनिक (पिकनिक) प्रकार की विशेषता औसत स्था है, शरीर की लंबाई की तुलना में पैरों की थोड़ी लंबाई।
चमड़े के नीचे के ऊतक अच्छी तरह से विकसित होते हैं।
ज्यादातर मामलों में महिला शरीर के विशिष्ट कार्य नहीं बदले जाते हैं।
एस्थेनिक प्रकार को संपूर्ण पेशी और संयोजी ऊतक प्रणालियों की शारीरिक और कार्यात्मक कमजोरी की विशेषता है।
एस्थेनिक प्रकार की महिलाओं में, पैल्विक फ्लोर और पेरिनेम की मांसपेशियों और संयोजी ऊतक तंत्र की शिथिलता, अक्सर लंबी, भारी और दर्दनाक माहवारी होती है।
शिशु प्रकार में, सामान्य (सार्वभौमिक) और यौन (जननांग) शिशुवाद दोनों ही अविकसितता के सामान्य संकेतों के बिना देखे जाते हैं।
इस प्रकार की काया की महिलाएं कद में छोटी, अविकसित स्तन ग्रंथियां, आमतौर पर समान रूप से संकुचित श्रोणि होती हैं, और अक्सर मासिक धर्म और उत्पादक कार्यों से पीड़ित होती हैं।
इंटरसेक्स प्रकार की विशेषता सेक्स के अपर्याप्त भेदभाव, विशेष रूप से माध्यमिक यौन विशेषताओं द्वारा होती है।
इस प्रकार की काया की महिलाओं को पुरुष शरीर की शारीरिक और मानसिक विशेषताओं की विशेषता होती है (उच्चारण हिर्सुटिज़्म, जननांग अंगों की हाइपोप्लास्टिकता)।
त्वचा की जांच करते समय इसकी लोच, रंग और रंजकता पर ध्यान दें।
लोचदार मखमली त्वचा शरीर के सामान्य या बढ़े हुए एस्ट्रोजन संतृप्ति को इंगित करती है।
सूखी, खुरदरी, पीली त्वचा थायरॉयड ग्रंथि के हाइपोफंक्शन, डिम्बग्रंथि हार्मोन के स्तर में कमी और गंभीर बेरीबेरी के साथ होती है।
हाइपरपिग्मेंटेशन की तरह, अपचयन, अंतःस्रावी ग्रंथियों की शिथिलता से जुड़ा होता है।
त्वचा का अपचयन कभी-कभी हार्मोन मेलानोस्टिमुलिन (पिट्यूटरी ग्रंथि की शिथिलता के मामले में) के उत्पादन में कमी के कारण होता है।
हाइपरपिग्मेंटेशन को अधिवृक्क प्रांतस्था (एडिसन रोग) के कार्य की अपर्याप्तता के साथ नोट किया गया है।
उपलब्धता उम्र के धब्बेलीवर की शिथिलता के बारे में भी अनुमान लगाने की अनुमति देता है।
हेयरलाइन की स्थिति का आकलन बहुत नैदानिक महत्व का है।
महिलाओं में जघन्य क्षेत्र और बगल में बालों का विकास सामान्य माना जाता है।
इसकी गंभीरता अंडाशय, अधिवृक्क ग्रंथियों की हार्मोनल गतिविधि के साथ-साथ एण्ड्रोजन की कार्रवाई के लिए बालों के रोम की संवेदनशीलता पर निर्भर करती है।
अत्यधिक शरीर के बालों को हाइपरट्रिचोसिस कहा जाता है।
महिला शरीर की विशेषता वाले स्थानों में स्पष्ट बाल विकास होता है।
अतिरोमता शरीर के बालों में वृद्धि को संदर्भित करता है पुरुष प्रकार(चेहरे पर बालों का विकास, एरोला के क्षेत्र में, साथ में मध्य पंक्तिपेट)।
विषाणुवाद की विशेषता एण्ड्रोजन की कार्रवाई के कारण पुरुष विशेषताओं की महिलाओं में उपस्थिति है।
चमड़े के नीचे के ऊतक के विकास की डिग्री और इसके वितरण की प्रकृति काफी हद तक अंतःस्रावी ग्रंथियों के कार्य पर निर्भर करती है।
हाइपोथैलेमिक क्षेत्र की हार तथाकथित एप्रन मोटापे की विशेषता है। वसा ऊतक कूल्हे जोड़ों ("ब्रीच"), कंधों के ऊपरी तीसरे क्षेत्र में अधिक मात्रा में जमा होता है।
कुशिंग सिंड्रोम में, वसायुक्त ऊतक चेहरे, धड़, पीठ और पेट पर स्थित होता है।
मेनोपॉज़ल मोटापा कंधों पर वसायुक्त ऊतक के जमाव की विशेषता है, VII ग्रीवा, I और II थोरैसिक कशेरुक के क्षेत्र में, साथ ही छाती, पेट और जांघों पर।
एक सामान्य निरीक्षण के बाद स्थिति का आकलन करें आंतरिक अंगपर्क्यूशन, पैल्पेशन, ऑस्केल्टेशन के तरीकों का उपयोग करके सिस्टम द्वारा।
स्तन ग्रंथियों का निरीक्षण और तालमेल।
स्तन ग्रंथियां प्रजनन प्रणाली का हिस्सा हैं, एक हार्मोन-निर्भर अंग है, इसलिए उनके अध्ययन पर पर्याप्त ध्यान दिया जाना चाहिए।
रोगी के खड़े होने और फिर उसकी पीठ के बल लेटने की स्थिति में स्तन ग्रंथियों का निरीक्षण और तालमेल किया जाता है।
खड़े होने की स्थिति में टटोलने के लिए, रोगी को अपने हाथों को अपने सिर पर रखना चाहिए, आराम करना चाहिए और थोड़ा आगे झुकना चाहिए।
स्तन ग्रंथियों की जांच करते समय, उनका विन्यास, आकृति की चिकनाई, विकृति की उपस्थिति, एरोला और निप्पल का रंग निर्धारित किया जाता है।
एरिओला का एक स्पष्ट रंजकता एस्ट्रोजेन संतृप्ति को इंगित करता है, एक पीला गुलाबी रंग अपर्याप्त एस्ट्रोजेन संतृप्ति को इंगित करता है।
विकृति, साइट का एक लक्षण, निप्पल का पीछे हटना एक ट्यूमर के संकेत हैं (एल.एन. सिडोरेंको, 1991)।
लापरवाह स्थिति में स्तन ग्रंथियों के तालमेल के दौरान, रोगी को माथे पर ब्रश लगाने के लिए कहा जाता है।
पैल्पेशन परिधि से केंद्र तक दोनों स्तन ग्रंथियों के क्रमिक प्रकाश पथपाकर द्वारा किया जाता है।
अनुमानित टटोलने का कार्य के परिणामस्वरूप, सघन क्षेत्रों की स्थापना की जाती है।
फिर स्तन ग्रंथियों के अलग-अलग वर्गों का एक गहरा पैल्पेशन करें।
उसी समय, उंगलियों के हल्के स्पर्श के साथ पैल्पेशन किया जाता है और सबसे लोचदार और कम स्पष्ट मुहरों के क्षेत्र से शुरू होता है, धीरे-धीरे उंगलियों को अधिक कॉम्पैक्ट क्षेत्र की ओर ले जाता है।
पैल्पेशन की प्रक्रिया में, किसी को अपने आकार और स्थिरता को निर्धारित करने के लिए बार-बार सबसे अधिक संकुचित क्षेत्र में लौटना चाहिए।
यदि कई संकुचित क्षेत्र पाए जाते हैं, तो उनमें से प्रत्येक को पूरी तरह से पल्पेशन के अधीन किया जाता है।
टटोलने का कार्य के अंत में, दो अंगुलियों के साथ रेडियल दिशा में हल्का दबाव निपल्स से निर्वहन की उपस्थिति निर्धारित करता है।
निर्वहन स्पष्ट, कोलोस्ट्रम जैसा, हल्का या गहरा हरा, गुलाबी और खूनी हो सकता है।
निर्वहन जो भूरे रंग के होते हैं या रक्त के साथ मिश्रित होते हैं, स्तन ग्रंथि के नलिकाओं में एक संभावित घातक प्रक्रिया या पैपिलरी वृद्धि का संकेत देते हैं।
तरल पारदर्शी या हरे रंग का निर्वहन सिस्टिक परिवर्तनों की विशेषता है।
दूध या कोलोस्ट्रम का आवंटन आपको गैलेक्टोरिया-अमेनोरिया का निदान स्थापित करने की अनुमति देता है।
स्राव की उपस्थिति में, एक साइटोलॉजिकल परीक्षा की जाती है।
अंत में, लिम्फ नोड्स की जांच करने के लिए एक्सिलरी फोसा का पूरी तरह से टटोलना किया जाता है।
विशेष (स्त्रीरोग संबंधी) अध्ययन।
बाहरी जननांग की परीक्षा।
प्यूबिस और लेबिया मेजा के क्षेत्र में बालों के विकास की डिग्री और प्रकृति पर ध्यान दें, लेबिया मिनोरा और लेबिया मेजा के विकास की डिग्री, पेरिनेम की स्थिति (उच्च, निम्न, गर्त के आकार), इसकी टूटना और उनकी डिग्री, पैथोलॉजिकल प्रक्रियाओं की उपस्थिति (सूजन, ट्यूमर, अल्सर, मौसा, फिस्टुलस), जननांग भट्ठा की स्थिति (बंद या गैपिंग), योनि की दीवारों का आगे बढ़ना (स्वतंत्र और जब तनावपूर्ण)।
जननांग भट्ठा को धकेलते समय, योनी और योनि के प्रवेश द्वार की जांच की जाती है, रंग (पैलोर, सायनोसिस), रहस्य की प्रकृति, रोग प्रक्रियाओं की उपस्थिति (सूजन, अल्सर, अल्सर, आदि) को ध्यान में रखते हुए। बार्थोलिन ग्रंथियों के मूत्रमार्ग और उत्सर्जन नलिकाओं के बाहरी उद्घाटन की स्थिति, आकार हाइमन या उसके अवशेष।
दर्पणों के साथ अनुसंधान करेंबाहरी जननांग अंगों की जांच के तुरंत बाद उत्पादित।
एक सेल्फ-रिटेनिंग फोल्डिंग मिरर (Cusco, Trela) को योनि की पूरी गहराई तक बंद अवस्था में डाला जाता है, इस स्थिति में एक लॉक के साथ खोला और तय किया जाता है। वे गर्भाशय ग्रीवा की जांच करते हैं, और दर्पण और योनि की दीवारों को हटाते समय।
सिम्प्स मिरर का उपयोग अधिक सावधान है।
दर्पण आपको योनि और गर्भाशय ग्रीवा की अधिक बारीकी से जांच करने की अनुमति देते हैं।
दर्पणों के साथ जांच करते समय, गर्भाशय ग्रीवा और योनि के श्लेष्म झिल्ली का रंग, रहस्य की प्रकृति, गर्भाशय ग्रीवा के आकार और आकार के साथ-साथ एक रोग प्रक्रिया की उपस्थिति निर्धारित की जाती है।
योनि परीक्षा तर्जनी और मध्य उंगलियों या केवल एक हाथ की तर्जनी (एक संकीर्ण योनि के साथ) के साथ उत्पादन करें।
अध्ययन से पहले, बाह्य जननांग अंगों का एंटीसेप्टिक के साथ उपचार किया जाता है।
दूसरे हाथ की उंगलियां लेबिया को फैलाती हैं।
दाहिने हाथ की तर्जनी और मध्य उंगलियों को सावधानी से योनि में डाला जाता है, अंगूठे को सिम्फिसिस की ओर निर्देशित किया जाता है, छोटी उंगली और अनामिका को हथेली पर दबाया जाता है, और पीठउनका मुख्य फालंज पेरिनेम पर टिका होता है।
एक योनि परीक्षा के दौरान, श्रोणि तल की स्थिति को योनि की तरफ से पेरिनेम की मांसपेशियों पर दबाव डालकर निर्धारित किया जाता है और पैल्पेशन (विश्राम, कुपोषण या मांसपेशी शोष), बड़े वेस्टिबुलर ग्रंथियों के क्षेत्र की जांच की जाती है तर्जनी और अंगूठे, मूत्रमार्ग को योनि की पूर्वकाल की दीवार (जकड़न, खराश) से जांचा जाता है, और अगर सूजन के लक्षण हैं, तो अनुसंधान के लिए इससे एक निर्वहन लिया जाता है, योनि की स्थिति निर्धारित की जाती है: मात्रा, तह , एक्स्टेंसिबिलिटी, पैथोलॉजिकल प्रक्रियाओं की उपस्थिति (घुसपैठ, निशान, स्टेनोज, ट्यूमर, फिस्टुलस, विरूपता), योनि फोर्निक्स (गहराई, गतिशीलता, व्यथा) की विशेषताओं को उजागर करती है।
गर्भाशय ग्रीवा के योनि भाग की विस्तार से जांच की जाती है: इसका आकार (हाइपरट्रॉफी, हाइपोप्लेसिया), आकार (शंक्वाकार, बेलनाकार, निशान, ट्यूमर, मौसा द्वारा विकृत), सतह (चिकनी, ऊबड़), स्थिरता (सामान्य, गर्भावस्था के दौरान नरम) , कैंसर के साथ घना, सेनेइल स्केलेरोसिस), श्रोणि के तार अक्ष के साथ स्थिति (पूर्वकाल, पीछे, बाएं या दाएं, ऊपर या नीचे निर्देशित), बाहरी ओएस (बंद या खुला, गोल आकार, अनुप्रस्थ) की स्थिति स्लिट, गैपिंग), सर्वाइकल मोबिलिटी (प्रोलैप्स और प्रोलैप्स ऑफ यूटेरस के दौरान अत्यधिक मोबाइल, भड़काऊ प्रक्रियाओं के दौरान स्थिर या आंशिक रूप से मोबाइल, उन्नत कैंसर)।
द्वैमासिक (दो-हाथ) योनि परीक्षा।
द्वैमासिक संयुक्त योनि-पेट की परीक्षा स्त्री रोग संबंधी परीक्षा का मुख्य प्रकार है, क्योंकि यह आपको आंतरिक जननांग और पड़ोसी अंगों की स्थिति के बारे में महत्वपूर्ण जानकारी प्राप्त करने की अनुमति देता है।
अध्ययन गर्भाशय से शुरू होता है। दोनों (या एक) उंगलियां भीतर का हाथयोनि फोर्निक्स के पूर्वकाल भाग में इंजेक्ट किया गया। गर्भाशय ग्रीवा को कुछ पीछे धकेला जाता है।
इस समय, बाहरी हाथ को छोटे श्रोणि में नरम, मजबूर आंदोलनों के साथ, आंतरिक हाथ की ओर नहीं उतारा जाता है।
भीतर का हाथ, अधिक से अधिक सामने के हिस्से को उदर गुहा की ओर फैला हुआ है, धीरे-धीरे गर्भाशय के शरीर के संपर्क में आता है और एक हल्के से धक्का के साथ, इसे बाहरी हाथ की ओर तब तक ले जाता है जब तक कि गर्भाशय दोनों हाथों के बीच न हो जाए। विस्तार से जांच की।
यदि गर्भाशय का शरीर पीछे की ओर झुका हुआ है, तो भीतरी हाथ की अंगुलियों को आर्च के पीछे रखा जाता है, और बाहरी हाथ को त्रिकास्थि की दिशा में अधिक गहराई तक डुबोया जाता है।
आम तौर पर, गर्भाशय जघन सिम्फिसिस और त्रिकास्थि से समान दूरी पर तार अक्ष के साथ छोटे श्रोणि में स्थित होता है।
गर्भाशय का निचला भाग ऊपर की ओर और पूर्वकाल (एन्टेवर्सियो) में बदल जाता है, छोटे श्रोणि के प्रवेश द्वार के तल से आगे नहीं जाता है, गर्भाशय ग्रीवा नीचे और पीछे की ओर मुड़ जाती है।
गर्भाशय ग्रीवा और गर्भाशय के शरीर के बीच इंटरस्पाइनल स्पाइन के स्तर पर स्थित एक कोण पूर्वकाल (एन्टेफ्लेक्सियो) खुला होता है।
एक वयस्क महिला के गर्भाशय में एक नाशपाती के आकार का आकार होता है, जो पूर्वकाल दिशा में चपटा होता है।
गर्भाशय की सतह चिकनी होती है।
पैल्पेशन पर, गर्भाशय दर्द रहित होता है, आसानी से सभी दिशाओं में विस्थापित हो जाता है।
रजोनिवृत्ति के बाद की अवधि में गर्भाशय की शारीरिक कमी देखी जाती है।
गर्भाशय में कमी के साथ पैथोलॉजिकल स्थितियों में, यह कृत्रिम रजोनिवृत्ति, डिम्बग्रंथि थकावट सिंड्रोम, प्रतिरोधी अंडाशय, गैलेक्टोरिया-एमेनोरिया, आदि के साथ शिशुवाद और शोष पर ध्यान दिया जाना चाहिए।
गर्भावस्था के दौरान गर्भाशय के आकार में वृद्धि देखी जाती है, गर्भाशय के ट्यूमर (फाइब्रोमायोमा, सार्कोमा, आदि)।
गर्भाशय की स्थिरता सामान्य रूप से तंग लोचदार होती है, गर्भावस्था के दौरान गर्भाशय नरम लोचदार, नरम होता है, फाइब्रोमायोमा के साथ यह घना होता है।
कुछ मामलों में, गर्भाशय में उतार-चढ़ाव हो सकता है, जो हेमेटो- और पाइमेट्रा के लिए विशिष्ट है।
गर्भाशय के टटोलने का कार्य समाप्त करने के बाद, वे इसके उपांगों (अंडाशय और फैलोपियन ट्यूब) का अध्ययन करना शुरू करते हैं।
बाहरी और भीतरी हाथों की उंगलियां धीरे-धीरे गर्भाशय के पार्श्व कोनों से श्रोणि की पार्श्व दीवारों की ओर चली जाती हैं।
अपरिवर्तित फैलोपियन ट्यूब आमतौर पर पल्पेबल नहीं होते हैं, अंडाशय पर्याप्त अनुभव के साथ पाए जा सकते हैं।
वे 1.5x2.5x3 सेमी मापने वाले छोटे बादाम के आकार के गठन के रूप में गर्भाशय के किनारे परिभाषित होते हैं।
पैल्पेशन पर, अपरिवर्तित अंडाशय भी थोड़ा दर्दनाक होता है। ओव्यूलेशन से पहले और गर्भावस्था के दौरान अंडाशय का आकार बढ़ जाता है।
द्विवार्षिक योनि परीक्षा आपको गर्भाशय के उपांगों में रोग प्रक्रियाओं की उपस्थिति और प्रकृति को स्थापित करने की अनुमति देती है।
हाइड्रोसाल्पिनक्स को फैलोपियन ट्यूब की फ़नल की ओर बढ़ने वाली एक लम्बी, दर्दनाक संरचना के रूप में देखा जाता है।
पियोसाल्पिनक्स कम मोबाइल है, अधिक बार आसंजनों द्वारा तय किया जाता है।
अक्सर, पैथोलॉजिकल प्रक्रियाओं के साथ, फैलोपियन ट्यूब की स्थिति बदल जाती है।
पेरिओटरीन टिश्यू (पैरामेट्रिया) और गर्भाशय (पेरीमेट्री) की सीरस झिल्ली केवल तभी उभरी होती है, जब उनमें घुसपैठ (ट्यूमर या सूजन), आसंजन, निशान आदि होते हैं।
द्वैमासिक परीक्षा में अपरिवर्तित गर्भाशय स्नायुबंधन का पता नहीं चला है।
गर्भावस्था के दौरान गोल स्नायुबंधन स्पर्शनीय होते हैं और उनमें मायोमा के मामले में, कार्डिनल (मुख्य) स्नायुबंधन स्थानांतरित पैराथ्राइटिस के बाद cicatricial परिवर्तनों की उपस्थिति में निर्धारित होते हैं।
sacro-uterine स्नायुबंधन काफी आसानी से स्पर्शनीय होते हैं, खासकर अगर उनमें घुसपैठ, लसिकावाहिनीशोथ और निशान होते हैं।
फिर वे योनि फोर्निक्स की स्थिति के बारे में अतिरिक्त, अधिक विस्तृत जानकारी प्राप्त करते हैं।
द्वैमासिक परीक्षा के पूरा होने के बाद, उंगलियों पर शेष निर्वहन की जांच की जानी चाहिए।
रेक्टोवागिनल और संयुक्त रेक्टोवागिनल-पेट परीक्षा।
योनि की दीवार, आंत या योनि-रेक्टल सेप्टम में एक पैथोलॉजिकल प्रक्रिया की उपस्थिति में एक रेक्टोवागिनल परीक्षा का उपयोग किया जाता है।
अध्ययन से पहले एनीमा से मलाशय को खाली करने की सलाह दी जाती है।
आंतरिक (आमतौर पर दाएं) हाथ की तर्जनी को योनि में डाला जाता है, और मध्यमा को पहले पेट्रोलियम जेली के साथ मलाशय में डाला जाता है।
इस प्रकार, योनि की दीवार, आंत में निशान, घुसपैठ और अन्य परिवर्तन आसानी से निर्धारित होते हैं; उनके बीच ऊतक।
संयुक्त मलाशय-योनि-उदर परीक्षा के साथ, बाहरी (बाएं) हाथ का अतिरिक्त रूप से उपयोग किया जाता है, जैसा कि योनि परीक्षा में होता है।
इस प्रकार, एक साथ (योनि और आंतों की तरफ से) योनि-रेक्टल सेप्टम, आसपास के ऊतक, गर्भाशय ग्रीवा, गर्भाशय की पिछली सतह की जांच, जो पारंपरिक योनि परीक्षा के दौरान दुर्गम है, और गर्भाशय के उपांग उपलब्ध हो जाते हैं।
रेक्टलऔरमलाशय-पेट की परीक्षाउन मामलों में किया जाता है जहां योनि के माध्यम से परीक्षा संभव नहीं है (कौमार्य, योनिवाद, एट्रेसिया, योनि के व्यापक अल्सरेटिव घाव, विकास संबंधी विसंगतियां, स्टेनोसिस), साथ ही जननांग अंगों के ट्यूमर के लिए योनि-रेक्टल परीक्षा के अलावा, विशेष रूप से सर्वाइकल कैंसर, प्रक्रिया के प्रसार की डिग्री को स्पष्ट करने के लिए, सूजन संबंधी बीमारियों में मलाशय (रक्त, बलगम, मवाद) से पैथोलॉजिकल डिस्चार्ज की उपस्थिति में सैक्रो-यूटेराइन लिगामेंट्स, पैरारेक्टल फाइबर आदि की स्थिति को स्पष्ट करने के लिए ), दरारें, घर्षण, आदि।
अध्ययन से पहले, मलाशय को खाली करना या साफ करना आवश्यक है।
अध्ययन स्त्री रोग संबंधी कुर्सी पर किया जाता है।
एक रेक्टल (रेक्टल-एब्डॉमिनल) परीक्षा में, मलाशय में ट्यूमर, पॉलीप्स, सख्त और अन्य प्रक्रियाओं की उपस्थिति निर्धारित की जाती है।
वाद्य अनुसंधान के तरीके।
गर्भाशय गुहा की जांचगर्भाशय ग्रीवा नहर की पेटेंसी, गर्भाशय गुहा की लंबाई और विन्यास, इसमें एक ट्यूमर की उपस्थिति, खुरदरापन (पॉलीप्स), सेप्टम, कुछ ऑपरेशन से पहले निर्धारित करने के लिए सड़न रोकनेवाला और एंटीसेप्टिक स्थितियों के तहत उत्पादित (श्लेष्म झिल्ली का इलाज) गर्भाशय गुहा, आदि)।
अंतर्विरोध योनि, गर्भाशय और उसके उपांगों की तीव्र और उप-तीव्र सूजन संबंधी बीमारियां हैं, गर्भाशय ग्रीवा पर एक क्षयकारी कैंसर अल्सर, गर्भावस्था का संदेह।
जांच करने से पहले, माइक्रोफ्लोरा की शुद्धता और प्रकृति की डिग्री निर्धारित करने के लिए मूत्रमार्ग, ग्रीवा नहरों और योनि के पीछे के भाग से निर्वहन का अध्ययन करना अनिवार्य है।
मूत्राशय को खाली करने के बाद स्त्री रोग संबंधी कुर्सी पर अध्ययन किया जाता है।
एक द्वैमासिक योनि परीक्षा प्रारंभिक रूप से की जाती है।
बाहरी जननांग अंगों और गर्भाशय ग्रीवा को एक एंटीसेप्टिक समाधान के साथ इलाज किया जाता है, जैसा कि अन्य स्त्रीरोग संबंधी ऑपरेशनों से पहले होता है।
गर्भाशय ग्रीवा को दर्पणों के साथ उजागर किया जाता है और सामने के होंठ को बुलेट संदंश से पकड़ लिया जाता है।
गर्भाशय ग्रीवा को बुलेट संदंश के साथ खींचकर, ग्रीवा नहर और गर्भाशय गुहा के पाठ्यक्रम को सीधा करें।
दाहिने हाथ की तीन अंगुलियों (बड़ी, तर्जनी और मध्य) के साथ जांच को पकड़कर, जांच को ग्रीवा नहर में और फिर गर्भाशय गुहा में डालें।
इस्थमस में थोड़ा प्रतिरोध है।
गर्भाशय के तल पर, प्रोब का सामना एक बाधा से होता है।
गर्भाशय ग्रीवा और गर्भाशय गुहा की लंबाई को अलग से मापने की सलाह दी जाती है।
गर्भाशय के छिद्र से बचने के लिए, कोई बल लागू नहीं किया जाना चाहिए, बाधाओं से बचने के लिए सावधानी से हेरफेर किया जाना चाहिए।
गर्भाशय ग्रीवा की बायोप्सी।
एक बायोप्सी नैदानिक उद्देश्यों के लिए सूक्ष्म परीक्षण के लिए विवो में ऊतक की एक छोटी मात्रा को लेना है।
सामग्री के नमूने की विधि के आधार पर, आकांक्षा, पंचर और एक्सिसनल बायोप्सी को प्रतिष्ठित किया जाता है।
आकांक्षा बायोप्सी खोखले अंगों या शरीर के गुहाओं की सामग्री की एक बायोप्सी है, जो एक सिरिंज सुई के माध्यम से या विशेष उपकरण का उपयोग करके की जाती है।
पंचर बायोप्सी के साथ, शोध के लिए सामग्री पंचर द्वारा प्राप्त की जाती है।
ऊतक के एक टुकड़े को काटकर एक एक्सिसनल बायोप्सी की जाती है।
प्रस्तावित नैदानिक निदान के रूपात्मक सत्यापन के लिए गर्भाशय ग्रीवा की बायोप्सी का उत्पादन किया जाता है। गर्भाशय ग्रीवा से अलग प्रकार की बायोप्सी होती है (P.S. Rusakevich, 1998)।
एक साधारण (गैर-लक्षित) बायोप्सी एकल या एकाधिक हो सकती है।
एक एकल गैर-लक्षित बायोप्सी के साथ, दृश्य नियंत्रण के तहत अनुसंधान के लिए सामग्री एक्टोसर्विक्स (सबसे संदिग्ध दृश्य क्षेत्रों) की सतह से ली जाती है।
एकाधिक गैर-लक्षित बायोप्सी के साथ, सामग्री को दृश्य नियंत्रण के तहत गर्भाशय ग्रीवा के चार चतुर्भुजों (क्रमशः, डायल पर 3, 6, 9 और 12 घंटे का स्थान) से लिया जाता है।
एक पंचर बायोप्सी के साथ, सामग्री को कई साइटों से एक मोटी सुई के साथ लिया जाता है।
एक लक्षित बायोप्सी के मामले में, विस्तारित कोलपोस्कोपी के बाद गर्भाशय ग्रीवा के सबसे संदिग्ध क्षेत्रों से सामग्री ली जाती है।
मासिक धर्म चक्र के दूसरे चरण में इसका उत्पादन करने की सलाह दी जाती है, क्योंकि यह स्थापित किया गया है कि गर्भाशय ग्रीवा के स्ट्रोमा की सेलुलर संरचना और जननांग पथ के उपकला के स्राव की प्रकृति उम्र और चरण पर निर्भर करती है। चक्र (पी.एस. रुसाकेविच, 1998)।
रोगी प्रारंभिक व्यापक नैदानिक और प्रयोगशाला परीक्षा के अधीन है, जैसा कि पारंपरिक स्त्री रोग संबंधी ऑपरेशनों में होता है।
एक स्त्री रोग संबंधी कुर्सी पर सड़न रोकनेवाला और एंटीसेप्टिक स्थितियों के तहत अध्ययन किया जाता है।
गर्भाशय ग्रीवा को स्पेकुलम के साथ उजागर किया जाता है और बुलेट संदंश के साथ तय किया जाता है, कभी-कभी बायोप्सी किए जाने वाले क्षेत्र के दोनों ओर।
स्वस्थ और रोगग्रस्त ऊतक की सीमा पर एक स्केलपेल के साथ एक पच्चर के आकार का क्षेत्र काटा जाता है।
यह ध्यान दिया जाना चाहिए कि ऊतक को काटने के लिए स्केलपेल का उपयोग करना आदर्श है। कभी-कभी एक शंकुटोम (डायथर्मिक लूप) का उपयोग करके बायोप्सी की जाती है।
हालांकि, इस मामले में, ऊतकों की वास्तुकला अक्सर खो जाती है।
इलेक्ट्रिक नाइफ लूप के साथ टिश्यू एरिया को एक्साइज करना लगभग अस्वीकार्य है।
विद्युत प्रवाह के प्रभाव में होने वाले ऊतकों में परिवर्तन अक्सर सटीक रूपात्मक निदान को कठिन बनाते हैं।
एक स्केलपेल के साथ गर्भाशय ग्रीवा के ऊतकों को छांटने के बाद, घाव पर कैटगट टांके लगाए जाते हैं।
कॉन्कोटोम या डायथर्मोकोएग्युलेटर लूप के साथ सामग्री लेने के बाद, योनि को एक थक्का-रोधी घोल (एमिनोकैप्रोइक एसिड, फाइब्रिन, हेमोस्टैटिक स्पंज, आदि) से बंद कर दिया जाता है।
परिणामी सामग्री को 10% फॉर्मलाडेहाइड समाधान में तय किया गया है और हिस्टोलॉजिकल परीक्षा के लिए भेजा गया है।
ऑन्कोगिनेकोलॉजी की आधुनिक आवश्यकताओं के अनुसार, सभी मामलों में गर्भाशय ग्रीवा से बायोप्सी को लक्षित किया जाना चाहिए।
एक परिपत्र बायोप्सी 1-1.5 सेमी के भीतर गर्भाशय ग्रीवा नहर के कब्जे के साथ बाहरी गर्भाशय ओएस के क्षेत्र में गर्भाशय ग्रीवा के ऊतकों का एक गोलाकार निष्कासन है।
एक विशेष स्केलपेल या रोगोवेंको टिप और एक इलेक्ट्रिक चाकू के साथ बनाया गया।
कनाइजेशन एक प्रकार की सर्कुलर बायोप्सी है।
गर्भाशय ग्रीवा नहर के साथ 2-2.5 सेमी की गहराई तक एक्टोसर्विक्स (यदि प्रक्रिया योनि की दीवारों तक नहीं जाती है) के अप्रभावित उपकला के भीतर छांटना किया जाता है। दोनों तेजी से और विद्युतीकरण द्वारा प्रदर्शन करें।
सामान्य स्त्रीरोग संबंधी परीक्षा
अनामनेस्टिक डेटा प्राप्त करने के बाद, वे निर्धारित करने के लिए एक वस्तुनिष्ठ अध्ययन के लिए आगे बढ़ते हैं सामान्य हालतरोगी और उसकी स्त्री रोग संबंधी स्थिति।
रोगी की खड़ी स्थिति में, इसके अतिरिक्त की विशेषताएं निर्धारित की जाती हैं। वे ऊंचाई और वजन को मापते हैं, मांसपेशियों की प्रणाली के विकास, कंकाल, वसा की परत, त्वचा की स्थिति का निर्धारण करते हैं। सकारात्मक संकेतों को मांसपेशियों की प्रणाली, विशेष रूप से पेट की मांसपेशियों का अच्छा विकास माना जाना चाहिए, अच्छा तुगरचमड़े के नीचे की वसा परत के ऊतक, लोच (और पेस्टोसिटी नहीं), जांघों के बंद होने की सही (सीधी रेखा के रूप में)। नाभि के स्तर पर एक भट्ठा जैसा अवसाद रेक्टस एब्डोमिनिस मांसपेशियों के विचलन का संकेत देता है। ध्यान दें (यदि कोई हो) कंकाल की संरचना में दोष, विशेष रूप से रीढ़ (काइफोसिस, स्कोलियोसिस, लॉर्डोसिस); खोपड़ी की विकृति भी नोट की जाती है और छाती- कॉस्टल उपास्थि का मोटा होना; पता करें कि क्या अंगों की वक्रता है - हस्तांतरित रिकेट्स के संकेत। निशान, हर्नियास, एडिमा की उपस्थिति, त्वचा पर चकत्ते पर ध्यान दें। वैरिकाज - वेंसनसों, त्वचा के सामान्य गुणों पर (चिकनी या झुर्रीदार), इसकी सूखापन, रंजकता।
परीक्षा के बाद, जांच करने वाला चिकित्सक आंतरिक अंगों की स्थिति का अध्ययन करने के लिए आगे बढ़ता है: वह हृदय और फेफड़ों को टक्कर देता है और उसकी सीमाओं का निर्धारण करता है, यकृत, प्लीहा और गुर्दे को टटोलता है और टकराता है। हमें मौखिक गुहा, दांतों, मसूड़ों, टॉन्सिल की स्थिति के बारे में भी नहीं भूलना चाहिए। तापमान और धमनी रक्तचाप भी मापा जाता है। राज्य का अध्ययन करने के लिए सामान्य विधियों का उपयोग किया जाता है तंत्रिका तंत्र, साथ ही - अनुसंधान की प्रक्रिया में और रोगी के साथ बातचीत से - उसका मानस। राज्य का निर्धारण करना बहुत महत्वपूर्ण है अंत: स्रावी प्रणाली. थायरॉयड और स्तन ग्रंथियों की जांच करना आवश्यक है।
विशेष स्त्री रोग परीक्षा
शारीरिक परीक्षा के तरीके . स्त्री रोग संबंधी परीक्षा के लिए आगे बढ़ने से पहले, इसके लिए आवश्यक वातावरण और शर्तें बनाना आवश्यक है। एक विशेष परीक्षा के लिए, स्त्री रोग संबंधी कुर्सी होना वांछनीय है, लेकिन, डी. ओ. ओट की सलाह पर, एक लकड़ी की मेज और मेज के एक छोर पर स्थित दो मल का उपयोग किया जा सकता है। महिला अपने पैरों को घुटनों के बल मोड़कर मेज के किनारे पर लेटी है। इस मामले में, प्रसूति या मानक पैर धारकों से ज्ञात ओट लेग धारकों का उपयोग किया जाता है, जो लकड़ी की मेज से जुड़ा होता है या स्त्री रोग संबंधी कुर्सी के साथ उपलब्ध होता है। यदि घर पर अध्ययन करना आवश्यक है, तो साधारण चादरों से लेग होल्डर्स को रोल किया जाता है।
मेज पर रोगी की स्थिति दुगनी हो सकती है। पहली स्थिति (स्थिति) तब होती है जब एक महिला अपनी पीठ के बल क्षैतिज रूप से लेटती है, उसके पैर केवल घुटने के जोड़ों पर मुड़े होते हैं और लेग होल्डर या स्टूल पर आराम करते हैं। दूसरी स्थिति (स्थिति) में, महिला अपने कूल्हों और झुके हुए घुटनों को अपने पेट तक लाती है; उन्हें ओट के लेग होल्डर्स के साथ प्रबलित किया जा सकता है। इस स्थिति में, योनि छोटी हो जाती है, और गर्भाशय ग्रीवा अनुसंधान के लिए अधिक सुलभ हो जाती है। अध्ययन के दौरान, रोगी को खुलकर सांस लेनी चाहिए और तनाव नहीं लेना चाहिए।
कभी-कभी रोगी की पार्श्व स्थिति का उपयोग किया जाता है, और ऊपरी पैर घुटने के जोड़ पर मुड़ा हुआ होता है और थोड़ा पेट में लाया जाता है। यह स्थिति गुदा और पेरिनेम की जांच के लिए सुविधाजनक है।
जननांग नालव्रण की जांच करते समय, कभी-कभी वे घुटने-कोहनी या घुटने-थोरेसिक स्थिति का उपयोग करते हैं, जिसमें महिला घुटने टेकती है और अपनी कोहनी पर आराम करती है। इस स्थिति में, पेट का आंत डायाफ्राम से दूर चला जाता है, और उदर गुहा में नकारात्मक दबाव पैदा होता है। कभी-कभी जांच की गई महिला को ट्रेंडेलनबर्ग स्थिति (सिर नीचे) में रखना आवश्यक होता है। यह प्रावधान मुख्य रूप से संचालन में उपयोग किया जाता है।
स्त्री रोग संबंधी परीक्षा के लिए डॉक्टर के हाथों की तैयारी और रोगी की तैयारी आवश्यक है। इस अध्ययन में, रोगी को जननांग पथ में संक्रमण शुरू करने की गारंटी दी जानी चाहिए, जो महिलाओं की सामूहिक परीक्षा के दौरान संभव है। रबर के दस्तानों से परीक्षा करना सबसे अच्छा है। किसी भी परीक्षा के बाद, डॉक्टर अपने दस्ताने वाले हाथों को साबुन और पानी से धोता है और उन्हें एक कीटाणुनाशक घोल से सिक्त रूई के टुकड़े से उपचारित करता है। स्त्री रोग संबंधी परीक्षा से पहले, रोगी को मूत्राशय खाली करना चाहिए या, यदि आवश्यक हो, तो मूत्र कैथेटर द्वारा जारी किया जाता है। कैथेटर - धातु, रबर या कांच - को अनुसंधान के लिए आवश्यक अन्य उपकरणों के साथ उबाल कर निष्फल किया जाना चाहिए। एक स्त्री रोग संबंधी परीक्षा से पहले एक महिला के बाहरी जननांग अंगों को एस्मार्च मग से गर्म पानी की एक धारा से धोया जाना चाहिए, और प्यूरुलेंट डिस्चार्ज के साथ, योनि को पोटेशियम परमैंगनेट के कमजोर (1: 10,000) घोल से धोया जाना चाहिए।
पेट का पैल्पेशन. स्त्री रोग विशेषज्ञ अक्सर इस शोध पद्धति का सहारा लेते हैं। पैल्पेशन कई तरीकों से किया जाता है। यह महिला के साथ उसकी पीठ पर, उसकी तरफ या खड़े होने की स्थिति में किया जा सकता है। गर्म हाथों से टटोलना आवश्यक है, और रोगी के चेहरे के भावों का पालन करते हुए, रोगी को दर्द महसूस होने की जगह से नहीं, बल्कि दूर की जगह से शुरू करना चाहिए। पैल्पेशन दो हाथों या एक से किया जा सकता है।
पहली तकनीक दोनों हाथों से टटोलना है, जिसकी हथेलियों को पेट पर सममित रूप से रखा गया है। धीमी, सावधान चाल के साथ, हथेलियाँ गहरी धँसती हैं और अलग-अलग दिशाओं में चलती हैं। पैल्पेशन पर, पेट की दीवार की मोटाई, दर्द, तनाव या मलाशय की मांसपेशियों का विचलन, उदर गुहा की गहराई में ट्यूमर की उपस्थिति का अध्ययन किया जाता है। गहरी टटोलने का कार्य के साथ, एक स्पंदित महाधमनी महसूस किया जा सकता है।
पेट के एक सीमित क्षेत्र का अध्ययन करने के लिए, आप एक हाथ से टटोल सकते हैं। पैल्पेशन व्यवस्थित रूप से किया जाता है, अधिजठर क्षेत्र से शुरू होता है और हाइपोगैस्ट्रियम के साथ समाप्त होता है, अधिजठर, गर्भनाल और सुप्राप्यूबिक क्षेत्रों की जांच करता है; जिगर, प्लीहा के किनारे को स्पर्श करें। यह याद रखना चाहिए कि आंतरिक महिला जननांग अंग केवल बढ़े हुए अवस्था में ही जांचे जाते हैं।
किडनी का पैल्पेशन, रेट्रोपरिटोनियल ट्यूमर दो हाथों से किया जाता है, जिनमें से एक को पीठ के निचले हिस्से के नीचे रखा जाता है।
जलोदर द्रव की उपस्थिति का निदान निम्नलिखित तकनीक द्वारा किया जाता है। दोनों हाथों को पेट की साइड की दीवारों पर सपाट रखा जाता है, जिसमें एक हाथ झटकेदार गति करता है; जबकि दूसरा हाथ इन झटकों (उतार-चढ़ाव) को महसूस करता है। पेट के टटोलने पर, ज्ञात बिंदुओं पर दर्द का पता लगाया जा सकता है, जो पेट के अंगों में भड़काऊ प्रक्रियाओं की विशेषता है। इस तरह के दर्द बिंदु पित्ताशय की थैली और परिशिष्ट (मैकबर्नी बिंदु, आदि) के क्षेत्र में पाए जा सकते हैं। पेट की दीवार के तनाव का निर्धारण करते समय, इसके थोड़े से तनाव (सबडिफेंस) के बारे में याद रखना आवश्यक है अस्थानिक गर्भावस्था(ब्रूड का लक्षण)। कुछ मामलों में, यदि पारंपरिक पैल्पेशन के परिणाम स्पष्ट नहीं हैं, तो पैगेंशटेकर तकनीक (पुशिंग मूवमेंट विधि का उपयोग करके दो-हाथ का पैल्पेशन), ओबराज़त्सोव-स्ट्रैज़ेस्को तकनीक (पर्क्यूशन पैल्पेशन) और अन्य का उपयोग किया जाता है।
पेट की टक्कर. पेट की टक्कर का उपयोग पेट की गुहा के ट्यूमर या अलग-अलग अंगों की रूपरेखा निर्धारित करने के लिए किया जाता है। सभी ट्यूमर और एनकैप्सुलेटेड सपुरेशन नीरसता देते हैं; आंतों, पेट - तानिका ध्वनि। उदर गुहा (अस्थानिक गर्भावस्था के दौरान रक्त सहित) में मुक्त तरल पदार्थ की उपस्थिति में, पेट के बीच में एक स्पर्शोन्मुख ध्वनि सुनी जा सकती है, और ढलान वाले स्थानों में सुस्ती; जब रोगी की स्थिति बदलती है, नीरसता की सीमाएँ बदल जाती हैं। जब मूत्राशय अधिक भर जाता है तो मूत्राशय भी सुस्त आवाज करता है, इसलिए प्रत्येक अध्ययन से पहले मूत्राशय को खाली करना आवश्यक है। जीजी जेंटर की सिफारिश के अनुसार, नाभि से शुरू होकर, पांच दिशाओं में पर्क्यूशन सबसे अच्छा किया जाता है।
पर्क्यूशन कभी-कभी भड़काऊ ट्यूमर के बीच विभेदक निदान में योगदान कर सकता है। इस उद्देश्य के लिए, जीजी जेंटर ने स्पाइना इलिय चींटी को टकराने का सुझाव दिया। बहुत अच्छा। पैल्विक दीवार से सटे पैरामीट्राइटिस के साथ, एक सुस्त ध्वनि सुनाई देती है; sactosalpinxes (प्यूरुलेंट, सीरस या खूनी सामग्री के साथ ट्यूब की पेशी सूजन) के साथ, एक स्पर्शोन्मुख ध्वनि बनी रहती है। व्यापक आंतों के आसंजन के साथ श्रोणि में ट्यूमर या एक्सयूडेट्स के साथ, पर्क्यूशन बॉर्डर और पैल्पेशन के बीच एक विसंगति हो सकती है; उत्तरार्द्ध ऊपर स्थित होगा।
यदि छोटे श्रोणि से ट्यूमर और एक्सयूडेट्स आते हैं, तो नाभि के नीचे परिभाषित नीरसता सीधे छोटे श्रोणि में जाती है।
उदर का परिश्रवण. प्रसूति विज्ञान की तुलना में स्त्री रोग में पेट का परिश्रवण बहुत कम आम है। इसका उपयोग, उदाहरण के लिए, एक लंबी अवधि की गर्भावस्था और श्रोणि से निकलने वाले एक बड़े ट्यूमर के बीच विभेदक निदान के लिए किया जाता है: भ्रूण के दिल की धड़कन की अनुपस्थिति गर्भावस्था के खिलाफ बोलती है। आंतों की गतिशीलता की उपस्थिति या अनुपस्थिति को निर्धारित करने के लिए परिश्रवण का भी उपयोग किया जाता है, उदाहरण के लिए, जब यह बाधित होता है। जब बांझपन का निदान करने के लिए उपयोग की जाने वाली नलियों के माध्यम से उड़ाया जाता है, तो पेट का परिश्रवण आपको ट्यूब से उदर गुहा में प्रवेश करने वाली हवा से सीटी की आवाज को पकड़ने की अनुमति देता है (यदि ट्यूब निष्क्रिय हैं)। ट्यूबरकुलस पेरिटोनिटिस के साथ महिला जननांग अंगों के तपेदिक के संयोजन के साथ परिश्रवण पेरिटोनियम के घर्षण के शोर को भी पकड़ सकता है। अंत में, बड़े गर्भाशय फाइब्रॉएड के साथ, पेट के परिश्रवण से ट्यूमर में फैली हुई वाहिकाओं की उपस्थिति के कारण एक कोमल बड़बड़ाहट का पता चलता है।
पेट और बाहरी जननांग की परीक्षा. रोगी मेज पर या स्त्री रोग संबंधी कुर्सी पर पहले स्थान पर रहता है। सबसे पहले पेट की बाहरी जांच की जाती है। इसके विन्यास, आकार, त्वचा को उनकी पैथोलॉजिकल विशेषताओं के साथ खींचा जाता है: निशान, फिस्टुलस ओपनिंग, हर्नियल प्रोट्रूशियंस, सैफेनस नसों का फैलाव, रंजकता, नाभि की स्थिति, गहराई में स्थित ट्यूमर से प्रोट्रूशियंस, पेट के बालों का झड़ना, सूजन पेट की दीवार, आदि
बाहरी जननांग की जांच करते समय, उनके विकास की डिग्री निर्धारित की जाती है, यह पता चला है कि शिशु की कोई विशेषताएं हैं (संकीर्ण जननांग अंतर, छोटे होंठ और भगशेफ का फलाव); किशोरों में, जघन क्षेत्र के बालों का रूप नोट किया जाता है। यदि बालों का झड़ना पबिस के ऊपर क्षैतिज रूप से समाप्त हो जाता है, तो यह इसके लिए विशिष्ट है महिला प्रकारयदि बालों का झड़ना सफेद रेखा के साथ नाभि की ओर बढ़ता है, तो यह पुरुष प्रकार का होता है और इन्फेंटिलिज़्म और इंटरसेक्स में होता है। अगला, बड़े और छोटे होंठों की जांच की जाती है (आकार, एडिमा, अल्सर, ट्यूमर, वैरिकाज़ वृद्धि, कॉन्डिलोमास)। जननांग अंतराल की जांच, बाद के बंद होने की डिग्री, पेरिनेम के आँसू और निशान पर ध्यान दें। जननांग भट्ठा को थोड़ा फैलाते हुए, हाइमन और योनि के वेस्टिबुल की जांच करें: भगशेफ, मूत्रमार्ग का बाहरी उद्घाटन और पैराओरेथ्रल मार्ग, बार्थोलिन ग्रंथियों के उत्सर्जन नलिकाओं का क्षेत्र। जिन लोगों ने जन्म दिया है, वे रोगी को तनाव देने के लिए मजबूर करते हैं, वे यह निर्धारित करते हैं कि योनि की दीवारों का कोई आगे बढ़ना या आगे बढ़ना है या नहीं।
पेट माप. माप। स्त्री रोग में पेट शायद ही कभी किया जाता है। बाद में वृद्धि या कमी की निगरानी के लिए - जलोदर के साथ, बड़े ट्यूमर के साथ उनकी वृद्धि की निगरानी के लिए इसकी आवश्यकता हो सकती है। नाभि के स्तर पर या ट्यूमर की सबसे बड़ी चौड़ाई के स्तर पर पेट की परिधि का माप सेंटीमीटर टेप के साथ किया जाता है।
द्वैमासिक अध्ययन. एक द्विहस्तीय योनि, संयुक्त या आंतरिक परीक्षा एक हाथ की उंगलियों को योनि में डालने के साथ की जाती है, जबकि दूसरा हाथ पेट की दीवार के माध्यम से उपांगों के साथ गर्भाशय को ठीक करता है। एक द्वैमासिक परीक्षा से पहले, मूत्राशय और मलाशय को खाली करना आवश्यक है। स्त्री की पहली या दूसरी स्थिति में स्त्री रोग संबंधी मेज या कुर्सी पर अध्ययन किया जाता है; अक्सर अध्ययन दूसरी स्थिति में किया जाता है। दूसरी स्थिति, निश्चित रूप से, गर्भाशय के अध्ययन के लिए आवश्यक है, उपांगों की स्थिति। द्वैमासिक परीक्षा अधिक बार दाहिने हाथ से की जाती है, जबकि बायां हाथ बाहरी होता है। डी.ओ. ओट ने बाएं हाथ को योनि में डालने और दाहिने हाथ से बाहर की ओर छूने की सलाह दी। लेकिन दाएं और बाएं दोनों हाथों से समान रूप से एक्सप्लोर करना सीखना सबसे अच्छा है। अध्ययन एक या दो उंगलियों के साथ किया जाता है (एक - अशक्तता में और एक फैली हुई हाइमन वाली लड़कियों में)। परीक्षक के हाथ की उंगलियों की स्थिति: तर्जनी और मध्यमा उंगलियों को बढ़ाया जाता है, अनामिका और छोटी उंगलियों को हथेली से दबाया जाता है, अँगूठावापस खींच लिया। तर्जनी और मध्य उंगलियां स्पर्श करने योग्य होती हैं, जिसके सुझावों पर, कुछ लेखकों के अनुसार, स्त्री रोग विशेषज्ञ की "आंख" रखी जाती है।
अध्ययन शुरू करते हुए, डॉक्टर रबर के दस्ताने पहनता है, धोया जाता है और कीटाणुरहित करता है, लेटी हुई महिला की जांघों के बीच खड़ा होता है, थोड़ा झुककर उसके ऊपर झुक जाता है दाहिना पैरएक बेंच या टेबल रेल पर। बाएं हाथ के अंगूठे और तर्जनी के साथ छोटे और बड़े होठों को अलग करने के बाद, डॉक्टर दाहिने हाथ की उंगलियों को योनि में डालते हैं, पेरिनेम को थोड़ा नीचे दबाते हैं। भगशेफ और मूत्रमार्ग के साथ अंगूठे के संपर्क से बचना आवश्यक है, जो सबसे संवेदनशील क्षेत्र हैं। जब योनि में डाला जाता है, तो उंगलियां योनि की पिछली दीवार के साथ सरकनी चाहिए।
एक विशिष्ट योजना के अनुसार द्वैमासिक अनुसंधान किया जाना चाहिए।
1. मूत्रमार्ग की एक साथ हल्की मालिश के साथ मूत्रमार्ग और स्केन मार्ग के क्षेत्र पर ध्यान देते हुए बाहरी जननांग की जांच करें; वे बार्थोलिन ग्रंथि के उत्सर्जन वाहिनी की जांच करते हैं (इसमें से एक रहस्य को निचोड़ने का प्रयास किया जाता है), स्केफॉइड फोसा और पेरिनेम।
2. योनि में उंगलियां डालकर, उसकी लंबाई और चौड़ाई, नमी की डिग्री, म्यूकोसा की तह, एक सेप्टम की उपस्थिति (यदि यह द्विभाजित है), ट्यूमर, निशान और घुसपैठ का निर्धारण करें। सामने की दीवार के माध्यम से, एक स्ट्रैंड आमतौर पर ध्यान देने योग्य होता है, छोटी उंगली की मोटाई मूत्रमार्ग होती है, जो विशेष रूप से इसकी दीवारों (क्रोनिक पैरा-यूरेथ्राइटिस) की घुसपैठ के दौरान तेजी से फैलती है।
योनि वाल्टों की जांच करते समय, उनकी गहराई निर्धारित की जाती है; विशेष रूप से गहरा पोस्टीरियर फोरनिक्स है, जिसमें संभोग के दौरान शुक्राणु जमा हो जाते हैं। फोरनिक्स के श्लेष्म झिल्ली का विस्थापन, ट्यूमर की उपस्थिति, प्रोट्रूशियंस, खराश या दबाव के साथ इसकी अनुपस्थिति, विशेष रूप से पोस्टीरियर फोर्निक्स के माध्यम से, डगलस स्पेस में ट्यूमर या एक्सयूडेट की उपस्थिति (या अनुपस्थिति) निर्धारित की जाती है।
3. योनि की जांच करने के बाद, उंगलियां गर्भाशय ग्रीवा के योनि भाग को महसूस करती हैं। इसका आकार, आकार (शंक्वाकार, बेलनाकार, बेलनाकार-शंक्वाकार), बाहरी गर्भाशय ओएस का आकार निर्धारित किया जाता है: अशक्त में, ग्रसनी गोल होती है, जिन्होंने जन्म दिया है - एक अनुप्रस्थ भट्ठा के रूप में। बच्चे के जन्म के बाद गर्भाशय ग्रीवा पर टूटने और निशान की उपस्थिति, ओवुला नाबोथी की उपस्थिति या अनुपस्थिति, ट्यूमर, विसर्जन (एक्ट्रोपियन), कटाव पर ध्यान दें। गर्दन की स्थिति भी नोट की जाती है (गर्भ का विस्थापन, त्रिक गुहा, पार्श्व); गर्भाशय ग्रीवा के विस्थापित होने पर गर्भाशय ग्रीवा की पैथोलॉजिकल स्थिति अक्सर पाई जाती है।
4. दाहिने हाथ की दो अंगुलियों से गर्भाशय की जांच करते समय उसके योनि भाग को ठीक करें, गर्भाशय को आगे और ऊपर की ओर उठाकर उसके तल को बाएं बाहरी हाथ की उंगलियों के पास लाएं। साथ ही, बाहरी हाथ की उंगलियों के साथ, पेट की दीवार पर धीरे-धीरे दबाएं, गर्भाशय के शरीर की पिछली सतह की जांच करने की कोशिश कर रही है। इस प्रकार, गर्भाशय दोनों हाथों के बीच स्थित होता है। गर्भाशय की जांच करते समय, इसके आकार, आकार, स्थिति, स्थिरता, संवेदनशीलता और गतिशीलता को निर्धारित करना आवश्यक है।
गर्भाशय की लंबाई, जो आम तौर पर गर्भाशय ग्रीवा के साथ 7-10 सेमी होती है, उस महिला की तुलना में अधिक होती है जिसने जन्म नहीं दिया है। गर्भाशय का निचला भाग छोटे श्रोणि के प्रवेश द्वार से आगे नहीं जाता है। शारीरिक स्थितियों के तहत, गर्भाशय में कमी रजोनिवृत्ति और रजोनिवृत्ति के साथ-साथ शिशुवाद और शोष में देखी जाती है। इसके ट्यूमर के साथ गर्भाशय में वृद्धि देखी जाती है। वयस्क महिलाओं का गर्भाशय नाशपाती के आकार का होता है, जो आगे से पीछे की ओर चपटा होता है।
सामान्य परिस्थितियों में, गर्भाशय एक निश्चित स्थिति में होता है, जो आंशिक रूप से तब बदलता है जब शरीर की स्थिति बदलती है (झूठ से खड़े होने और इसके विपरीत), तनाव के साथ, मूत्राशय, मलाशय आदि के अतिप्रवाह के साथ। गर्भाशय ग्रीवा और गर्भाशय का शरीर, पूर्वकाल में खुलता है। गर्भाशय का शरीर भी पूर्वकाल कोण पर मुड़ा हुआ होता है, और इसके अलावा, पूरा गर्भाशय सामने की ओर झुका होता है।
गर्भाशय के आकार को निर्धारित करने के बाद, इसकी स्थिरता पर ध्यान देना आवश्यक है (गर्भावस्था के दौरान नरम, गर्भाशय फाइब्रोमायोमा के साथ घना)। गर्भाशय की संवेदनशीलता को निर्धारित करना भी महत्वपूर्ण है। सामान्य गर्भाशय दबाव के प्रति संवेदनशील नहीं होता है; पैथोलॉजिकल मामलों में (एंडोमेट्रैटिस, डिम्बग्रंथि ट्यूमर), व्यथा दिखाई दे सकती है। दर्द तब भी देखा जा सकता है जब गर्भाशय एक द्वैमासिक परीक्षा के दौरान चलता है, जो गर्भाशय के उपांगों की सूजन या उसके चारों ओर सूजन संबंधी आसंजनों पर निर्भर हो सकता है।
अंत में, गर्भाशय की गतिशीलता की डिग्री निर्धारित की जाती है। आम तौर पर, विशेष रूप से जन्म देने वालों में, यह काफी मोबाइल होता है। गर्भाशय के बाहर निकलने या आगे बढ़ने के साथ, इसकी गतिशीलता अत्यधिक होगी। पैल्विक गुहा में एक्सयूडेट्स के साथ सीमित गतिशीलता देखी जाती है, पेरीयूटरिन ऊतक घुसपैठ, गर्भाशय से सटे अंगों के ट्यूमर के साथ आसंजन, या इसमें ट्यूमर के साथ।
गर्भाशय की जांच करने के बाद, वे इसके उपांगों को महसूस करने के लिए आगे बढ़ते हैं - ट्यूब और अंडाशय, गर्भाशय के लिगामेंटस तंत्र, साथ ही पेरियूटरिन ऊतक और पेरिटोनियम। स्वस्थ उपांगों के साथ, ट्यूब शायद ही कभी स्पर्शनीय होती हैं - 1/5 में, अंडाशय - केवल 1/3 महिलाओं में। उपांगों और पैरामीट्रियम का अध्ययन करने के लिए, आंतरिक हाथ की उंगलियां पार्श्व मेहराब में से एक में स्थित होती हैं, जबकि बाहरी हाथ को गर्भाशय के कोष के स्तर पर रखा जाता है, लेकिन मध्य रेखा के दाएं या बाएं। शोधकर्ता दोनों हाथों को एक साथ लाने का प्रयास करता है ताकि उपांगों को महसूस किया जा सके या अभिसारी उंगलियों से घुसपैठ की जा सके। ट्यूबों, अंडाशय, ट्यूमर या घुसपैठ के आकार, आकार, स्थिरता, व्यथा और गतिशीलता पर ध्यान देना आवश्यक है। उपांगों की भड़काऊ प्रक्रियाओं में, कभी-कभी अंडाशय और ट्यूब की अलग से जांच करना संभव नहीं होता है; केवल ट्यूमर, जिसे समूह के रूप में वर्णित किया गया है, निर्धारित किया जाता है। अस्थानिक गर्भावस्था के दौरान छोटे श्रोणि में रक्त निकलता है, लगभग हमेशा डगलस स्थान में जमा होता है, गर्भाशय को पूर्वकाल में धकेलता है और पीछे की योनि की दीवार या फोर्निक्स को फैलाता है।
यह याद रखना चाहिए कि मूत्राशय, मलाशय या सिग्मॉइड बृहदान्त्र का अतिप्रवाह गर्भाशय या उपांगों के एक ट्यूमर का अनुकरण कर सकता है। एक्सट्रेजेनिटल ट्यूमर पेल्विक कैविटी में भी स्थित हो सकते हैं।
उपांगों के बाद, गर्भाशय के सुलभ स्नायुबंधन की जांच की जाती है। आप गर्भाशय की पसली से वंक्षण नहर के आंतरिक उद्घाटन की ओर जाने वाले गोल स्नायुबंधन को महसूस कर सकते हैं, और गर्भाशय के पीछे की सतह (आंतरिक ओएस के स्तर पर) से फैले सैक्रो-यूटेराइन लिगामेंट्स को पीछे की ओर महसूस कर सकते हैं। भड़काऊ प्रक्रियाओं में, घुसपैठ के कारण पवित्र-गर्भाशय स्नायुबंधन को मोटा किया जा सकता है; गर्भाशय के अविकसितता या इसकी स्थिति में विसंगतियों के कुछ रूपों में, उन्हें छोटा किया जा सकता है।
पेरिओटरीन ऊतक, पेल्विक पेरिटोनियम और पेरिमेट्रियम को केवल तभी महसूस किया जाता है जब उनमें घुसपैठ (भड़काऊ या कैंसरयुक्त) या पेरिमेट्रिक (पेरिटोनियल) आसंजन और डोरियां हों, साथ ही ताजा या गाढ़ा स्राव हो। गर्भाशय की सीमित गतिशीलता भी पैरामीट्रियल या पेरिमेट्रिक आसंजनों की घुसपैठ के विकास के संकेतों में से एक है और चिपकने वाला या एक्सयूडेटिव पेरिमेट्राइटिस के एक्सयूडेट्स)।
मलाशय परीक्षा. ऐसे मामलों में जहां योनि परीक्षा ट्यूमर के कारण अपर्याप्त होती है या डगलस स्पेस में निकलती है, पैरामीटर में घुसपैठ करती है, गर्भाशय की पिछली सतह के आसंजन, और कुंवारी में भी, योनि परीक्षा को एक द्विपक्षीय रेक्टल परीक्षा द्वारा पूरक किया जाता है।
सर्वाइकल कैंसर के लिए रेक्टल परीक्षा अनिवार्य मानी जाती है, क्योंकि इससे मापदंडों में घुसपैठ का पता लगाना भी आसान हो जाता है।
कुछ मामलों में (रेक्टो-वेजाइनल सेप्टम की विशेषताओं का अध्ययन करने के लिए), एक संयुक्त रेक्टो-वेजाइनल परीक्षा की जाती है, जिसमें तर्जनी को योनि में और मध्यमा को मलाशय में डाला जाता है; बाहरी हाथ पेट की दीवार के माध्यम से पैल्विक अंगों को छूता है। दुर्लभ मामलों में, vesicouterine अंतरिक्ष का अध्ययन करने के लिए, अंगूठे को योनि के पूर्वकाल अग्रभाग में और तर्जनी को मलाशय में डाला जाता है। एनीमा के बाद, हमेशा रबर के दस्ताने में, रेक्टल परीक्षा की जाती है। तर्जनी को पेट्रोलियम जेली या हल्के से झाग के साथ लिटाया जाता है। उंगलियां अनहेल्दी होती हैं।



