Oštećen mozak. Organsko oštećenje mozga u djece. Ozljeda mozga i posttraumatska psihoza
PRIVATNA PSIHIJATRIJA
Poglavlje 16. Organske bolesti mozga. Egzogeni i somatogeni psihički poremećaji
Opća pitanja taksonomije
Ovo poglavlje obrađuje bolesti koje nastaju kao posljedica primarnog ili sekundarnog oštećenja moždanog tkiva, tj. organske bolesti. Iako je podjela na "organske i funkcionalne poremećaje naširoko korištena u medicini, u nekim slučajevima nije moguće povući jasnu granicu između ovih pojmova. Dakle, kod shizofrenije, koja se tradicionalno smatra funkcionalnom psihozom, nespecifični znakovi organske bolesti često se nalaze promjene u mozgu.Autori ICD-10 naglašavaju da izraz "organski" ne implicira da kod svih drugih duševnih bolesti nema promjena u strukturi živčanog tkiva, već ukazuje da je u ovom slučaju uzrok moždane bolesti. oštećenja ili je priroda te štete poznata.
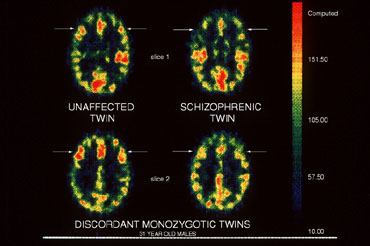
Očekuje se da ćemo u sljedećih nekoliko godina vidjeti neke važne poruke povezane s tim razvojem događaja. Ozbiljan gubitak sive tvari označen je crvenom i ružičastom bojom, a rezistentna područja plavom bojom. Primjer nedavnog relevantnog istraživanja. Identificirane komore u mozgu: Osobe sa shizofrenijom, uključujući one koji nikada nisu bili liječeni, obično imaju povećane komore u mozgu, što dokazuje više od 100 studija do danas.
Anatomija poremećaja raspoloženja: pregled strukturnih neuroimaging studija. Meta-analiza studija ventrikularnog proširenja i kortikalne sulkalne prominencije u poremećajima raspoloženja.
- Povećanje ventrikula kod shizofrenije.
- Meta-analiza studija zdravlja ventrikula: mozak.
- Usporedba s kontrolama ili pacijentima sa shizofrenijom.
Za razliku od funkcionalnih mentalnih poremećaja, metode proučavanja strukture i funkcije mozga široko se koriste u dijagnostici organskih bolesti (vidi odjeljke 2.2-2.4). Međutim, odsutnost izrazitih znakova patologije tijekom parakliničkog pregleda ne odbacuje dijagnozu organske bolesti. U tom smislu, u psihijatriji se pojam "organski" koristi nešto šire nego u neurologiji, a dijagnoza organskih bolesti uvelike se temelji na njihovim općim kliničkim manifestacijama.
Posljedice organskog oštećenja mozga
Magnetska rezonancija mozga strukturnih abnormalnosti u bipolarnom poremećaju. Magnetska rezonancija i poremećaji raspoloženja: lokalizacija bijele tvari i drugih subkortikalnih abnormalnosti. Neurološke abnormalnosti: Pojedinci sa shizofrenijom i manično-depresivnim poremećajem, uključujući one koji nikada nisu bili liječeni, imaju više neuroloških abnormalnosti, kao što je pokazano u više od 25 studija.
Oštećena kognitivna funkcija: Osobe sa shizofrenijom i manično-depresivnim poremećajem, uključujući one koji nikada nisu bili liječeni, imaju više neuropsiholoških abnormalnosti koje oštećuju njihovu kognitivnu funkciju, uključujući stvari poput obrade informacija i verbalnog pamćenja.
Glavni obilježja organske bolesti su izrazito pogoršanje pamćenja, intelektualni invaliditet, emocionalna inkontinencija i promjene osobnosti. Za označavanje čitavog kompleksa organskih psih
mentalni poremećaji, koristi se koncept psihoorganski sindrom, opisano u odjeljku 13.3.
Nemogućnost razlikovanja bipolarnog poremećaja od shizofrenije u smislu neuropsihološke funkcije.
- Neurokognitivno funkcioniranje bolesnika sa shizofrenijom: pregled.
- Kognitivna nefleksibilnost i prefrontalna disfunkcija u shizofreniji i maniji.
To je pokazano u najmanje 50 različitih studija. Takve osobe ne shvaćaju da su bolesne i stoga obično ne prihvaćaju svojevoljno liječenje. Istraživanja pokazuju da je ova smanjena svijest vjerojatno posljedica smanjene funkcije u prefrontalnom području mozga. Ti su ljudi tako slični nekim pacijentima s moždanim udarom, a zbog oštećenja mozak nisu svjesni svog invaliditeta i poriču ga. To je problem jer sve više istraživanja o shizofreniji pokazuju da što se prije liječi osoba s ovim poremećajem mozga, to je bolji ishod za tu osobu.
Sukladno vodećem etiološkom čimbeniku, uobičajeno je organske bolesti dijeliti na endogene i egzogene, pri čemu se pretpostavlja da psihosocijalni čimbenici ne mogu biti glavni uzrok organskih bolesti. Međutim, uvijek treba uzeti u obzir uvjetovanost prihvaćenih klasifikacija, budući da pojedinačne manifestacije psihoze odražavaju cijeli kompleks interakcije između vanjskih bioloških i psiholoških čimbenika, nasljeđa i ustavnog sklopa.
Organsko oštećenje mozga u djece
Odgađanje liječenja dovodi do znatno lošijeg ishoda. Utječe li penetracija na dugotrajni nepodnošljivi ishod liječenja kronične shizofrenije? Demencija je pad mentalnih funkcija koji može ometati sposobnost obavljanja svakodnevnih aktivnosti. Umjesto toga, opisuje skup simptoma koji se obično pojavljuju zajedno i mogu biti uzrokovani određenim stanjima. Prema Nacionalnom institutu za neurološke poremećaje i moždani udar, u Sjedinjenim Državama ima gotovo 7 milijuna ljudi s demencijom.
Unatoč velikoj raznolikosti uzroka koji mogu uzrokovati organska oštećenja mozga (infekcije, intoksikacije, ozljede, tumori, krvožilne bolesti itd.), postoji značajna sličnost između manifestacija različitih organskih bolesti. Jedan pokušaj da se to objasni jest pojam egzogenog tipa reakcija, predložio njemački psihijatar K. Bongeffer (1908., 1910.). U njegovim radovima izražava se mišljenje da je u procesu filogeneze ljudski mozak razvio ograničen broj standardnih reakcija na sve moguće vanjske utjecaje. Stoga, kao odgovor na različite štetne učinke, nastaju reakcije istog tipa. Zaključci K. Bongeffera temeljeni su na analizi manifestacija zaraznih, intoksikacijskih i traumatskih psihoza. Pojava u 20.st nove otrovne tvari, infekcije (na primjer, AIDS), prethodno nepoznati štetni čimbenici (ozljeda zračenjem) pokazali su temeljnu ispravnost glavnih odredbi ovog koncepta.
Demencije se klasificiraju na različite načine. Neki liječnici i znanstvenici klasificiraju demenciju kao kortikalnu ili subkortikalnu. Kortikalna demencija nastaje kao posljedica oštećenja ili oštećenja kore velikog mozga. To je vanjski sloj mozga i povezan je s pamćenjem i jezikom, kao i s mnogim drugim aspektima svijesti. Kortikalne demencije često rezultiraju gubitkom pamćenja i jezičnih vještina.
Subkortikalna demencija nastaje kao posljedica oštećenja ili oštećenja dijelova mozga ispod kore velikog mozga. Budući da korteks može biti netaknut, osobe sa supkortikalnom demencijom rijetko imaju gubitak pamćenja i jezične probleme. Umjesto toga, osobe sa subkortikalnom demencijom mogu doživjeti promjene u ponašanju i osobnosti koje dovode do društveno neprikladnih i neobičnih aktivnosti.
Sindromi egzogenog tipa uključuju:
astenični sindrom
sindromi poremećaja svijesti (delirij, amentija, poremećaj sumraka, ošamućenost, stupor, koma)
halucinoza
epileptiformni paroksizmi
Korsakovljev amnestički sindrom
demencija.
Treba imati na umu da navedeni sindromi nisu tipični za endogene funkcionalne psihoze (shizofreniju i MDP). Međutim, među manifestacijama organskih bolesti mogu postojati i poremećaji slični manifestacijama endogenih psihoza - delirij, depresija, katatonični simptomi. Donekle se pojava takvih simptoma može objasniti na temelju teorije evolucije i rastakanja mentalnih poremećaja (vidi odjeljak 3.5 i tablicu 3.1).
Neki oblici demencije su progresivni, što znači da se s vremenom pogoršavaju. Alzheimerova bolest, demencija Lewyjevih tjelešaca i frontotemporalna demencija su svi oblici progresivne demencije. Liječnici i znanstvenici slabo razumiju većinu progresivnih oblika demencije te ih je teško ili nemoguće liječiti. Ostali oblici demencije, posebno oni uzrokovani čimbenicima kao što su medicinske reakcije, zlouporaba alkohola i pothranjenost, obično su privremeni i reverzibilni.
Loša osobna higijena i izgled. Depresija; poremećaji spavanja. Loša procjena. Inkontinencija.
- Zaborav, posebno nedavnih događaja.
- Nepredvidivo, ponekad nasilno ponašanje.
- Zbunjenost.
- Gubitak interesa za normalne aktivnosti.
- Dezorijentacija, osobito noću.
Vodeći sindrom može ukazivati na akutnu ili kroničnu prirodu bolesti, ukazati na početnu
nih manifestacija bolesti ili njezinog konačnog stadija (ishoda). Dakle, astenični simptomi se promatraju u početnom razdoblju bolesti koje se sporo razvijaju ili u razdoblju oporavka. Obilni psihotični produktivni simptomi (ošamućenost, delirij, halucinoza) često se javljaju s akutnim početkom bolesti ili njezinim kasnijim egzacerbacijama. Krajnja stanja odgovaraju takvim negativnim poremećajima kao što su demencija, Korsakoffov sindrom, grube promjene osobnost, često u kombinaciji s kritičkim poremećajem, euforijom i samozadovoljstvom.
Patološke manifestacije kod odraslih
Ljudi se potiču da vode dnevnik svojih simptoma kako bi obavijestili svog liječnika. Liječnik također može pitati članove obitelji ili bliske prijatelje o prirodi simptoma pacijenta. Tijekom anamneze, liječnik može postaviti pitanja vezana uz pacijentove prehrambene navike i upotrebu alkohola kako bi ustanovio moguće uzroke demencije koji bi mogli biti reverzibilni. Tijekom fizičkog pregleda liječnik će vjerojatno procijeniti neurološku funkciju provjerom pacijentovih refleksa, ravnoteže i koordinacije.
U MKB-10 sustavnost organskih poremećaja temelji se prvenstveno na identifikaciji vodećeg sindroma - rubrike:
F00-F03 - demencija,
F04 - Korsakovljev sindrom,
F05 - delirij,
F06 - drugi produktivni organski psihički poremećaji (halucinoza, deluzije, katatonija, depresija, astenija, histeroformni simptomi),
Oštećenje GM djeteta tijekom trudnoće i tijekom poroda
Liječnik može obaviti pregled mentalnog zdravlja kako bi procijenio stadij nečije demencije. Tijekom pregleda liječnik može pacijentu postavljati različita pitanja s ciljem testiranja pacijentove svijesti o okolini, sposobnosti rješavanja problema i sposobnosti pamćenja. Primjeri ispitnih stavki mogu uključivati.
Situacijska pitanja poput "Koja je ovo godina?" Ili "Koja je adresa ovog ureda?" Sjećanje i opoziv kratki popis bodova Brojanje unatrag ili pisanje riječi unatrag Imenovanje poznatih predmeta u sobi kada kliničar pokaže na njih. jednostavne upute ili pisanje jednostavne rečenice. Osim toga, mogu se učiniti testovi krvi i urina kako bi se provjerila stanja koja uzrokuju demenciju. To može uključivati testove na nedostatak vitamina, trovanje ili infekciju. Uzorak likvora također se može upotrijebiti s lupkom za provjeru infekcija u mozgu ili leđnoj moždini.
F07 Promjene osobnosti u organskoj bolesti.
Ovo poglavlje ne daje opise određenih bolesti, koje bi zapravo također trebalo smatrati organskim. Dakle, epilepsija je u ICD-10 klasificirana kao neurološki poremećaj, ali ovu bolest karakteriziraju psihički poremećaji koji odgovaraju pojmu psihoorganskog sindroma (demencija, promjene osobnosti), a to se može uzeti u obzir u dijagnozi u oblik dodatnog koda. Psihoorganski sindrom i sindromi egzogenog tipa često nastaju i kao posljedica zlouporabe psihoaktivnih tvari (alkoholizam, narkomanija, ovisnost o opojnim drogama), no zbog posebnog društvenog značaja ovih bolesti izdvojeni su u zasebnu klasu. u ICD-10 i raspravljano u 18. poglavlju.
Slikovni testovi, kao što su testovi magnetske rezonancije i kompjutorizirana aksijalna tomografija, mogu se koristiti za traženje znakova moždanih poremećaja koji mogu biti posljedica traume, moždanog udara ili tumora. To liječnicima omogućuje utvrđivanje temeljnog uzroka demencije ili poduzimanje koraka za sprječavanje mogućih uzroka demencije. Međutim, slikovni testovi su ograničeni i ne mogu identificirati mnoge moždane abnormalnosti koje su obilježje progresivnih demencija, poput plakova i zapetljanja kod Alzheimerove bolesti i Lewisovog tijela kod Lewisove demencije.
Atrofične (degenerativne) bolesti mozga
Atrofični procesi uključuju niz endogenih organskih bolesti, čija je glavna manifestacija demencija - Alzheimerova bolest, Pickova bolest, Huntingtonova koreja, Parkinsonova bolest i još neke rijetke bolesti. U većini slučajeva ove bolesti počinju u odrasloj i starijoj dobi bez očitog vanjskog uzroka. Etiologija je uglavnom nejasna. Za neke bolesti dokazana je vodeća uloga nasljeđa. Patološkoanatomskim pregledom otkrivaju se znakovi žarišne ili difuzne atrofije bez upale ili
Liječenje demencije često ovisi o liječenju temeljnog uzroka. Ako je demencija uzrokovana interakcijama lijekova ili zlouporabom droga ili alkohola, demenciju je moguće preokrenuti prestankom uzimanja lijeka ili tvari. U nekim slučajevima, demencija uzrokovana tumorom ili lezijom mozga može se liječiti i riješiti uklanjanjem tumora ili lezije. Međutim, oštećenje tumora ili lezije uzrokovane funkcijom tkiva i mozga mogu biti trajne.
U slučaju progresivnih demencija ili demencija uzrokovanih traumatskom ozljedom mozga, rijetko postoji lijek. Međutim, postoje dostupne opcije liječenja koje mogu umanjiti ili stabilizirati simptome pacijenata i, u nekim slučajevima, odgoditi potrebu za kućnom njegom kod kuće.
teška vaskularna insuficijencija. Značajke kliničke slike prvenstveno ovise o mjestu atrofije (vidi odjeljak 1.1.3).
Alzheimerova bolest
Kliničke manifestacije i patoanatomska slika ovu bolest opisao je njemački psihijatar A. Alzheimer 1906. godine. Bolest se temelji na primarnoj difuznoj atrofiji cerebralnog korteksa s dominantnom lezijom parijetalnog i temporalnog režnja, kao i izrazitim promjenama u subkortikalnim ganglijima. Kliničke manifestacije ovise o dobi početka i prirodi atrofije.
Postoje određeni lijekovi koje liječnik može propisati kako bi pokušao smanjiti simptome demencije. Neki od tih lijekova dizajnirani su za održavanje razine neurotransmitera u mozgu koji se zove acetilkolin, a koji je važan za rad mozga. Drugi lijekovi djeluju na reguliranje funkcije neurotransmitera glutamata, koji je važan za učenje i pamćenje.
Bihevioralni ili mentalni simptomi uzrokovani demencijom mogu se najprije liječiti metodama bez lijekova. To obično uključuje prepoznavanje okidača za simptome i pokušaj rješavanja problema. U mnogim slučajevima to uključuje promjene okoline u kojoj pacijent živi, kao što je pojednostavljenje okoline ili povećanje vremena između događaja podražaja.
Tipični slučajevi bolesti koje opisuje autor povezani su s presenilnom dobi (od 40 do 60 godina). Žene obolijevaju 3 puta (prema nekim izvorima 8 puta) češće od muškaraca. Slika bolesti određena je izraženim oštećenjem pamćenja i inteligencije, grubim poremećajem praktičnih vještina, promjenama osobnosti (potpuna demencija). Međutim, za razliku od drugih degenerativnih procesa, bolest se razvija postupno. U prvim stadijima uočavaju se elementi svijesti o bolesti (kritičnost), a poremećaji ličnosti nisu izraženi („očuvanje jezgre ličnosti“). Vrlo brzo dolazi do apraksije – gubitka sposobnosti za izvođenje uobičajene radnje(obući se, kuhati, pisati, ići na WC). Često postoje poremećaji govora u obliku dizartrije i logoklonije (ponavljanje pojedinih slogova). Pri pisanju se također mogu naći ponavljanja i izostavljanja slogova i pojedinih slova. Sposobnost brojanja se obično gubi. Vrlo je teško shvatiti situaciju - to dovodi do dezorijentacije novo okruženje. U početnom razdoblju mogu se uočiti nestabilne sumanute ideje progona i kratkotrajni napadi zamagljenja svijesti. U budućnosti se često pridružuju žarišni neurološki simptomi: oralni i hvatalni automatizam, pareza, povećan tonus mišića, epileptiformni napadaji. Istodobno, fizičko stanje i aktivnost pacijenata dugo ostaju netaknuti. Tek u kasnijim fazama uočava se veliki poremećaj ne samo mentalnih, već i fizioloških funkcija (marazam) i smrt od interkurentnih uzroka. Prosječno trajanje bolesti je 8 godina.
Osim liječenja bez lijekova, liječnik može preporučiti određene lijekove za kontrolu bihevioralnih ili psihijatrijskih simptoma. Važno je da se ti lijekovi koriste prema uputama liječnika. Osobe s demencijom imaju veću vjerojatnost da će doživjeti ozbiljne nuspojave ovih lijekova nego drugi ljudi. Lijekovi koji se mogu davati pacijentima s bihevioralnim ili psihijatrijskim simptomima uključuju.
Za liječenje depresije i lošeg raspoloženja Za liječenje tjeskobe ili verbalnog disruptivnog ponašanja Za liječenje halucinacija, deluzija ili agresije. Lijekovi koji se koriste za liječenje drugih stanja mogu izazvati zbunjenost ili sedaciju; pitajte mogu li se promijeniti ili ukinuti.
- Sedativi za liječenje problema sa spavanjem.
- Lijekovi prikladni za liječenje osnovnog stanja.
- Potaknite što više aktivnosti.
- Nesreća kod kuće.
- Poduzmite mjere protiv lutanja pacijenata.
47-godišnji pacijent primljen je na kliniku zbog abnormalnog ponašanja i pojedinačnih izjava koje ukazuju na sumanute ideje proganjanja. Iz anamneze je poznato da je rani razvoj tekao bez problema. Odrasla je u radničkoj obitelji, najstarija od dvije kćeri. Sporedno obrazovanje. Nikada se nije udavala, uvijek je pokazivala sklonost društvenom radu. Nakon
škole ušla je u tvornicu električnih lampi, gdje je radila cijeli život. Za visoku produktivnost rada nagrađivana je priznanjima i stimulacijama. Somatski zdrav, gotovo nikad nije išao liječniku (osim nekoliko blažih napada peptičkog ulkusa). Menstruacija je neredovita, nema pritužbi u tom pogledu. Prije otprilike godinu i pol produktivnost rada naglo je pala: velika serija svjetiljki je odbijena. Pacijent je prebačen s pokretne trake u odjel tehničke kontrole. Međutim, na poslu je pokazivala nespretnost, tromost, dapače, bila je bespomoćna. Potpuno sam izgubio interes za socijalni rad. Nije izlazio iz kuće. Gledajući kroz prozor, pitala je sestru kakvi to ljudi hodaju ispred kuće. Bio je hospitaliziran.
U klinici izgleda zbunjeno, oprezno promatra druge pacijente. Na odjelu uvijek veže glavu rupčićem, oblači nekoliko bluza i kućnih haljina odjednom, a ponekad krivo zakopča gumbe. Pokušava koristiti šminku, ali je nanosi krajnje nemarno. Nije moguće identificirati sistematizirane zablude, ali često ne može pronaći svoje stvari na noćnom ormariću, izjavljuje: “Vjerojatno je to uzela jedna od djevojaka, ali nisam pohlepan: neka uzmu što žele. .” S liječnikom rado razgovara, malo muca, neke riječi teško izgovara. Čini greške u najjednostavniji račun, iznenađen je što je dobiven pogrešan odgovor. Misli da je to zbog tjeskobe. Kad je pisala u svoje ime, Lydia je dva puta napisala slog "di". Ne može objasniti najjednostavnije poslovice i izreke, ne sjeća se imena prstiju na rukama. Bio sam uzrujan kad sam saznao da je u planu prijava invalidnosti. Tvrdila je da joj treba malo odmora - a onda će se nositi s bilo kojim poslom.
Ovako rani početak bolesti je relativno rijedak, a naziva se tzv presenilna (presenilna) demencija Alzheimerov tip. Mnogo češće, aktivni atrofični proces počinje u starijoj dobi (70-80 godina). Ova vrsta bolesti se zove senilna demencija. Mentalni defekt u ovoj varijanti bolesti je grublje izražen. Postoji kršenje gotovo svih mentalnih funkcija: grubi poremećaji pamćenja, inteligencije, poremećaji nagona (proždrljivost, hiperseksualnost) i potpuni nedostatak kritičnosti (potpuna demencija). Postoji proturječnost između dubokog oštećenja moždanih funkcija i relativnog somatskog blagostanja. Pacijenti pokazuju ustrajnost, podižu i pomiču teške stvari. Karakteristične su lude ideje o materijalnoj šteti, konfabulacija, depresivna, zlonamjerna ili, obrnuto, dobronamjerna pozadina raspoloženja. Poremećaji pamćenja rastu u skladu s Ribotovim zakonom. Bolesnici se stereotipno prisjećaju slika iz djetinjstva (ekmnezija - “pomak u prošlost”). Pogrešno predstavljaju svoje godine. Ne prepoznaju rođake: kćer nazivaju sestrom, unuka - "šefom". Amnezija dovodi do dezorijentacije. Pacijenti ne mogu procijeniti situaciju, upadaju u bilo kakav razgovor, komentiraju, osuđuju tuđe postupke, postaju mrzovoljni. Često se viđa danju
pospanost i pasivnost. Navečer pacijenti postaju nervozni: pregledavaju stare papire, trgaju krpe s odjeće kako bi svezali stvari u čvor. Ne shvaćaju da su kod kuće, pokušavaju izaći na vrata (noćna “cestarina”). Oštar pad aktivnosti može ukazivati na pojavu somatske bolesti, dok pacijenti ne izražavaju pritužbe sami. Smrt nastupa nakon nekoliko godina, kada se psihičkim poremećajima pridruže teški somatski poremećaji.
Patoanatomska slika senilne demencije i Alzheimerove bolesti ne razlikuje se značajno (vidi odjeljak
To je u najnovijim klasifikacijama omogućilo da se te bolesti smatraju jednom patologijom. U isto vrijeme, presenilna psihoza koju opisuje Alzheimer smatra se atipično ranom varijantom bolesti. Klinička dijagnoza može se potvrditi rendgenskom kompjutoriziranom tomografijom i MRI (proširenje ventrikularnog sustava, stanjivanje korteksa).
Etiologija ovih poremećaja je nepoznata. Opisuju se i slučajevi obiteljskog nasljeđa (pretpostavlja se da je bolest povezana s anomalijom kromosoma 21) i sporadične (nevezane uz nasljeđe) varijante bolesti. Pretpostavlja se da značajnu ulogu u patogenezi bolesti ima nakupljanje amiloida (senilni plakovi, naslage u stijenci krvnih žila) i smanjenje funkcije kolinergičkog sustava mozga. Također se pretpostavlja da prekomjerno nakupljanje spojeva aluminija u mozgu također može igrati određenu ulogu.
Metode etiotropnog liječenja su nepoznate, tipični nootropici su neučinkoviti. Inhibitori kolinesteraze (amiridin, fizostigmin, aminostigmin) koriste se kao nadomjesna terapija, ali su učinkoviti samo kod “blage” demencije, tj. u ranoj fazi bolesti. U slučaju produktivnih psihotičnih simptoma (deluzije, disforija, agresija, konfuzija) koriste se male doze antipsihotika kao što su haloperidol i sonapax. Prema općim medicinskim indikacijama, koriste se i simptomatska sredstva.
Pickova bolest
A. Pick opisao je ovu bolest 1892. Kao i tipična Alzheimerova atrofija, često počinje u presenilnoj dobi (prosječna dob početka je 54 godine). Ova bolest je puno rjeđa od Alzheimerove bolesti. Među oboljelima je nešto više žena, ali njihova prevaga nije toliko značajna. Patološki supstrat je izolirana atrofija korteksa, prvenstveno u frontalnim, rjeđe u frontotemporalnim regijama mozga.
Već u početnom stadiju vodeći poremećaji u klinici bolesti su grubi poremećaji ličnosti i mišljenja, potpuno izostaje kritičnost (potpuna demencija), poremećena je procjena situacije, bilježe se poremećaji volje i sklonosti. Automatizirane vještine (brojanje, pisanje, profesionalni pečati) traju dosta dugo. Bolesnici mogu čitati tekst, ali je njegovo razumijevanje znatno oštećeno. Poremećaji pamćenja javljaju se puno kasnije od promjena osobnosti i nisu toliko izraženi kao kod Alzheimerove bolesti i vaskularne demencije. Ponašanje često karakterizira pasivnost, aspontanost. S prevladavanjem oštećenja preorbitalnih dijelova korteksa, uočava se grubost, nepristojan jezik i hiperseksualnost. Govorna aktivnost je smanjena, karakteristična "simptomi stajanja" - stalno ponavljanje istih obrata, prosudbi, stereotipno izvođenje prilično složenog niza radnji. Psihičko stanje dugo vremena ostaje dobro, samo u kasnijim fazama postoje kršenja fizioloških funkcija, koje su uzrok smrti pacijenata. Prosječno trajanje bolesti je 6 godina.
Bolesnik star 56 godina, vojnik, primljen je na liječenje na zahtjev rodbine zbog smiješne dezhibicije. Iz anamneze je poznato da se u djetinjstvu i mladosti razvijao bez obilježja, po uzoru na oca upisao je Višu vojnu školu. U braku preko 30 godina, dva odrasla sina žive odvojeno. Uvijek je bio dobar, vrijedan muž, puno je pomagao po kući, znao je nešto napraviti. Dobro napredovao. Posljednjih godina u činu pukovnika radio je kao nastavnik na Vojnoj akademiji. Puši, umjereno pije alkohol.
Tijekom prošle godine supruga bilježi promjenu u karakteru pacijenta: postao je nasmijan, nemiran, glup. Više puta priča iste šale, kritizira njezin rad, ali ne radi ništa po kući. Ispravno ispunjava sve njezine zahtjeve, ali odbija raditi i na najmanju prepreku. Dobro vozi auto, ali jednom je u punoj brzini bacio volan i počeo pažljivo proučavati kartu. Nije mogao razumjeti zašto ga žena grdi kad su bili u jarku.
Nasmiješen u uredu. Posebno animiran kada komunicira sa ženama, pokušavajući ih poljubiti, dajući komplimente. Točno imenuje tekući mjesec, dan u tjednu, godinu rođenja, ime liječnika, ali u razgovoru se lako odvrati od teme razgovora. Na isti način počinje se prisjećati kako je "mlad dvorio unuku grofa Sandunova". Žali: "Šteta što nema gitare - ja bih ti pjevao." Voljno pjeva istu pjesmu bez pratnje, ne stideći se neispisivih izraza. Cijeli dan stoji ispred prozora i čeka auto koji donosi hranu na odjel. Svakih 5 minuta dotrči do vrata bifea i pita da li je ručak donesen, iako je kroz prozor vidio da auto nije stigao.
Pasivnost se povećala tijekom sljedećih pola godine; zašutio, proveo dan sjedeći na krevetu, ravnodušno promatrajući događaje koji su se odvijali oko njega.
Etiologija bolesti je nepoznata. Patoanatomska slika razlikuje se od Alzheimerove lokalizacije atrofije. Prevladava simetrična lokalna atrofija gornjeg korteksa bez uvrnutih neurofibrila u neuronima (Alzheimerovo klupko) karakteristično za Alzheimerovu bolest i nagli porast broj senilnih (amiloidnih) plakova. Natečeni neuroni sadrže argirofilna Pick tjelešca; primjećuje se i rast glije.
Znakovi atrofije mogu se otkriti na kompjutoriziranoj tomografiji i MRI kao dilatacija ventrikula (osobito prednjih rogova), povećani sulkusi i vanjski hidrocefalus (uglavnom u prednjim regijama mozga). učinkovite metode nema liječenja. Propisani su simptomatski lijekovi za korekciju ponašanja (neuroleptici).
Druge atrofične bolesti
Kod Parkinsonove bolesti i Huntingtonove koreje vodeći su neurološki simptomi, demencija se javlja nešto kasnije.
Huntingtonova koreja- nasljedna bolest koja se prenosi autosomno dominantno (patološki gen nalazi se na kratkom kraku 4. kromosoma). Prosječna dob u trenutku početka bolesti je 43-44 godine, ali se često puno prije manifestacije bolesti bilježe znakovi neurološke disfunkcije i patologije ličnosti. Samo u '/3 bolesnika psihički poremećaji javljaju se istovremeno s neurološkim ili im prethode. Češće do izražaja dolazi hiperkineza. Demencija ne raste tako katastrofalno, radna sposobnost je dugo očuvana. Pacijenti dobro izvode automatizirane radnje, ali zbog nemogućnosti snalaženja u novoj situaciji i oštrog pada pažnje, učinkovitost rada se smanjuje. U udaljenom stadiju (i to ne kod svih pacijenata) razvijaju se samozadovoljstvo, euforija i spontanost. Trajanje bolesti je prosječno 12-15 godina, ali u 1/3 slučajeva postoji dug životni vijek.Za liječenje hiperkineze koriste se antipsihotici (haloperidol) i metildopa, ali je njihov učinak samo privremen.
Parkinsonova bolest počinje u dobi od 50-60 godina. Degeneracija prvenstveno zahvaća substantia nigra. Vodeća je neurološka simptomatologija, tremor, akinezija, hipertonus i mišićna rigidnost, a intelektualni defekt izražen je samo u 30-40% bolesnika. Sumnjičavost, razdražljivost, sklonost ponavljanju, nametljivost (akairiya) su karakteristični. Postoje i poremećaji pamćenja, smanjenje razine prosuđivanja. Za liječenje se koriste M-kolinolitici, levodopa, vitamin B 6.
Vaskularne bolesti mozga
U ovu skupinu bolesti spadaju psihički poremećaji kod cerebralne ateroskleroze, hipertenzije i hipotenzije. Treba imati na umu da sve bolesti praćene promjenama u žilama mozga mogu dati vrlo slične kliničke manifestacije. Stoga je potrebno pažljivo diferencijalna dijagnoza.
Razvoj mentalnih poremećaja u cerebralna ateroskleroza postupan. Jasnoj manifestaciji bolesti u dobi od 50-65 godina prethodi dugo razdoblje pseudo-neurasteničnih pritužbi na glavobolje, vrtoglavicu, tinitus, umor, emocionalnu labilnost. Karakteristični su poremećaji spavanja: bolesnici dugo ne mogu zaspati, često se bude usred noći, ne osjećaju dovoljno odmora ujutro i osjećaju pospanost tijekom dana. Budući da aterosklerotične promjene često zahvaćaju srce, pritužbe na smetnje u njegovom radu (kratkoća daha, tahikardija, srčane aritmije) često prethode ili prate moždane simptome.
Znak izrazitih organskih promjena u mozgu su stalne tegobe na gubitak pamćenja. U početku bolesti poremećaji pamćenja očituju se hipomnezijom i anekforijom. Bolesnici ne pamte dobro nova imena, sadržaj pročitanih knjiga i pogledanih filmova, potrebni su im stalni podsjetnici. Kasnije se uočava progresivna amnezija u vidu ispadanja iz sjećanja sve dubljih slojeva informacija (sukladno Ribotovom zakonu). Tek u završnim stadijima bolesti moguće je formiranje fiksacijske amnezije i Korsakovljevog sindroma.Karakterističan je izrazit kritički stav prema bolesti, depresija zbog svijesti o svom defektu. Pacijenti se aktivno žale na loše zdravlje svojim rođacima i liječniku, pokušavaju sakriti nedostatak od stranaca i koriste detaljne zapise kako bi nadoknadili oštećenje pamćenja. Za cerebralnu sklerozu tipični su slabodušnost s pretjeranom sentimentalnošću, plačljivost i izražena emocionalna labilnost. Često se depresija javlja u pozadini traumatskih događaja i nije povezana s vanjskim uzrocima. Spuštena pozadina raspoloženja pojačava se na pozadini umora (češće navečer). U tim slučajevima pacijenti su skloni preuveličati težinu svojih psihičkih i somatskih poremećaja.
Karakteristična značajka vaskularnih bolesti mozga je posebna vrsta dinamike u obliku "treperenja" patoloških simptoma na pozadini opće progresivne dinamike poremećaja. Vjeruje se da je titranje posljedica promjene
vaskularni tonus i reološka svojstva krvi. Postoji izrazita osjetljivost bolesnika na promjene vremenskih uvjeta i geomagnetske fluktuacije. Oštro pogoršanje dobrobiti i intelektualno-mnestičkih funkcija može se spontano ili u pozadini tekuće terapije zamijeniti privremenim poboljšanjem radne sposobnosti i domišljatosti. U pozadini oštrog smanjenja cerebralnog protoka krvi, neočekivanog porasta ili pada krvnog tlaka, često se opažaju akutne psihotične epizode. Češće od ostalih psihoza javljaju se napadaji s pomućenjem svijesti i psihomotornom agitacijom poput stanja sumraka ili delirija. U većini slučajeva moguće je pratiti odnos između fluktuacija hemodinamskih parametara i mentalnog stanja, ali ne postoji potpuni paralelizam između ovih čimbenika. I porast i nagli pad krvnog tlaka mogu dati sličnu kliničku sliku.
59-godišnji bolesnik, inženjer topline, premješten je s terapijskog odjela na psihijatrijsku kliniku zbog nastupa akutnog psihotičnog stanja praćenog psihomotornom agitacijom i poremećajem svijesti.
Iz anamneze je poznato da je majka bolesnice bolovala od koronarne bolesti srca, umrla u 63. godini od infarkta miokarda. Otac - vojnik, poginuo u prometnoj nesreći. Rano djetinjstvo bolesnika prošlo je bez obilježja. Bio je marljiv učenik u školi i institutu, koji se razlikovao po malo sramežljivosti i neodlučnosti. Oženio se kolegicom iz razreda. Odnosi u obitelji su dobri; kći i sin žive odvojeno od roditelja. Pacijent je uspješno napredovao, ali se stalno bojao da se neće moći nositi s novim položajem, bio je zabrinut, pitao je suprugu za savjet. Kao šef, uvijek je bio nezadovoljan nemarom i tromošću svojih podređenih, nastojao ih je držati u strogosti. Ne zlorabi alkohol, prestao je pušiti prije 12 godina.
U 47. godini života prvi put se javio napadaj srčane boli. Ispitano u bolnici. Identificirani su trajni porast krvnog tlaka do 170/100 mm Hg, prolazni znakovi ishemije na EKG-u. Od tada je stalno uzimao lijekove za snižavanje krvnog tlaka, nosio je sa sobom nitroglicerin, ali dugo se napadaji nisu ponavljali. Od 56. godine, napominje, počeo je sve lošije podnositi posao: brzo se umarao, a često su se javljale i uporne glavobolje. Istodobno je krvni tlak održavan na uobičajenoj razini (150-160/90 mm Hg). Primijetio sam da se ne mogu uvijek sjetiti što je planirano za tekući dan. Odlazeći u trgovinu, pokušao sam napraviti popis potrebnih proizvoda. Odnosi sa sinom su se pogoršali, jer je pacijentica postala izbirljivija prema njemu; optužio svog sina da malo pažnje posvećuje svojoj djeci; inzistirao da unuka ode u drugu školu i živi s njihovom obitelji. Bio je vrlo brižan djed. Često je plakao kad njegova unuka nije dobila dovoljno dobru ocjenu. Tijekom protekle godine više puta je uzeo bolovanje zbog napadaja fibrilacije atrija. Uočio je da su povezani s "nepovoljnim" danima i vremenskim promjenama, pedantno zapisivao podatke o vremenu i
blagostanje. Poslan je na bolničko ispitivanje i liječenje u vezi sa sljedećim porastom krvnog tlaka.
Pri prijemu u terapijsku bolnicu krvni tlak je bio 210/110 mm Hg. Art., Primjećuju se ekstrasistole i neugodno stezanje u prsima. Na EKG-u nema znakova infarkta miokarda. Ogroman infuzijska terapija s parenteralnom primjenom antihipertenziva. Došlo je do relativno oštrog pada krvnog tlaka na 120/90 mm Hg. Umjetnost. Navečer je postao tjeskoban, uznemiren, nije mogao spavati. Ustao je iz kreveta, otvorio prozor, nazvao ženu po imenu. Nije prepoznao svog ordinirajućeg liječnika, bio je ljut kada su ga pokušali staviti u krevet. Prebačen u psihijatrijsku kliniku.
Na odjelu je bio uzbuđen, tvrdio je da ga supruga čeka. Okrenuo se liječniku na francuskom, zamolio ga da mu se ne miješa, inače je prijetio da će skočiti kroz prozor. Nakon kratke terapije neurolepticima (haloperidol) zaspao je. Sutradan sam se probudio oko podneva. Nije mogao shvatiti kako je završio na psihijatriji, ali se sjećao lica liječnika koji ga je prevodio. Rekao je da mu se čini da je on, potpuno go, zatvoren u nekakvoj kočiji. Sjeća se kako je bilo hladno i strašno; činilo se kao da ga žena zove izvana. Poslije se psihoza više nije ponovila. U stanju je dominirao umor, gubitak pamćenja (prepoznao sam ordinirajućeg liječnika, ali sam pročitao njegovo ime s papirića).
Znak dubokog organskog defekta kod cerebralne ateroskleroze je stvaranje demencije. Brzi razvoj demencije pospješuju prolazni cerebrovaskularni inzulti i hipertenzivne krize. Uz tijek bolesti bez moždanog udara, intelektualni defekt rijetko se manifestira kao teška demencija. Češće dolazi do povećanja bespomoćnosti zbog poremećaja pamćenja i izoštravanja crta ličnosti u vidu pojačanja premorbidnih crta ličnosti karakterističnih za bolesnika (lakunarna demencija). Pacijenti često postaju viskozniji, skloni detaljima. Sjećaju se djetinjstva, nezadovoljni su promjenama i inovacijama. Ponekad su hipohondrični ili opsesivno brižni. U slučaju mikroudara i multiinfarktnog oštećenja mozga mogući su žarišni neurološki simptomi i gubitak funkcije uništenog dijela mozga. Takvi se poremećaji razlikuju od atrofičnih procesa izraženom asimetrijom i lokalitetom simptoma (spastična hemipareza, pseudobulbarni poremećaji). Povremeno se opisuju deluzijske psihoze koje prate demenciju s kroničnim tijekom i prevlašću ideja proganjanja i materijalne štete. Druga relativno uporna psihoza može biti slušna, vizualna ili taktilna halucinoza. Halucinacije su obično istinite, pojačavaju se navečer ili u pozadini pogoršanja hemodinamike. U istom razdoblju bolesti mogu se pojaviti epileptični napadaji.
Dijagnoza se postavlja na temelju karakterističnih kliničkih
Tablica 16.1. Diferencijalno dijagnostički znakovi bolesti koje dovode do demencije u starijoj i senilnoj dobi
|
znakovi |
Alzheimerova bolest |
Pickova bolest |
Vaskularna (aterosklerotska) demencija |
|
Promjene osobnosti |
U početku jedva primjetan, ali kasnije postaje očit |
Jasno izražena od samog početka bolesti |
Izoštravanje osobina ličnosti bez uništavanja "srži osobnosti" |
|
Poremećaji pamćenja |
Progresivna amnezija i amnestička afazija, izražene već na samom početku bolesti |
Nije izražen na početku bolesti |
U tijeku bez moždanog udara, oni se polako povećavaju, imaju karakter hipomnezije s anekforijom |
|
Svijest o bolesti |
Formalno prepoznavanje svojih "pogreški" bez dubokog psihološkog doživljaja na početku bolesti i izostanak kritike kasnije |
Potpuni nedostatak kritike |
Kritički stav prema bolesti, doživljavanje vlastite bespomoćnosti, želja da se nadoknadi nedostatak pamćenja uz pomoć bilježaka. |
|
Uobičajene motoričke sposobnosti (praxis) |
Apraksija u ranoj fazi tijeka bolesti |
Dugo vremena zadržava se sposobnost obavljanja uobičajenih radnji i najjednostavnijih profesionalnih operacija. |
Uz tijek bolesti bez moždanog udara, praksis ne pati ozbiljno, nakon moždanog udara, kršenja se javljaju akutno i odgovaraju zahvaćenom području |
|
Često teška dizartrija i logoklonija, često perseveracija |
Stojeći govor se okreće |
U tečaju bez moždanog udara, nije slomljen |
Sposobnost brojanja i pisanja
Emocionalno-voljni poremećaji
Produktivni psihotični simptomi
neurološki
simptoma
Somatski
država
Tijek bolesti
Povrijeđeno u samom početku bolesti (ponavljanje i izostavljanje slova u pismu)
Elementi samodopadnosti s društvenošću i pričljivošću u početku bolesti te ravnodušnošću prema okolini kasnije
Deluzije oštećenja ili progona u početnom razdoblju bolesti
Javlja se postupno u kasnijim fazama tijeka bolesti; česte epileptičke napadaje
Dugo se primjećuje somatsko blagostanje
ravnomjerno napredovanje
Može se dugo čuvati
Pasivnost, spontanost ili dezinhibicija nagona, grubost, nedostatak skromnosti
Nekarakterističan
Nekarakterističan
Dugo se primjećuje somatsko blagostanje
Brzo ravnomjerno napredovanje
Promjena rukopisa bez grubih pravopisnih grešaka
Slabost i emocionalna labilnost
Javlja se akutno u pozadini kršenja cerebralnog protoka krvi, često zamagljenja svijesti
Javlja se akutno zbog akutnog cerebrovaskularnog inzulta, ponekad epileptičkih napadaja
Tipične su tegobe na glavobolju i vrtoglavicu, često udružene s oštećenjem srca.
Valovita, "trepereća" priroda tečaja na pozadini općeg povećanja simptoma
tinski poremećaji i anamnestički podaci koji potvrđuju prisutnost vaskularne bolesti. Poremećaj cerebralne cirkulacije može se potvrditi podacima pregleda okulista (skleroza, suženje i tortuoznost žila fundusa), kao i korištenjem reoencefalografije i dopplerografije krvnih žila glave. Ovu bolest treba razlikovati od početnih manifestacija atrofičnih bolesti mozga (tablica 16.1). Ako na EEG-u postoje znakovi lokalnog oštećenja mozga i znakovi povišenog intrakranijalnog tlaka, treba isključiti tumor mozga. Treba uzeti u obzir da je klinička slika mentalnih poremećaja u vaskularnim lezijama različite prirode (hipertenzija, sifilični mesarteritis, dijabetes melitus, sistemske kolagenoze itd.) Gotovo identična gore opisanoj.
Liječenje cerebralne ateroskleroze učinkovito je samo u ranim fazama bolesti, kada se adekvatnom terapijom može znatno usporiti daljnji razvoj procesa i pridonijeti osjećati se bolje. Propisani su vazodilatatori (kavinton, ksantinol nikotinat, cinarizin, sermion, tanakan), antikoagulansi i antiagreganti (aspirin, trental), regulatori metabolizma lipida (klofibrat, lipostabil). Kod kombinirane hipertenzije važno je propisati antihipertenzivne lijekove. Pripravci riboksina i ATP-a mogu poboljšati ne samo srčanu, već i moždanu aktivnost. Tipični nootropici (piracetam i piriditol) često su korisni, ali ih treba koristiti s oprezom jer mogu izazvati povećanu tjeskobu i nesanicu. Nešto se bolje podnose lijekovi s popratnim sedativnim i vazodilatacijskim djelovanjem (picamilon, glicin). Aminalon i Cerebrolysin naširoko se koriste u kršenju cerebralne cirkulacije. Depresija pacijenata, depresivna pozadina raspoloženja ukazuju na potrebu propisivanja antidepresiva. Međutim, oni pokušavaju ne koristiti tipične TCA u aterosklerozi zbog rizika od srčanih komplikacija. Sigurna sredstva su azafen, pirazidol, koaksil, gerfonal, zoloft i paksil. U liječenju nesanice i ublažavanju akutnih psihoza treba uzeti u obzir povećanu osjetljivost ovih bolesnika na benzodiazepinske trankvilizatore, stoga se prednost daje kratkodjelujućim lijekovima u smanjenim dozama. Bolje je ne koristiti klorpromazin i tizercin za ublažavanje akutnih psihoza, jer oni oštro smanjuju krvni tlak. Preporučljivije je koristiti kombinaciju niskih doza haloperidola i trankvilizatora u kombinaciji s vazotropnom terapijom. Treba preporučiti korekciju prehrane bolesnika s ograničenjem životinjskih masti i smanjenjem ukupnog sadržaja kalorija: ovo
posebno važno u prisutnosti znakova latentnog dijabetesa. Prestanak pušenja obično poboljšava moždanu cirkulaciju.
U prisutnosti stabilnih znakova vaskularne demencije, nootropna i vazotropna terapija obično je neučinkovita. Propisuju se psihotropni simptomatski lijekovi za ispravljanje poremećaja ponašanja (sonapax, neuleptil, male doze haloperidola) i poboljšanje sna (imovan, nozepam, lorazepam).
Hipertonična bolest u većini slučajeva kombinira se s aterosklerozom. U tom smislu, simptomi bolesti slični su onima kod cerebralne ateroskleroze. Posebnom psihopatologijom razlikuju se samo poremećaji koji prate hipertenzivne krize. U tom razdoblju, na pozadini teških glavobolja, vrtoglavice, elementarne vizualne prijevare često se javljaju u obliku mušica, magle. Stanje karakterizira nagli porast tjeskobe, zbunjenosti, straha od smrti. Mogu se javiti delirične epizode i prolazne deluzijske psihoze.
u liječenju bolesnika s aterosklerozom i hipertenzija treba uzeti u obzir psihosomatsku prirodu ovih bolesti. Napadima često prethode psihotraume i stanja emocionalnog stresa. Stoga je pravodobno imenovanje sredstava za smirenje i antidepresiva učinkovit način prevencija novih napada bolesti. Iako je medikamentozno liječenje vaskularnih poremećaja glavna metoda, psihoterapija se ne smije zanemariti. U ovom slučaju morate koristiti povećanu sugestibilnost pacijenata. S druge strane, povećana sugestivnost zahtijeva oprez u razgovoru o manifestacijama bolesti s pacijentom, budući da pretjerana pozornost liječnika na jedan ili drugi simptom može uzrokovati jatrogenezu u obliku hipohondrijskog razvoja osobnosti.
Mentalni poremećaji zarazne prirode
Gotovo svaki mozak i opći zarazni procesi mogu dovesti do mentalnih poremećaja. Iako je za svaku od bolesti opisan niz karakterističnih manifestacija i posebna vrsta tijeka, treba imati na umu da glavni skup mentalnih manifestacija u cjelini odgovara konceptu egzogenog tipa reakcija opisanom gore. Specifičnost svake pojedine infekcije određena je brzinom progresije, težinom popratnih znakova intoksikacije (povećana tjelesna temperatura, vaskularna propusnost, fenomeni
edem tkiva), izravno uključivanje moždanih ovojnica i moždanih struktura u patološki proces.
Najpotpunije proučene manifestacije sifilitičke infekcije mozga.
Neurosifilis [A52.1, F02.8]
Treba imati na umu da sifilitičke psihoze nisu obvezna manifestacija kronične sifilitičke infekcije. Čak iu prošlom stoljeću, kada nije bilo učinkovitih lijekova za sifilis, sifilitičke psihoze razvile su se u samo 5% svih zaraženih ljudi. U pravilu se psihički poremećaji javljaju dosta kasno (kroz
15 godina nakon inicijalne infekcije), pa pravovremena dijagnoza ovih bolesti predstavlja značajne poteškoće. Sam bolesnik i njegovi bližnji u pravilu ne prijavljuju infekciju, a često i ne znaju da se takva infekcija dogodila. Postoje 2 glavna oblika sifilitičkih psihoza: sifilis mozga i progresivna paraliza.
Sifilis mozga(lues cerebri) - specifična upalna bolest s primarnom lezijom krvnih žila i membrana mozga. Bolest obično počinje nešto ranije od progresivne paralize - 4-6 godina nakon infekcije. Difuzna priroda oštećenja mozga odgovara izrazito polimorfnim simptomima, koji podsjećaju na nespecifične vaskularne bolesti opisane u prethodnom odjeljku. Početak bolesti je postupan, s povećanjem simptoma sličnih neurozi: umor, gubitak pamćenja, razdražljivost. Međutim, u usporedbi s aterosklerozom, pozornost privlači relativno rani početak bolesti i brža progresija bez "treperenja" simptoma tipičnih za vaskularne poremećaje. Karakterizira ga rani početak napada cerebrovaskularnog inzulta. Iako svaka od epizoda apopleksije može rezultirati određenim poboljšanjem stanja i djelomičnim vraćanjem izgubljenih funkcija (pareza, poremećaji govora), međutim, ubrzo se uočavaju ponavljana krvarenja i brzo se razvija slika lakunarne demencije. U različitim fazama, manifestacije organskog oštećenja mozga mogu biti Korsakovljev sindrom, epileptiformni napadaji, dugotrajna depresivna stanja i psihoze s sumanutim i halucinacijskim simptomima. Zaplet delirija obično su ideje progona i ljubomore, hipohondrijski delirij. Halucinoza (obično slušna) očituje se prijetećim i optužujućim izjavama. U kasnoj fazi bolesti mogu se uočiti pojedinačni katatonični simptomi (negativizam, stereotipi, impulzivnost).
Difuzni nespecifični neurološki simptomi gotovo se uvijek nalaze s asimetričnim poremećajima motora i osjetljivosti, anizokorijom, neravnim zjenicama i smanjenjem njihove reakcije na svjetlost. U dijagnostici najvažniji znak sifilis su pozitivni serološki testovi (Wassermanova reakcija, RIF, RIBT). U isto vrijeme, kod sifilisa mozga, za razliku od progresivne paralize, češće negativni rezultati uzorci krvi. U tom slučaju potrebno je provesti reakcije s cerebrospinalnom tekućinom. Ostale karakteristične koloidne reakcije mogu se detektirati punkcijom (vidi odjeljak 2.2.4), posebno specifični "sifilitičan zub" u Langeovoj reakciji.
Tijek sifilisa mozga je spor, mentalni poremećaji mogu se povećati tijekom nekoliko godina, pa čak i desetljeća. Ponekad se promatra iznenadna smrt nakon drugog moždanog udara. Pravodobno započeto specifično liječenje može ne samo zaustaviti napredovanje bolesti, već i biti praćeno djelomičnim povlačenjem simptoma. U kasnijim stadijima postoji perzistentna mentalna mana u obliku lakunarne (kasnije totalne) demencije.
progresivna paraliza(Bayleova bolest, paralysis progressiva afienorum) - sifilitički meningoencefalitis s teškim kršenjem intelektualno-mentalnih funkcija i nizom neuroloških simptoma. Razlika između ove bolesti je izravno oštećenje tvari mozga, popraćeno višestrukim simptomima gubitka mentalnih funkcija. Kliničke manifestacije bolesti opisao je A. J.T. J. Baylem 1822. Iako je tijekom XX. st. više puta je sugerirana sifilitička priroda ove bolesti; bilo je moguće izravno otkriti blijedu spirohetu u mozgu pacijenata samo 1911. godine od strane japanskog istraživača X. Noguchija.
Bolest se javlja u pozadini potpunog zdravlja 10-15 godina nakon početne infekcije. Prvi znak početka bolesti je nespecifičan pseudoneurastenični simptomi u obliku razdražljivosti, umora, suzljivosti, poremećaja spavanja. Temeljit pregled omogućuje već u ovoj fazi bolesti otkrivanje nekih neuroloških znakova bolesti (kršenje reakcije učenika na svjetlo, anizokorija) i serološke reakcije. Skreće se pozornost na posebno ponašanje pacijenata s smanjenjem kritike i neadekvatnim odnosom prema postojećim kršenjima.
Dosta brzo bolest dostiže fazu punog procvata. Povremeno je prijelaz u ovu fazu popraćen prolaznim psihotičnim epizodama s pomućenjem svijesti, dezorijentacijom ili deluzijama proganjanja. Glavna manifestacija bolesti u ovoj fazi su grube promjene osobnosti prema
organski tip s gubitkom kritičnosti, apsurdom, podcjenjivanjem situacije. Ponašanje je karakterizirano neurednošću, bolesnik na okolinu ostavlja dojam raspuštenosti. Čini se da osoba djeluje u stanju opijenosti. Odlazi od kuće, troši novac nepromišljeno, gubi ga, ostavlja stvari bilo gdje. Često pacijent sklapa slučajne poznanike, ulazi u vezu, često postaje žrtva nepoštenja svojih poznanika, budući da se odlikuje nevjerojatnom lakovjernošću i sugestivnošću. Bolesnici ne primjećuju nered u odjeći, mogu izaći iz kuće poluodjeveni.
Glavni sadržaj bolesti je grubi poremećaj intelekta ( totalna demencija) uz stalni porast intelektualno-mnestičkih poremećaja. U početku možda neće doći do grubog kršenja pamćenja, međutim, ciljana procjena apstraktnog razmišljanja otkriva nedostatak razumijevanja suštine zadataka, površnost u prosudbama. U isto vrijeme, pacijenti nikada ne primjećuju pogreške koje su napravili, samozadovoljni su, ne stide se drugih, nastoje pokazati svoje sposobnosti, pokušavaju pjevati i plesati.
Tipične manifestacije gore opisane bolesti mogu biti popraćene nekim neobaveznim simptomima koji određuju individualne karakteristike svaki pacijent. U prošlom stoljeću iluzije veličine s apsurdnim idejama materijalnog bogatstva bile su češće od drugih poremećaja. U ovom slučaju uvijek se iznenadi grandioznost i očigledna besmislenost hvalisanja bolesnika. Pacijent ne obećava samo da će učiniti svima oko sebe skupi darovi, ali ih želi “zasuti dijamantima”, tvrdi da ispod kreveta kod kuće ima “500 kutija zlata”. Slična varijanta progresivne paralize označena je kao ekspanzivan oblik. Posljednjih godina znatno je rjeđi - u 70% slučajeva u kliničkoj slici prevladavaju intelektualni poremećaji bez popratnog poremećaja raspoloženja ( oblik demencije). Vrlo rijetko postoje varijante bolesti s smanjenjem raspoloženja, idejama samoponižavanja i hipohondrijskih zabluda ( depresivni oblik) ili različite ideje progona i izolirane halucinacije ( paranoidni oblik).
Vrlo su karakteristični različiti neurološki simptomi. Gotovo stalno postoji simptom Argyle Robertsona (nedostatak reakcije učenika na svjetlost uz zadržavanje reakcije na konvergenciju i smještaj). Vrlo često su zjenice uske (poput uboda iglom), ponekad se primjećuje anizokorija ili deformacija zjenica, vid je smanjen. Mnogi pacijenti imaju dizartriju. Često se javljaju i drugi poremećaji govora (nazalni, logoklonija, skan
Nerazgovjetan govor). Asimetrija nazolabijalnih bora, pareza facijalnog živca, maskiranje lica, devijacija jezika, trzanje mišića lica nisu obvezni simptomi, ali se mogu promatrati. Prilikom pisanja otkrivaju se i kršenje rukopisa i grube pravopisne pogreške (izostave i ponavljanje slova). Često postoji asimetrija tetivnih refleksa, smanjenje ili odsutnost refleksa koljena ili Ahilova refleksa. U kasnijim fazama tijeka bolesti često se javljaju epileptiformni napadaji. Opišite posebne oblike bolesti s prevladavanjem žarišnih neuroloških simptoma: taboparaliza - kombinacija demencije s manifestacijama dorzalnog tabesa (tabes dorsalis se očituje kršenjem površinske i duboke osjetljivosti i nestankom refleksa tetiva u donjim ekstremitetima, u kombinaciji s bolovima koji pucaju), Lissauerov oblik- žarišni gubitak mentalnih funkcija s prevlašću afazije i apraksije.
45-godišnja pacijentica, zamjenica direktora velike robne kuće, upućena je na psihijatrijsku kliniku zbog lošeg ponašanja i nemoći na poslu.
Nasljedstvo nije opterećeno. Pacijentica je najstarija od dvije kćeri. Bolesnikova majka je zdrava, otac je preminuo od srčanog udara. U djetinjstvu se razvijala normalno. Završila je školu i Institut za narodno gospodarstvo. Plehanova. Oduvijek se bavila trgovinom, odlikovala se razboritošću i pronicljivošću. Nije bila jako lijepa, ali je imala lagan, pokretljiv karakter, bila je uspješna kod muškaraca. Udala se sa 22 godine za muškarca koji je bio 5 godina stariji od nje. Obiteljski život uspješno formirana. Ima dva sina.
Oko šest mjeseci prije prave hospitalizacije, postala je manje marljiva na poslu, puno se smijala. U proljeće na dači dogodila se epizoda kada nije mogla spavati noću: trčala je po kući; nije znao gdje je. Ujutro je muž zamolio djecu da dođu. Pacijentica je nije prepoznala najstariji sin, bojao ga se. Rodbina se obratila privatnom liječniku. Liječen je brojnim lijekovima, uključujući antibiotike.
Stanje joj se značajno poboljšalo: bila je potpuno orijentirana, pokušala je ići na posao. Međutim, nije se mogla nositi sa svojim službenim dužnostima, glupo se šalila i hvalila se zaposlenicima svojim bogatstvom. Jednom kada je pokušala izaći iz kuće na posao bez suknje, nije emotivno reagirala na suprugovu opasku o tome - jednostavno se obukla kako treba.
Po prijemu u bolnicu ne pokazuje nikakve pritužbe, ali se ne protivi hospitalizaciji. Točno naziva svoje ime, godinu rođenja, ali griješi u određivanju pravog datuma. Daje komplimente liječnicima, posebno muškarcima. Gleda sugovornika, odjevenog u bijelu kutu, i ne može odrediti koje je zanimanje. Govori nerazgovijetno, ponekad guta odvojene slogove. Ona se smije, bez oklijevanja izjavljuje da je vrlo bogata: “Radim u trgovini - mogu dobiti što god želite. Novac je smeće."
Čini grube pogreške u najjednostavnijem prikazu, ne može se sjetiti imena liječnika: "Uslužuje me tako mlad, šarmantan mladić." Svoje ime i adresu piše bez greške, ali je rukopis neobičan, s nejednakim pritiskom i krivim crtama. Sebe opisuje kao veselu, društvenu osobu. Rado pjeva pjesme, iako ne može uvijek izgovoriti riječi. Dlanovima otkucava takt, ustaje, počinje plesati.
Primjećuje se mioza i nedostatak reakcije zjenica na svjetlost. Tetivni refleksi desno i lijevo su isti, Ahilov refleks obostrano smanjen. Laboratorijska pretraga pokazala je oštro pozitivnu Wassermanovu reakciju (“++++”), pozitivne reakcije RIF i RIBT. Cerebrospinalna tekućina je bistra, tlak joj nije povišen, pleocitoza 30 stanica u 1 μl, omjer globulin/albumin 1,0; Langeova reakcija - 4444332111111111.
Provedeno je liječenje solima joda, biokinolom i penicilinom. Kao rezultat tretmana postala je smirenija, poslušnija, ali nije došlo do značajnijeg poboljšanja mnestičko-intelektualnih procesa. Izdana 2. skupina invaliditeta.
Svjetlina mentalnih i neuroloških poremećaja u tipičnim slučajevima progresivne paralize omogućuje dijagnosticiranje bolesti tijekom kliničkog pregleda. Međutim, posljednjih godina učestali su atipični slučajevi koje je teško dijagnosticirati. Osim toga, zbog oštrog smanjenja učestalosti ove bolesti moderni liječnici nemaju uvijek dovoljno kliničkog iskustva da ga otkriju. Serološki testovi su najpouzdanija dijagnostička metoda. Wassermanova reakcija u 95% slučajeva daje oštro pozitivan rezultat; kako bi se isključili lažno pozitivni slučajevi, uvijek se provode RIF i RIBT. Iako s jasnim pozitivnim rezultatom seroloških testova, spinalna punkcija se može izostaviti, međutim, poželjno je proučavanje cerebrospinalne tekućine, jer vam omogućuje razjašnjavanje stupnja aktivnosti procesa bolesti. Dakle, na prisutnost upalnih pojava ukazuje povećanje oblikovanih elemenata cerebrospinalne tekućine do 100 u 1 μl, prevlast globulinske frakcije proteina, promjena boje koloidnog zlata u epruvetama s najnižim razrjeđenjem cerebrospinalna tekućina ("paralitički tip krivulje" u Langeovoj reakciji).
U prošlom stoljeću bolest je tekla izrazito maligno i u većini slučajeva završavala smrću nakon 3-8 godina. U terminalnoj (marazmičkoj) fazi došlo je do grubih poremećaja fizioloških funkcija (poremećene funkcije zdjelice, poremećaji gutanja i disanja), epileptični napadaji, poremećaj trofizma tkiva (trofični ulkusi na nogama, gubitak kose, dekubitusi). Posljednjih godina pravodobno liječenje bolesti omogućuje ne samo spašavanje života pacijenata, već u nekim slučajevima i postizanje jasne pozitivne dinamike stanja.
Predloženo početkom stoljeća, liječenje progresivnom parom
Lich cijepljenja protiv malarije [Wagner-Jauregg Yu., 1917] više se ne koriste u vezi s uvođenjem antibiotika u praksu. Međutim, pri provođenju antibiotske terapije treba uzeti u obzir moguće komplikacije. Dakle, u kasnijim stadijima sifilitičke infekcije vrlo je vjerojatna pojava guma. U ovom slučaju, imenovanje antibiotika može dovesti do masovne smrti patogena i smrti kao posljedica intoksikacije. Stoga liječenje često počinje imenovanjem pripravaka joda i bizmuta. U prisutnosti alergije na skupinu penicilina propisuje se eritromicin. Učinkovitost antibiotske terapije može biti veća u kombinaciji s piroterapijom. Za korekciju ponašanja pacijenata koriste se meki neuroleptici.
Mentalni poremećaji kod AIDS-a
Virus humane imunodeficijencije ima izražen afinitet i za limfni sustav i za živčano tkivo. U tom smislu, mentalni poremećaji u različitim fazama tijeka bolesti opaženi su u gotovo svim pacijentima. Prilično je teško razlikovati poremećaje uzrokovane organskim procesom i psihičke poremećaje psihogene prirode povezane sa spoznajom činjenice neizlječive bolesti.
Mentalni poremećaji kod AIDS-a u osnovi odgovaraju reakcijama egzogenog tipa. U početnom razdoblju često se opažaju fenomeni trajne astenije sa stalnim osjećajem umora, pretjerano znojenje, poremećaji spavanja, gubitak apetita. Depresija, melankolija, depresija mogu se javiti prije postavljanja dijagnoze. Promjene osobnosti očituju se povećanjem razdražljivosti, razdražljivosti, kapricioznosti ili dezinhibicijom nagona. Već u ranoj fazi tijeka bolesti često se razvijaju akutne psihoze u obliku delirija, omamljenosti u sumrak, halucinoze, rjeđe akutne paranoidne psihoze, stanja uzbuđenja s maničnim afektom. Vrlo često postoje epileptiformni napadaji.
Nakon toga se brzo (u roku od nekoliko tjedana ili mjeseci) negativni simptomi u obliku demencije povećavaju. U 25% slučajeva znakovi demencije otkrivaju se već u početnoj fazi bolesti. Manifestacije demencije su nespecifične i ovise o prirodi moždanog procesa. Kod žarišnih procesa (cerebralni limfom, krvarenje) može se uočiti žarišni gubitak pojedinih funkcija (poremećaji govora, frontalni simptomi, konvulzivni napadaji, pareza i paraliza), difuzne lezije (difuzni subakutni encefalitis, meningitis, cerebralni arteritis) očituju se općim povećanje pasivnosti, nedostatak inicijative,
pospanost, oslabljena pozornost, gubitak pamćenja. U kasnijim stadijima bolesti demencija dostiže stupanj totalne. Pridružuju se disfunkcije zdjeličnih organa, respiratorni i srčani poremećaji. Uzrok smrti bolesnika najčešće su interkurentne infekcije i zloćudne neoplazme.
Organski psihički poremećaji gotovo su uvijek praćeni psihički razumljivim doživljajima bolesnika. Psihološka reakcija na bolest može se manifestirati kao izrazita depresivna simptomatologija, kao i ustrajno poricanje činjenice bolesti kao zaštitni mehanizam (vidi odjeljak 1.1.4). Često pacijenti zahtijevaju drugi pregled, optužuju liječnike za nekompetentnost i pokušavaju svoj bijes iskaliti na drugima. Ponekad, s mržnjom prema zdravi ljudi pokušavajući zaraziti druge.
Važan problem povezan s HIV infekcijom je opasnost od pretjeranog dijagnosticiranja AIDS-a od strane liječnika i nositelja HIV-a. Dakle, zaraženi pacijenti mogu uzeti bilo koji nelagoda u tijelu za znakove manifestacije bolesti i teško je odgovoriti na pregled, smatrajući to dokazom njezine pojave. U tim slučajevima moguća je želja za samoubojstvom.
Ne postoji učinkovito liječenje AIDS-a, ali medicinska pomoć može pomoći produžiti život bolesnika, kao i poboljšati kvalitetu života tijekom razdoblja bolesti. U slučajevima akutne psihoze koriste se antipsihotici (haloperidol, klorpromazin, droperidol) i trankvilizatori u dozama smanjenim u skladu s težinom organskog oštećenja. Ako postoje znakovi depresije, antidepresivi se propisuju uzimajući u obzir njihovu nuspojave. Korekcija poremećaja osobnosti provodi se uz pomoć trankvilizatora i blagih antipsihotika (kao što su tioridazin i neuleptil). Najvažniji čimbenik u održavanju psihičke ravnoteže je pravilno organizirana psihoterapija.
Prionske bolesti
Izdvajanje ove skupine bolesti povezuje se s otkrićem 1983. godine prionskog proteina, prirodnog proteina kod ljudi i životinja (gen koji kodira ovaj protein nalazi se na kratkom kraku 20. kromosoma). Utvrđena je mogućnost infekcije mutantnim oblicima ovog proteina, te je pokazano njegovo nakupljanje u moždanim tkivima. Trenutno su od bolesti povezanih s prionima opisane 4 bolesti ljudi i 6 bolesti životinja. Među njima su sporadične, zarazne i nasljedne bolesti. Međutim, tamo
podaci koji pokazuju da prionski proteini nastali slučajnom mutacijom (sporadični slučajevi bolesti) imaju isti stupanj zaraznosti kao i infektivni.
Primjer tipično zarazne ljudske prionske bolesti je kuru- bolest otkrivena u jednom od plemena Papue Nove Gvineje, gdje je prihvaćeno ritualno jedenje mozga mrtvih plemena. Trenutno je, zajedno s promjenom obreda, ova bolest praktički nestala. Nasljedne prionske bolesti uključuju Gerstmann-Streussler-Scheinkerov sindrom, fatalnu obiteljsku nesanicu i obiteljski oblici Creutzfeldt-Jakobova bolest. Obiteljske i zarazne bolesti čine ne više od 10% svih slučajeva, u 90% slučajeva postoje sporadični slučajevi bolesti (sporadični oblik Creutzfeldt-I-Koba bolesti).
Creutzfeldt-Jakobova bolest[Kreutzfeld X., 1920, Jacob A., 1921] je zloćudna brzo progresivna bolest koju karakterizira spužvasta degeneracija moždane kore, cerebelarne kore i sive tvari subkortikalnih jezgri. Glavna manifestacija bolesti je demencija s izraženim oštećenjem moždanih funkcija (agnozija, afazija, aleksija, apraksija) i poremećajima kretanja (mioklonus, ataksija, intencijski tremor, okulomotorni poremećaji, napadaji, piramidalni i ekstrapiramidalni poremećaji).
U 30% slučajeva razvoju bolesti prethode nespecifični prodromalni simptomi u obliku astenije, poremećaja spavanja i apetita, poremećaja pamćenja, promjena u ponašanju i gubitka težine. Neposredan početak bolesti očituje se poremećajima vida, glavoboljama, vrtoglavicom, nestabilnošću i parestezijom. Obično se bolest javlja u dobi od 50-65 godina, muškarci su češće bolesni. Učinkovite metode liječenja nisu pronađene, većina oboljelih umire u prvoj godini, ali ponekad se bolest proteže 2 ili više godina.
Pravovremena dijagnoza bolesti predstavlja značajne poteškoće. Važni dijagnostički znakovi su brza progresija simptoma, odsutnost upalnih promjena u krvi i likvoru (bez temperature, povišen ESR, leukocitoza u krvi i pleocitoza u cerebrospinalnoj tekućini), specifične promjene u EEG-u (ponovljeni trofazni i polifazna aktivnost s amplitudom od najmanje 200 μV, koja se javlja svake 1-2 s).
Poseban interes za prionske bolesti pojavio se u vezi s epidemijom goveđe spongiformne encefalopatije u Engleskoj i pojavom u istom razdoblju u Engleskoj i Francuskoj 11 slučajeva Creutzfeldt-Jakobove bolesti s atipično ranim početkom.
Iako nisu pronađeni očiti dokazi o povezanosti ove dvije činjenice, znanstvenici moraju uzeti u obzir visoku postojanost prionskih proteina (tretiranje tkiva umrlih formalinom ne smanjuje njihovu zaraznost). U dokumentiranim slučajevima prijenosa Creutzfeldt-Jakobove bolesti s jedne osobe na drugu, razdoblje inkubacije bilo je 1,5-2 godine.
Psihički poremećaji kod akutnih moždanih i ekstracerebralnih infekcija
Poremećaji mentalnih funkcija mogu se javiti kod gotovo svake moždane ili opće infekcije. Specifične infekcije mozga uključuju epidemijski encefalitis, encefalitis koji prenose krpelji i komarci te bjesnoću. Nije uvijek moguće povući jasnu granicu između cerebralnih i ekstracerebralnih procesa, budući da se encefalitis, meningitis i oštećenje moždanih krvnih žila mogu pojaviti uz tako česte infekcije kao što su gripa, ospice, šarlah, reumatizam, zaušnjaci, vodene kozice, tuberkuloza, bruceloza, malarija, itd. Osim toga, neizravno oštećenje mozga na pozadini hipertermije, opće intoksikacije, hipoksije u nespecifičnoj upali pluća, gnojnih kirurških lezija također može dovesti do psihoza sličnih u svojim manifestacijama infekcijama mozga.
Kod raznih infekcija često se opažaju isti psihopatološki sindromi. Obično se uklapaju u koncept egzogenog tipa reakcija. Dakle, akutne psihoze manifestiraju se isključenjem ili zamračenjem svijesti (delirij, amentija, znatno rjeđe napadaji slični oneiroidu). Psihoza se javlja, u pravilu, u večernjim satima na pozadini teške groznice, popraćena znakovima upale u testovima krvi i cerebrospinalne tekućine. Čimbenici koji povećavaju rizik od psihoze uključuju prethodne organske bolesti središnjeg živčanog sustava (trauma, poremećena likvorodinamika), intoksikacije (alkoholizam i zlouporaba opojnih droga). Veća je vjerojatnost razvoja psihoze kod djece.
Uz dugotrajne usporene infekcije ponekad se javljaju halucinatorni i halucinatorno-sumanuti poremećaji. Oslabljujuće bolesti dovode do dugotrajne astenije. Kao posljedica teškog infektivnog procesa može se javiti Korsakovljev sindrom ili demencija (psihoorganski sindrom). Vrlo česta komplikacija teških zaraznih bolesti je depresija, koja se ponekad razvija u pozadini postupnog povlačenja akutnih manifestacija bolesti. Manični i katatonski poremećaji su puno rjeđi.
najspecifičniji klinička slika drugačije je epidemijski encefalitis(bolest spavanja). Bolest je 1917. godine opisao austrijski psihijatar K. Ekonomo tijekom pandemije 1916.-1922. Posljednjih godina nisu zabilježene epidemije ove bolesti - opisani su samo izolirani sporadični slučajevi.
Bolest karakterizira značajna raznolikost manifestacija. Opisane su i akutne, brzo dovode do smrti, i postupno razvijajuće slabo simptomatske varijante. Često nakon prestanka akutne faze bolesti dolazi do povratka simptoma koji su izraženi u manjoj mjeri. U akutnoj fazi bolesti, na pozadini subfebrilnog stanja (37,5-38,5 °), uočeni su različiti neurološki simptomi: diplopija, ptoza, anizokorija, motorna retardacija, amimija, rijetko treptanje, poremećeni prijateljski pokreti ruku i noge. S najakutnijim početkom, može doći do ozbiljnog glavobolja i bol u mišićima, povraćanje, poremećaj svijesti s halucinacijama, deluzijama, hiperkinezom, ponekad epileptičkim napadajima. Gotovo obavezan simptom je poremećaj sna, bilo u obliku razdoblja patološke hibernacije u trajanju od nekoliko dana ili tjedana, bilo u obliku poremećaja ciklusa spavanje-budnost s patološkom dnevnom pospanošću i nesanicom noću. Ponekad se noću opažaju uzbuđenje i halucinacije.
Uz tipične varijante bolesti, često se promatraju atipični oblici s prevlašću mentalnih poremećaja - delirij, koji podsjeća na alkohol; depresija s izraženim hipohondričnim idejama i suicidalnim tendencijama; atipična manična stanja s kaotičnim neproduktivnim uzbuđenjem; fenomeni apatije, adinamije, katatonije, halucinatorno-sumanutih stanja, koja se moraju razlikovati od početka shizofrenije.
U prijašnjim epidemijama u akutnoj fazi bolesti umiralo je do "/3 bolesnika. Mnogi su imali dugotrajni perzistentni tijek bolesti. U dugotrajnom razdoblju posebno su izraženi motorički poremećaji u vidu ukočenosti mišića, tremor, bradikinezija( parkinsonizam).Često dugo vremena bilo je izrazito neugodnih osjećaja u glavi i cijelom tijelu( puzanje, svrbež).Glasovi u glavi, vizualne pseudo-halucinatorne slike, kršenje osjećaja unutarnjeg jedinstva nalikuju shizofrenih simptoma.
Dijagnozu potvrđuju znakovi mlohave upale u cerebrospinalnoj tekućini - povećanje količine bjelančevina i šećera, patološka Langeova reakcija (manje izražena nego kod sifilisa).
Liječenje zaraznih bolesti prvenstveno se temelji na etiotropnoj terapiji. Nažalost, u slučaju
Za infekcije kemoterapija je obično neučinkovita. Ponekad se koristi rekonvalescentni serum. Nespecifična protuupalna terapija uključuje primjenu nesteroidnih lijekova ili kortikosteroidnih hormona i ACTH. Antibiotici se koriste za sprječavanje dodavanja sekundarne infekcije. U slučaju teške opće intoksikacije (na primjer, s upalom pluća), od velike su važnosti mjere detoksikacije u obliku infuzija poliionskih i koloidnih otopina (hemodez, rheopolyglucin). Za suzbijanje cerebralnog edema koriste se diuretici, kortikosteroidi i kisik, ponekad lumbalna punkcija. Kod akutne psihoze moraju se propisati neuroleptici i trankvilizatori (obično u smanjenim dozama). Za potpuniju obnovu moždanih funkcija tijekom razdoblja rekonvalescencije propisuju se nootropici (piracetam, piriditol) i blagi stimulansi-adaptogeni (eleutherococcus, ginseng, pantokrin, kineska magnolija). Liječenje antidepresivima propisano je u slučaju dugotrajnog pada raspoloženja nakon što je akutna faza bolesti prošla (u akutnoj fazi bolesti TCA i drugi antikolinergički lijekovi mogu izazvati pojavu delirija).
Mentalni poremećaji kod tumora mozga
U većini slučajeva, prve manifestacije intrakranijalnih tumora su različiti neurološki simptomi, pa se pacijenti prvenstveno obraćaju neuropatolozima. Samo u nekim slučajevima, mentalni poremećaji su rana i glavna manifestacija bolesti. Njihova priroda uvelike ovisi o lokalizaciji procesa (vidi odjeljak 1.1.3 i tablicu 1.3). Tipično, mentalni poremećaji postaju vodeći u slučaju tumora koji se nalaze u takvim neurološki "tihim" područjima kao što su frontalni režnjevi, corpus callosum, duboki temporalni režnjevi. Raznolikost simptoma tumora otežava dijagnozu. To objašnjava činjenicu da se do 50% tumora mozga u psihijatrijskoj praksi prvi put dijagnosticira tijekom obdukcije.
Simptomi intrakranijalnih tumora uključuju cerebralne i lokalne simptome. Opći cerebralni uključuju znakove povećanog intrakranijalnog tlaka i manifestacije intoksikacije. Najviše rani znak povećanja intrakranijalnog tlaka su pucajuće glavobolje, trajne, pogoršane nakon spavanja i s promjenom položaja glave, u kombinaciji s bradikardijom. Često se na vrhuncu boli primjećuje povraćanje, koje nije povezano s jelom.
Druga manifestacija povećanja intrakranijalnog tlaka su razdoblja poremećaja svijesti (omamljenost, obnubilacija, somnolencija, rjeđe delirijski napadi) s poteškoćama u razumijevanju govora upućenog pacijentu, mentalna retardacija. Obično takve epizode karakterizira nestabilnost; često se javljaju u večernjim satima. Ponekad postoje nejasni bolovi u mišićima i udovima. Cerebralni simptomi u djece mogu biti blagi zbog popustljivosti kostiju lubanje.
Lokalni simptomi tumora mogu se očitovati i kao znakovi iritacije (halucinacije, konvulzije, napadaji) i prolapsa (demencija, afazija, amnezija, apraksija, apatija, abulija, pareza). Na primjer, kada je zahvaćen okcipitalni režanj, bilježe se i gubitak dijelova vidnog polja, hemianopsija i epizode elementarnih vizualnih prijevara (fotopsije). S oštećenjem temporalnog režnja često se javljaju slušne, mirisne i rjeđe vizualne halucinacije, ali se također mogu primijetiti gubitak sluha, senzorna afazija i oštećenje pamćenja (sve do Korsakoffovog sindroma). Najteže je dijagnosticirati tumore frontalnih režnjeva, koji se manifestiraju promjenama osobnosti s povećanjem adinamije i pasivnosti ili, naprotiv, dezinhibicijom nagona i naglim smanjenjem kritičnosti. Liječnici posebno trebaju biti oprezni s epileptičkim paroksizmima (konvulzivnim i nekonvulzivnim) koji su se prvi put pojavili u dobi od 30 godina i više. Za tumore mozga prvenstveno su tipični parcijalni napadaji (vidi odjeljak 11.1 i tablicu 11.1). Karakterizira brzo povećanje učestalosti napadaja, ponekad pojava epileptičkog statusa.
Dijagnoza tumora uvelike se temelji na podacima posebnih metoda ispitivanja (vidi Poglavlje 2). Znakovi povišenog intrakranijalnog tlaka mogu se otkriti na tradicionalnom kraniogramu (pojačani digitalni otisci, vazodilatacija, promjena oblika turskog sedla), spinalnom punkcijom (ako se sumnja na tumor stražnje lubanjske jame, ovaj se postupak ne provodi zbog na opasnost od fenomena "uklinjavanja"), kao i kod pregleda kod oftalmologa (kongestivni optički diskovi, neravnomjerno povećanje intraokularnog tlaka, jednostrani egzoftalmus). EEG otkriva i cerebralne simptome (pojačana sporovalna aktivnost) i lokalne poremećaje (izražena asimetrija, žarišna paroksizmalna aktivnost). Lokalizacija procesa može se utvrditi pomoću ultrazvučnog određivanja položaja M-echo. Za dijagnostiku tumora posebno su vrijedne suvremene metode intravitalnog snimanja moždanih struktura - CT i MRI.
Diferencijalnu dijagnozu treba provesti s drugim volumetrijskim procesima u mozgu (hematomi, apscesi,
ciste, cisticerkoza itd.). Frontalni simptomi mogu vrlo podsjećati na manifestacije progresivne paralize, pogotovo jer neki zjenični refleksi imaju sličnu sliku s tumorima i sifilisom. Dominacija simptoma prolapsa može nalikovati slici atrofičnog procesa. Treba imati na umu da promjene vezane uz dob mozga (ateroskleroza, atrofični fenomeni), koji utječu na kliničke manifestacije tumora, mogu komplicirati njihovu dijagnozu.
Jedina metoda radikalnog liječenja je operacija. Kada je nemoguće radikalno ukloniti tumor, ponekad se koriste palijativne metode (rendgenska terapija, kemoterapija, hormonsko liječenje). Nakon kirurškog uklanjanja tumora moguća je djelomična obnova izgubljenih funkcija i povratak na posao, kao i trajno očuvanje simptoma organskog oštećenja (demencija). Korekcija mentalnih poremećaja provodi se uz pomoć blagih antipsihotika (tioridazin, klorprotiksen, neuleptil), antikonvulziva (karbamazepin), a naširoko se koriste sredstva za smirenje. Korištenje nootropika treba provoditi uzimajući u obzir moguće povećanje rasta tumora.
Ozljeda mozga i posttraumatska psihoza
Simptomi traumatskog oštećenja mozga ovise o mjestu, obliku (potres mozga, modrica, kompresija) i težini moždanog defekta. Na potres(commotio cerebri) uglavnom utječe na bazu mozga i dio debla, praćen kršenjem opće hemodinamike i liquorodinamike mozga. Na ozljeda mozga(contusio cerebri) lokalna oštećenja krvnih žila i moždane tvari nastaju na površini hemisfera. To odgovara masivnom gubitku kortikalnih funkcija. Treba imati na umu da u većini slučajeva postoji kombinacija modrica i potresa mozga. Neke značajke razlikuju organske poremećaje kod pacijenata spašenih od samovješenja.
Opći obrasci tijeka svake traume su inscenacija i tendencija regresije psihopatoloških simptoma. Neposredno nakon ozljede dolazi do poremećaja svijesti (do kome). Trajanje kome može biti različito (od nekoliko minuta i dana do nekoliko tjedana). Neki pacijenti umiru bez povratka svijesti. U lakšim slučajevima poremećaj svijesti se izražava omamljivanjem. Opisani su slučajevi odgođenog (nastalog neko vrijeme nakon ozljede) poremećaja svijesti. Obično u tim slučajevima treba isključiti rastući hematom.
Nakon povratka svijesti mogu se uočiti različiti poremećaji povezani s egzogenim tipom reakcija - izraženi astenični simptomi, vestibularni poremećaji, mučnina, oslabljena pozornost, pamćenje. U akutnoj parodontnoj bolesti mogu se javiti psihoze s pomućenjem svijesti (poremećaj sumraka, delirij, znatno rjeđe oniroid), halucinoza, Korsakoffov sindrom, depresija s razdražljivošću ili euforija s konfabulacijama, napadaji nesistematiziranog delirija. Akutne traumatske psihoze su sklone valovitom tijeku (simptomi se pogoršavaju navečer), karakterizirane su kratkim trajanjem, tendencijom spontanog rješavanja. Nakon dugotrajne kome i neadekvatne reanimacije može se javiti apalični sindrom (posljedica dekortikacije) uz potpuni izostanak kontakta s bolesnikom, dok su neki refleksi očuvani, a moguća je i sposobnost samostalnog gutanja.
U razdoblju rekonvalescencije dolazi do postupnog poboljšanja stanja, iako u nekim slučajevima ne dolazi do potpunog vraćanja izgubljenih funkcija. Nekoliko mjeseci nakon ozljede traju izraženi somatovegetativni poremećaji (vrtoglavica, mučnina, znojenje, glavobolje, tahikardija, umor, osjećaj topline) i opći cerebralni neurološki simptomi (nistagmus, poremećena koordinacija pokreta, tremor, nestabilnost u Rombergovom položaju). . Najvjerojatnije se ti fenomeni objašnjavaju privremenim kršenjem hemo- i liquorodinamike. Kod većine bolesnika završetak razdoblja rekonvalescencije dovodi do potpunog oporavka zdravlja, no trauma može utjecati na karakteristike psihičkog odgovora bolesnika na stres (povećana ranjivost, razdražljivost) te uzrokovati promjene u toleranciji na pojedine lijekove i alkohol.
U nekih bolesnika traumatska bolest stječe kronični tijek. Ovisno o težini organskog defekta u razdoblju dugoročnih posljedica, ozljede opisuju stanje cerebrostenije i encefalopatije. Znakovi posttraumatska cerebralna paraliza su mentalni poremećaji blage neurotske razine - umor, česte glavobolje, poremećaji spavanja, poremećaji pažnje, razdražljivost, hipohondrične misli. Karakteristično je poboljšanje stanja nakon odmora, ali svako novo opterećenje ponovno uzrokuje oštru dekompenzaciju. Posttraumatska encefalopatija očituje se izrazitim znakovima trajne organske defekte - trajnim poremećajem pamćenja (Korsakovljev sindrom), smanjenjem
inteligencija (do totalne demencije), epileptički napadaji (obično parcijalni ili sekundarno generalizirani). Tipična manifestacija encefalopatije su promjene osobnosti prema organskom tipu (vidi odjeljak
s porastom sitničavosti, tromosti, tvrdoglavosti, osvetoljubivosti i istodobno razdražljivosti, netolerancije, emocionalne labilnosti, ponekad slabosti.
Opišite akutne psihoze koje se javljaju u udaljenom razdoblju traumatske bolesti. Tipične manifestacije takvih psihoza su ponavljajuće halucinacije, psihosenzorni poremećaji, epizode derealizacije. U isto vrijeme, halucinacije (obično istinite) prilično su stereotipne, jednostavne u sadržaju. Vrlo često psihotične epizode poprimaju oblik paroksizama. Neki sumanuti iskazi pacijenata usko su povezani s poremećajima pamćenja i inteligencije, više nalik na konfabulacije. Halucinatorno-sumanute epizode obično su nestabilne, ali se mogu ponavljati u redovitim intervalima. Možda su uzrok psihoza privremeni poremećaji likvorodinamike. Trajniji poremećaj može biti depresija, koja ponekad traje više mjeseci. Međutim, stalno povećanje simptoma u traumatskoj bolesti se ne opaža.
25-godišnji pacijent prebačen je u psihijatrijsku bolnicu s odjela neurologije Opće bolnice zbog apsurdnog ponašanja. Iz anamneze je poznato: nasljedstvo nije opterećeno. Pacijent je najstariji od 2 djece; otac je bivši časnik, zahtjevan, povremeno despotski; majka je domaćica. Rani razvoj bez značajki. Dobro je učio, nakon što je završio školu ušao je u Višu vojnu zrakoplovnu školu u Rigi. Uspješno ga je završio i radio u tvornici zrakoplova. Bio je somatski zdrav, nije zlorabio alkohol, živio je s roditeljima i bratom.
U dobi od 22 godine, vozeći u pijanom stanju, dobio je tešku kraniocerebralnu ozljedu, bio je bez svijesti 20 dana. Nakon izlaska iz kome uočeni su poremećaji govora, paraliza, liječen je zbog prijeloma kuka. Tijekom sljedećih nekoliko mjeseci govor se vratio, počeo je hodati. Umirovljen iz Oružanih snaga. Izdana je invalidnost 2. skupine. Liječnici su predložili stalno uzimanje psihotropnih lijekova (Finlepsin i Nozepam). U budućnosti su se zadržali grubi intelektualno-mnestički poremećaji i oštra promjena osobnosti sa smanjenjem kritike. Ne shvaćajući ozbiljnost postojećih kršenja, pokušao je dobiti posao u svojoj specijalnosti, pohađao plaćene tečajeve menadžmenta i na engleskom. Odbio je nekvalificirani posao koji mu je ponuđen. Bio je razdražljiv i prgav. Žalio se majci na nedostatak redovitog seksualnog života. Šest mjeseci prije ove hospitalizacije prestao je uzimati preporučena sredstva. Ubrzo su nastupile tjeskoba i nesanica. Izjavio je da su ga roditelji spriječili da se oženi; nije spavao kod kuće, zlorabio alkohol. Optužena majka za suživot s mlađom
brat, zahtijevao blizinu svoje majke. Mjesec dana prije ulaska u kliniku pretučen je i opljačkan na ulici. Proveo nekoliko dana u bolnici. Tijekom tog razdoblja pojavile su se iluzije progona. Nije se sjećao ničega o tučnjavi. Tvrdi se da ga homoseksualci maltretiraju; smatra da su ga silovali susjed, zapovjednik vojne jedinice i njegov otac. Često je odlazio na stanicu, ulazio u vlakove kako bi promatrao nepoznate djevojke. Zapisao je u bilježnicu kako su odjeveni; mislio da su sve prostitutke. Povremeno je odbijao uzimati hranu, smatrajući je otrovanom. Odbijao se obući, sumnjajući da mu je odjeća promijenjena. U tom stanju, hospitaliziran je u neurološkoj bolnici, gdje nije bilo grubog poremećaja neuroloških funkcija. Apsurdne izjave pacijentice, odbijanje uzimanja lijekova, nesanica i noćni nemir poslužili su kao temelj za premještaj na psihijatrijsku kliniku.
Pri prijemu napet, sumnjičav, oprezno gleda oko sebe. Prije nego što sjedne, pažljivo pregledava sjedalo, zanima ga imena svih sugovornika. Točno označava dan, mjesec, godinu, ali mu je teško imenovati dan u tjednu. Na sva pitanja liječnika o njegovom stanju, napeto odgovara da je savršeno zdrav. Primjećuje neke poteškoće s pamćenjem, ali smatra da treba raditi. Ne sjeća se imena liječnika, ne sjeća se ničega o tučnjavi koja se nedavno dogodila, uporno negira da je pretučen. Pri tumačenju poslovica i izreka pokazuje konkretnost mišljenja. Prepušten sam sebi, zabrinut, nemiran, ne drže ga na odjelu. Žali se na “lošu atmosferu” u klinici jer liječnici i pacijenti imaju “izbuljene oči”. A i oči su mu se "napuhale da kapci mogu popucati". Odbija jesti, navodeći da je hrani "nešto dodano". Prijeti da će razbiti stakla na prozorima, odbija lijekove i injekcije. Od neuroloških poremećaja bilježi se samo izrazita dizartrija; nema pareze ili paralize.
Finlepsin je liječen u kombinaciji s malim dozama neuroleptika (haloperidol i neuleptil). Kao nespecifična terapija rađene su injekcije magnezijevog sulfata, nootropila i vitamina skupine B. Anksioznost se značajno smanjila, lude ideje su deaktivirane. Pri otpustu se nije mogao sjetiti ničega o svom lošem ponašanju po prijemu. Poremećaji pamćenja, intelekta i smanjenje kritičnosti ustrajno su očuvani.
Liječenje bolesnika s traumatskom ozljedom mozga u akutnom razdoblju uključuje poštivanje mirovanja (unutar 2-4 tjedna), imenovanje dehidracijske terapije (magnezijev sulfat, diakarb, lasix, koncentrirana otopina glukoze), nootropne lijekove (aminalon, nootropil, encefabol). , cerebrolizin). Da bi se smanjila razdražljivost, ispravili poremećaji spavanja, propisani su trankvilizatori (fenazepam, diazepam, itd.). U slučaju epileptiformnih paroksizama propisuju se antikonvulzivi (fenobarbital, karbamazepin). Treba uzeti u obzir da karbamazepin (finlepsin) pomaže u stabilizaciji raspoloženja bolesnika, sprječava razdražljivost, razdražljivost i ublažava psihopatske manifestacije tijekom posttraumatskih promjena.
osobnost, može se propisati u odsutnosti paroksizmalnih simptoma. U slučaju psihoze, antipsihotici se propisuju uz opće jačanje i nootropne lijekove. Treba uzeti u obzir prilično visoku vjerojatnost nuspojava neuroleptika, stoga se ti lijekovi propisuju u kombinaciji s korektorima u relativno malim dozama. Prednost imaju lijekovi s manje nuspojava (klorprotiksen, neuleptil, sonapaks, klorpromazin, azaleptin). U depresiji se propisuju antidepresivi, uzimajući u obzir moguće nuspojave.
Psihoze intoksikacije
Duševni poremećaji koji nastaju kao posljedica trovanja tvarima različite kemijske strukture vrlo su slični 1 . U mnogim slučajevima nemoguće je točno odrediti prirodu intoksikacije samo kliničkim simptomima, budući da mentalne manifestacije u osnovi odgovaraju konceptu egzogene vrste reakcije. U većoj mjeri razlikuju se poremećaji uzrokovani akutnom intoksikacijom i razvijeni kao posljedica kroničnog trovanja malim dozama otrovne tvari. Teška akutna intoksikacija, koja značajno remeti glavne pokazatelje metabolizma, obično je popraćena gubitkom svijesti (stupor, stupor ili koma). Bolesnik može umrijeti bez povratka bistre svijesti. Manje opasno trovanje može se manifestirati kao stanje euforije s bezbrižnošću, budalastom vedrinom, samozadovoljstvom. Česti rani simptomi akutne intoksikacije su vrtoglavica, glavobolja, mučnina i povraćanje (na primjer, kod trovanja organskim otapalima, solima arsena, organofosfornim spojevima). Na toj pozadini često se opažaju akutne psihoze. Češće od drugih psihoza razvija se delirij (osobito kod trovanja antikolinergičkim lijekovima). Kada se stanje pogoršava, slika delirija se mijenja, sve se više približava žvačnom deliriju ili čak amentalnom stanju. Tipični oneiroid tijekom intoksikacije izuzetno je rijedak, međutim, kod nekih intoksikacija (psihostimulansi, halucinogeni) mogu se pojaviti slike fantastičnog sadržaja, kombinirajući znakove delirija i oneiroida. Relativno rijedak poremećaj je akutna halucinoza: kod trovanja tetraetil olovom opisan je osjećaj prisutnosti stranih predmeta i dlaka u ustima; psihostimulansi i kokain – osjećaj kretanja
1 U ICD-10, priroda otrovne tvari označena je kodovima od T36 do T65.
insekti ispod kože. U osoba sa sniženim pragom konvulzivne spremnosti, intoksikacija može biti popraćena epileptiformnim simptomima - konvulzivnim napadajima ili paroksizmima sumračne omamljenosti. U stanju epileptiformne ekscitacije (s disforijom i stanjima sumraka) bolesnici mogu biti agresivni.
Izlazak iz stanja opijenosti često je dugotrajan i popraćen raznim psihičkim poremećajima. X. Wieck (1956) opisao je niz stanja koja zauzimaju prijelazni položaj između akutnih egzogenih psihoza i perzistentnog organskog defekta, koje je nazvao tranzicijski sindromi. Za razliku od perzistentnog psihoorganskog sindroma, prolazni sindromi imaju tendenciju povlačenja, i iako se ne uočava uvijek potpuni oporavak zdravlja, nakon nekog vremena moguće je značajno poboljšanje stanja. Prolazni sindromi također su karakteristična manifestacija kroničnih intoksikacija koje se sporo razvijaju.
Najpovoljnija varijanta prijelaznih simptoma - astenični sindrom, manifestira se teškim umorom, razdražljivošću, poremećajem pažnje. Relativno povoljna prognoza u slučaju pojave depresivno i depresivno-sumanutih stanja. Iako depresija može biti dugotrajna, često praćena bolnim hipohondričnim mislima, pa čak i suicidalnim tendencijama, pravovremenim liječenjem može se postići potpuni oporavak. Vrlo rijetko se razvija kronična intoksikacija maničan I halucinantno-sumanuto psihoze (na primjer, s predoziranjem steroidnim hormonima, psihostimulansima ili lijekovima protiv tuberkuloze). U ovom slučaju potrebno je provesti diferencijalnu dijagnostiku s endogenim bolestima. Za razliku od shizofrenije, ove varijante egzogenih psihoza obično se također povoljno rješavaju. Značajno lošija prognoza nastaje kada amnestički (Korsakovljev) sindrom. U potonjem slučaju, obnova funkcije pamćenja rijetko je potpuna; u većini slučajeva se kao ishod razvija ireverzibilni organski defekt.
U završnoj fazi teške intoksikacije središnjeg živčanog sustava, uporan psihoorganski (encefalopatski) sindrom u obliku smanjenja pamćenja, inteligencije, promjena osobnosti s porastom razdražljivosti, bezbrižnosti, iscrpljenosti ili ravnodušnosti.
U nastavku su navedena neka od najčešćih trovanja 1 .
1 U poglavlju se raspravlja o trovanju supstancama
organska otapala[T52, T53] (benzin, aceton, toluen, benzen, kloroetil, dikloroetan itd.) u malim dozama izazivaju euforiju, često popraćenu vrtoglavicom i glavoboljom, s pojačanom intoksikacijom i izlaskom iz intoksikacije, često se opažaju mučnina i povraćanje. Povremeno se javlja intoksikacijski delirij. Kronična intoksikacija praćena je izraženim znakovima encefalopatije s gubitkom pamćenja i promjenama osobnosti.
M-antiholinergici[T42, T44] (atropin, ciklodol, astmatol) uzrokuju ekscitaciju, tahikardiju, midrijazu, tremor. Vrlo često, na vrhuncu opijenosti, primjećuje se delirična omamljenost. Teško trovanje može izazvati komu i smrt. Znakovi encefalopatije razvijaju se rijetko, obično nakon kome.
Organofosforni spojevi[T44, T60] (insekticidi, karbofos, klorofos itd.) po mehanizmu djelovanja suprotni su atropinu. Uzrokuju bradikardiju, mučninu, povraćanje, znojenje, bronhospazam i bronhoreju. Teška intoksikacija očituje se komom s konvulzijama. Kod kronične intoksikacije simptomi se izražavaju teškom astenijom, mučninom, dizartrijom, fotofobijom i emocionalnom labilnosti.
ugljični monoksid(ugljični monoksid) [T58] može izazvati teško omamljivanje, u nedostatku pravovremene pomoći, komu i smrt. Manje se često opaža delirično omamljivanje svijesti. Nakon reanimacije često se nalaze poremećaji pamćenja (Korsakovljev sindrom), govora (afazija), promjene osobnosti u organskom tipu.
Dijagnoza kroničnog trovanja teškim metalima, arsenom i manganom prilično je teška [T56]. Znakovi trovanja arsenom su dispepsija, povećanje jetre i slezene. Merkur intoksikacija se očituje neurološkim simptomima (ataksija, dizartrija, tremor) u kombinaciji s emocionalnom labilnosti, nekritičnost, euforija, a ponekad i spontanost. Trovanje voditi manifestira se glavoboljom, astenijom, razdražljivošću, depresijom. Još teža depresija, popraćena tjeskobom, psihosenzornim poremećajima, sumanutim idejama stava, uočena je kod kroničnog trovanja. mangan. S bilo kojom od navedenih intoksikacija brzo se razvija encefalopatija.
U liječenju se uglavnom koriste etiopatogenetske metode. Kod nekih akutnih intoksikacija moguće je primijeniti protuotrove (npr. atropin - kod trovanja organofosfornim tvarima, bemegrid - kod trovanja barbiturima, etilni alkohol - kod uzimanja metilnog alkohola, natrijev klorid - kod trovanja litijem soli). Mjere detoksikacije ovise o prirodi
toksin (terapija kisikom - inhalacijom ugljičnog monoksida, hemodijaliza - kod trovanja niskomolekularnim spojevima, hemosorpcija i plazmafereza - kod trovanja visokomolekularnim otrovima). U nekim slučajevima, s akutnom intoksikacijom (na primjer, s barbituratima), korisno je ispiranje želuca. Hemodez i forsirana diureza imaju nespecifičan detoksikacijski učinak. Kod kronične intoksikacije mjere detoksikacije ne daju tako brz učinak. Manifestacije encefalopatije također se mogu primijetiti kada tijelo više ne otkriva otrovnu tvar koja ih je uzrokovala. U ovom slučaju, u pravilu, potrebno je imenovanje psihotropnih lijekova: neuroleptika - s psihomotornom agitacijom, manijom i delirijem, antidepresiva - s depresijom, sredstava za smirenje - s anksioznošću, nesanicom i razdražljivošću. Kako bi se spriječio razvoj encefalopatije, nootropici i metabolički agensi (nootropil, cerebrolysin, encefabol, glukoza, vitamini) propisuju se prilično rano.
Mentalni poremećaji kod somatskih bolesti
Obrasci opisani u prethodnom odjeljku primjenjivi su ne samo na intoksikacije, već i na širok raspon egzogenih mentalnih poremećaja (ozljeda zračenjem, sindrom produljene kompresije, hipoksija, stanje nakon teške kirurška intervencija), kao i mnogim somatskim bolestima.
Simptomi su u velikoj mjeri određeni stadijem tijeka bolesti. Dakle, kronične somatske bolesti, stanja nepotpune remisije i rekonvalescencije karakterizirane su teškom astenijom, hipohondričnim simptomima i afektivnim poremećajima (euforija, disforija, depresija). Oštra egzacerbacija somatske bolesti može dovesti do pojave akutne psihoze (delirij, amentija, halucinoza, depresivno-sumanuto stanje). U ishodu bolesti može se uočiti psihoorganski sindrom (Korsakovljev sindrom, demencija, organske promjene ličnosti, napadaji).
Mentalni poremećaji u somatskim bolestima vrlo su točno povezani s promjenama općeg somatskog stanja. Dakle, epizode delirija se opažaju na vrhuncu grozničavog stanja, duboki poremećaj glavnih metaboličkih procesa odgovara stanju isključivanja svijesti (stupor, stupor, koma), poboljšanje stanja odgovara povećanju raspoloženja ( euforija rekonvalescenata).
Prilično je teško odvojiti psihičke poremećaje organske prirode kod somatskih bolesti od psihogenih iskustava o težini somatske bolesti, strahova od mogućnosti ozdravljenja, depresije uzrokovane sviješću o vlastitoj bespomoćnosti. Dakle, sama potreba za konzultacijom onkologa može biti uzrok teške depresije. Mnoge bolesti (kožne, endokrine) povezane su s mogućnošću razvoja kozmetičkog defekta, što je također jaka psihička trauma. Proces liječenja može izazvati zabrinutost kod bolesnika zbog mogućnosti nuspojava i komplikacija.
Razmotrite psihijatrijski aspekt najčešćih bolesti.
Kronične bolesti srca(koronarna bolest srca, zatajenje srca, reumatizam) često se očituju asteničnim simptomima (umor, razdražljivost, letargija), povećanom zainteresiranošću za svoje zdravlje (hipohondrija), smanjenim pamćenjem i pažnjom. U slučaju komplikacija (na primjer, infarkt miokarda), može se razviti akutna psihoza (češće po vrsti amencije ili delirija). Često se u pozadini infarkta miokarda razvija euforija s podcjenjivanjem ozbiljnosti bolesti. Slični poremećaji se opažaju nakon operacije srca. Psihoze se u ovom slučaju obično javljaju 2. ili 3. dan nakon operacije.
Maligni tumori može već u početnom razdoblju bolesti manifestirati povećani umor i razdražljivost, često se formiraju subdepresivna stanja. Psihoze se obično razvijaju u terminalnoj fazi bolesti i odgovaraju težini popratne intoksikacije.
Sistemske kolagenoze(sistemski eritematozni lupus) karakterizira širok raspon manifestacija. Uz astenične i hipohondrijske simptome, u pozadini egzacerbacije često se opažaju psihoze složene strukture - afektivne, sumanute, oneiroidne, katatonske; u pozadini groznice može se razviti delirij.
Uz zatajenje bubrega svi mentalni poremećaji javljaju se u pozadini teške adinamije i pasivnosti: adinamične depresije, slabo simptomatska delirija i amentalna stanja s blagom ekscitacijom, katatonički stupor.
Nespecifična upala plućačesto praćena hipertermijom, što dovodi do delirija. U tipičnom tijeku tuberkuloze, psihoze se rijetko opažaju - češće se primjećuju astenični simptomi, euforija i podcjenjivanje ozbiljnosti bolesti. Pojava napadaja može ukazivati na pojavu tuberkuloze u mozgu. Uzrok tuberkulozne psihoze (manične, halucinatorne
paranoidni) možda nije sam infektivni proces, već kemoterapija protiv tuberkuloze.
Terapija somatogenih poremećaja trebala bi prvenstveno biti usmjerena na liječenje osnovne somatske bolesti, snižavanje tjelesne temperature, uspostavljanje cirkulacije krvi, kao i normalizaciju općih metaboličkih procesa (acidobazne i elektrolitske ravnoteže, sprječavanje hipoksije) i detoksikaciju. Od psihotropnih lijekova posebno su značajni nootropi (aminalon, piracetam, encefabol). Kod pojave psihoze neuroleptici (haloperidol, droperidol, klorprotiksen, tizercin) moraju se koristiti s oprezom. Sigurna sredstva za anksioznost, anksioznost su sredstva za smirenje. Od antidepresiva prednost treba dati lijekovima s malim brojem nuspojava (pirazidol, befol, fluoksetin, koaksil, heptral). Uz pravodobno liječenje mnogih akutnih somatogenih psihoza, primjećuje se potpuna obnova mentalnog zdravlja. U prisutnosti izrazitih znakova encefalopatije, defekt psihe traje čak i nakon poboljšanja somatskog stanja.
Posebno mjesto među somatogenim uzrocima psihičkih poremećaja zauzimaju endokrine bolesti. Izražene manifestacije encefalopatije u tim bolestima otkrivaju se mnogo kasnije. U ranim stadijima prevladavaju afektivni simptomi i poremećaji nagona, koji mogu nalikovati manifestacijama endogenih psihičkih bolesti (shizofrenija i MDP). Sami psihopatološki fenomeni ne razlikuju se u specifičnosti: slične manifestacije mogu se pojaviti kada su zahvaćene različite endokrine žlijezde, ponekad se povećanje i smanjenje proizvodnje hormona očituje istim simptomima. M. Bleuler (1954) opisao je psihoendokrini sindrom, koji se smatra jednom od varijanti psihoorganskog sindroma. Njegove glavne manifestacije su afektivna nestabilnost i poremećaji impulsa, koji se manifestiraju nekom vrstom psihopatskog ponašanja. Karakterističnija nije izopačenost nagona, već njihovo neproporcionalno jačanje ili slabljenje. Depresija je najčešći emocionalni poremećaj. Često se javljaju s hipofunkcijom Štitnjača, nadbubrežne žlijezde, paratireoidne žlijezde. Afektivni poremećaji ponešto se razlikuju od čistih depresija i manija tipičnih za MDP. Češće se uočavaju mješovita stanja praćena razdražljivošću, umorom ili razdražljivošću i ljutnjom.
Opisane su neke značajke svake od endokrinopatija. Za Itsenko-Cushingova bolest karakteristična slabost, pasivnost, povećan apetit, smanjen libido bez izražene emocionalne tuposti, karakteristična za shizofreniju.
Diferencijalna dijagnoza sa shizofrenijom komplicira pojavu čudnih umjetničkih osjeta u tijelu - senestopatije ("mozak je suh", "nešto svjetluca u glavi", "unutrašnjost se roji"). Ovi pacijenti izuzetno teško doživljavaju svoj kozmetički nedostatak. Na hipertireoza, naprotiv, postoji povećana aktivnost, nemirnost, emocionalna labilnost s brzim prijelazom od plača do smijeha. Često se smanjuje kritičnost s lažnim osjećajem da se nije promijenio pacijent, već situacija („život je postao užurban“). Povremeno se javljaju akutne psihoze (depresija, delirij, pomućenje svijesti). Psihoza se također može pojaviti nakon operacije strumektomije. Na hipotireoza znakovima mentalne iscrpljenosti brzo se pridružuju manifestacije psiho-organskog sindroma (smanjenje pamćenja, brza pamet, pozornost). Karakterizira ga mrzovoljnost, hipohondrija, stereotipno ponašanje. Rani znak Addisonova bolest je rastuća letargija, uočljiva u početku samo navečer i nestaje nakon odmora. Pacijenti su razdražljivi, osjetljivi; uvijek pokušava zaspati; libido naglo pada. U budućnosti, organski defekt brzo raste. Naglo pogoršanje stanja (Addisonova kriza) može se manifestirati poremećajem svijesti i akutnim psihozama složene strukture (depresija s disforijom, euforija s iluzijama proganjanja ili erotskim iluzijama itd.). Akromegalija obično praćeno određenom usporenošću, pospanošću, blagom euforijom (ponekad zamijenjenom suzama ili ispadima bijesa). Ako se paralelno primijeti hiperprodukcija prolaktina, može se primijetiti povećana briga, želja za pokroviteljstvom drugih (osobito djece). Organski defekt u bolesnika s dijabetes uglavnom je posljedica popratne vaskularne patologije i slična je manifestacijama drugih vaskularnih bolesti.
U nekim endokrinopatijama, psihopatološki simptomi su potpuno lišeni specifičnosti, pa je gotovo nemoguće postaviti dijagnozu bez posebne hormonske studije (na primjer, s kršenjem funkcija paratireoidnih žlijezda). hipogonadizam, proizlazi iz djetinjstva, očituje se samo u pojačanom sanjarenju, ranjivosti, osjetljivosti, sramežljivosti i sugestivnosti (mentalni infantilizam). Kastracija kod odrasle osobe rijetko dovodi do teške mentalne patologije - mnogo češće su iskustva pacijenata povezana sa sviješću o njihovom nedostatku.
Promjene u hormonalnom statusu mogu uzrokovati određenu psihičku nelagodu kod žena u menopauza(češće u premenopauzi). Pacijenti se žale na valove vrućine, znojenje, povišen krvni tlak, simptome slične neurozi (histerični, astenični, subdepresivni). U predmenstrualno razdoblječesto postoji tzv
moj predmenstrualni sindrom, karakteriziran razdražljivošću, smanjenom radnom snagom, depresijom, poremećajem spavanja, glavoboljama sličnim migreni i mučninom, a ponekad i tahikardijom, fluktuacijama krvnog tlaka, nadimanjem i edemima.
Iako liječenje psihoendokrinog sindroma često zahtijeva posebnu hormonsku nadomjesnu terapiju, korištenjem samo hormonskih sredstava ne postiže se uvijek potpuna obnova psihičkog blagostanja. Nerijetko je potrebno istodobno propisati psihotropne lijekove (sredstva za smirenje, antidepresive, blage antipsihotike) za ispravljanje emocionalnih poremećaja. U nekim slučajevima treba izbjegavati korištenje hormonskih sredstava. Dakle, liječenje post-kastracije, menopauze i teškog predmenstrualnog sindroma bolje je započeti s psihofarmakološkim lijekovima, budući da nerazumno imenovanje hormonske nadomjesne terapije može dovesti do psihoza (depresija, manija, manično-zabludna stanja). U mnogim slučajevima liječnici opće prakse podcjenjuju važnost psihoterapije u liječenju endokrinopatija. Gotovo svi pacijenti s endokrinom patologijom trebaju psihoterapiju, a kod menopauze i predmenstrualnog sindroma psihoterapija često daje dobar učinak bez upotrebe lijekova.
BIBLIOGRAFIJA
Averbukh E.S. Mentalni poremećaji V pozno doba. Psihijatrijski aspekt gerontologije i gerijatrije. - JL: Medicina, 1969. - 284 str.
Gilyarovsky V.A. Psihijatrija. - 2. izd. - M. - JL: Država. Naklada biološke i medicinske literature, 1954. - 752 str.
Dvorkina N.Ya. zarazne psihoze. - M.: Medicina, 1975. - 184 str.
Dobrokhotova T.A., Bragina N.N. Funkcionalna asimetrija i psihopatologija žarišnih lezija mozga. - M.: Medicina, 1977. - 360 str.
Zavalishin I.A., Roikhel V.M., Zhuchenko T.D., Shitikova I.E. Prionske bolesti kod ljudi, Zh. neuropatol. i psihijatar. -
T. 98, br. 1. - S. 61-66.
Klinički psihijatrija: Per. s njim. / Ed. G. Grule, K. Jung,
W. Mayer-Gross. - M., 1967. - 832 str.
Kovalev V.V. Mentalni poremećaji kod bolesti srca. - M.: Medicina, 1974. - 191 str.
Nikolaeva V.V. Utjecaj kronične bolesti na psihu. - M.: Izdavačka kuća Moskovskog državnog sveučilišta, 1987. - 166 str.
Rozinsky Yu.B. Promjene u psihi s oštećenjem frontalnih režnjeva
mozak. - M.: Medicina, 1948. - 147 str.
Bolesti ovog odjela imaju raznoliku prirodu i različite mehanizme razvoja. Karakteriziraju ih mnoge varijante psihopatskih ili neurotičnih poremećaja. Širok raspon kliničkih manifestacija objašnjava se različitom veličinom lezije, područjem defekta, kao i glavnim individualnim i osobnim kvalitetama osobe. Što je veća dubina destrukcije, jasnije su kliničke manifestacije.
Uzroci organskog oštećenja mozga su:
1. Peri- i intranatalna patologija (oštećenje mozga tijekom trudnoće i poroda).
2. Traumatska ozljeda mozga.
3. Zarazne bolesti(meningitis, encefalitis, arahnoiditis, apsces).
4. Intoksikacija (alkohol, droge i druge otrovne tvari).
5. Encefalopatija kod metaboličkih poremećaja (bolesti jetre, bubrega, gušterače i dr.).
6. Vaskularne bolesti mozga (ishemijski i hemoragijski udari, encefalopatija).
7. Tumori.
8. Demijelinizacijske bolesti (multipla skleroza).
9. Neurodegenerativne bolesti (Parkinsonova bolest, Alzheimerova bolest).
Cerebralni simptomi
Difuzne glavobolje, pogoršane vanjskim podražajima (buka, jaka svjetlost), kretanje.
Vrtoglavica, pogoršana kretanjem, vestibularni poremećaji.
Mučnina i povraćanje neovisno o unosu hrane.
Razni vegetativni poremećaji.
Teški astenični sindrom.
Žarišni neurološki simptomi
ozljeda frontalnog režnja
Nesiguran hod (nesigurnost pri hodu);
pareza i paraliza;
hipertonus;
paraliza glave i pokreta očiju;
poremećaji govora;
fokalni epileptiformni Jacksonovi napadaji;
grand mal epileptički ili toničko-klonički napadaji;
jednostrani gubitak njuha (anosmija).
Oštećenje parijetalnog režnja
Kršenje taktilne osjetljivosti;
kršenje kinestezije (osjećaj promjene položaja tijela u prostoru);
gubitak sposobnosti čitanja, pisanja ili brojanja (disleksija, disgrafija, diskalkulija);
gubitak sposobnosti pronalaženja određenog mjesta (geografska agnozija);
gubitak sposobnosti prepoznavanja poznatih predmeta pri dodirivanju zatvorenih očiju (astereognozija - vrsta taktilne agnosije).
Ozljeda temporalnog režnja
Cerebelarna lezija
Ataksija - nesigurni i nespretni pokreti udova ili torza;
nesposobnost koordinacije fine motorike(tremor, nezadovoljavajući test prst-nos);
disdijadohokinezija - nemogućnost izvođenja brzih izmjeničnih pokreta, na primjer, brzo savijanje i otpuštanje prstiju, voljni pokreti očiju su inhibirani u ekstremnim položajima i dovode do pilastih pokreta (nistagmus).
Mentalne promjene
Teorija "egzogenih vrsta reakcija" Karla Bongeffera (1908.): mozak na vanjske ozljede različite etiologije odgovara ograničenim brojem sličnih nespecifičnih psihopatoloških reakcija.
Psihoorganski sindrom- psihički poremećaji kod organskih bolesti. Predstavljena je kombinacijom različitih poremećaja tri područja mentalne aktivnosti (Walter-Bühelov trijas):
Smanjenje intelekta (promjena mišljenja prema organskom tipu, smanjenje razine prosudbi, generalizacija, konkretno razmišljanje, nesporazum, nesporazum, kršenje kritičkih sposobnosti);
Slabljenje pamćenja (hipomnezija, amnezija, paramnezija);
Emocionalni poremećaji (emocionalna labilnost, slabost, emocionalna grubost, disforija, euforija, apatija).
Na oblike psihoorganskog sindroma ukazuje vodeći simptom emocionalnih poremećaja:
a) Cerebrasthenic - astenija, praćena simptomima organske patologije središnjeg živčanog sustava (glavobolje, meteosenzitivnost, loša tolerancija na alkohol, itd.).
b) Eksplozivna - razdražljivost, agresivnost, nestabilnost raspoloženja, sklonost disforiji.
c) Euforični - površna neopravdana zabava, neadekvatna razigranost, dezinhibicija, nemirnost.
d) Apatija - neaktivnost, letargija, aspontanost, adinamija, ravnodušnost prema vlastitoj sudbini i sudbini bližnjih.



