गर्भाशय की धमनियां पाई। गर्भावस्था के दौरान दाहिनी गर्भाशय धमनी सामान्य
डॉपलर गर्भाशय-अपरा-भ्रूण रक्त प्रवाह
परिचय
डॉपलर प्रभाव प्रेक्षित उत्सर्जक की गति के आधार पर ध्वनि तरंग की आवृत्ति में परिवर्तन पर आधारित है। हमारे मामले में, यह जहाजों में असमान रूप से चलने वाले माध्यम - रक्त से परावर्तित अल्ट्रासोनिक सिग्नल की आवृत्ति में परिवर्तन है। परावर्तित संकेत की आवृत्ति में परिवर्तन रक्त प्रवाह वेग (बीएफआर) के घटता के रूप में दर्ज किए जाते हैं।
कार्यात्मक प्रणाली "मां-प्लेसेंटा-भ्रूण" में हेमोडायनामिक गड़बड़ी राज्य के उल्लंघन और गर्भावस्था की विभिन्न जटिलताओं में भ्रूण के विकास के प्रमुख रोगजनक तंत्र हैं। इसी समय, अधिकांश टिप्पणियों में, हेमोडायनामिक विकारों को भ्रूण की स्थिति और एटियोपैथोजेनेटिक कारक की परवाह किए बिना परिवर्तनों की सार्वभौमिकता और एकरूपता की विशेषता है।
सीएससी के सामान्य मापदंडों में बदलाव भ्रूण की कई रोग स्थितियों का एक गैर-विशिष्ट अभिव्यक्ति है, और कई मामलों में नैदानिक लक्षणों की उपस्थिति से पहले, यह महत्वपूर्ण है कि यह गर्भावस्था के दौरान मुख्य रोग स्थितियों पर भी लागू होता है - एफजीआर, भ्रूण हाइपोक्सिया, प्रीक्लेम्पसिया, आदि। 18-19 से 25-26 सप्ताह की अवधि के साथ डॉपलर पसंद की विधि है, क्योंकि भ्रूण की बायोफिजिकल प्रोफाइल 26 सप्ताह से सूचनात्मक है, और कार्डियोटोकोग्राफी अभी तक सांकेतिक नहीं है।
डॉपलर तकनीक में गर्भाशय-अपरा-भ्रूण रक्त प्रवाह के जहाजों में रक्त प्रवाह वेगों के वक्र प्राप्त करना, संवहनी प्रतिरोध सूचकांकों (वीआर) की गणना और प्राप्त परिणामों का विश्लेषण शामिल है।
डॉप्लरोमेट्री के लिए संकेत
वी.वी. मितकोव (1)
1. गर्भवती स्त्री के रोग :
हाइपरटोनिक रोग;
गुर्दा रोग;
कोलेजन संवहनी रोग;
आरएच संवेदीकरण।
2. रोग और जन्म दोषभ्रूण विकास
भ्रूण के आकार और गर्भकालीन आयु के बीच बेमेल;
अस्पष्टीकृत ओलिगोहाइड्रामनिओस;
नाल की समयपूर्व परिपक्वता;
गैर-प्रतिरक्षा जलोदर;
कई गर्भधारण में अलग-अलग प्रकार का भ्रूण विकास;
जन्मजात हृदय दोष;
पैथोलॉजिकल प्रकार के कार्डियोटोकोग्राम;
गर्भनाल विसंगतियाँ;
क्रोमोसोमल पैथोलॉजी।
3. जटिल प्रसूति इतिहास (FGR, गर्भावस्था, भ्रूण संकट और पिछले गर्भधारण में मृत जन्म)।
संवहनी प्रतिरोध (वीआर) के संकेत
रक्त प्रवाह वेग (बीएससी) के घटता का आकलन करने के लिए, संवहनी प्रतिरोध के सूचकांक प्रस्तावित हैं:
2. पल्सेशन इंडेक्स (पीआई, गोस्लिंग आर।, 1975),
(एस-डी)/औसत
3. सिस्टोडायस्टोलिक अनुपात (एलएमएस, स्टुअर्ट बी, 1980),
सी - अधिकतम सिस्टोलिक रक्त प्रवाह वेग;
डी - अंत डायस्टोलिक रक्त प्रवाह वेग;
औसत - औसत रक्त प्रवाह वेग (स्वचालित रूप से गणना)
एलएमएस और आईआर अनिवार्य रूप से एक ही चीज हैं।
पीआई की गणना के सूत्र में, रक्त प्रवाह वेग के औसत मूल्य का उपयोग किया जाता है, जो रक्त प्रवाह वक्र के आकार का अधिक सटीक आकलन करना संभव बनाता है और सीएससी को शून्य डायस्टोलिक रक्त प्रवाह पर मात्रात्मक रूप से विश्लेषण करता है, जब एलएमएस और आईआर खो देते हैं गणितीय अर्थ। हालाँकि, यह देखते हुए कि इस मामले में (गर्भावस्था और प्रसव के प्रबंधन की रणनीति चुनने के लिए), मात्रात्मक बारीकियों के बजाय गुणात्मक परिवर्तन होना अपने आप में महत्वपूर्ण है, और यह कि प्रसूति में डोप्लरोमेट्री पर अधिकांश मुद्रित शोध पत्र किए गए थे। एलएमएस की गणना के साथ, इस समय व्यावहारिक कार्य में एलएमएस का उपयोग करना अधिक समीचीन है।
एक। स्ट्राइजकोव और सह-लेखकों ने एक अपरा गुणांक (पीसी) का प्रस्ताव दिया, जो गर्भाशय और भ्रूण दोनों में एक साथ परिवर्तन को ध्यान में रखना संभव बनाता है। अपरा रक्त प्रवाह, कार्यात्मक प्रणाली "मां-प्लेसेंटा-भ्रूण" में रक्त परिसंचरण मापदंडों के मानक मूल्यों से न्यूनतम विचलन का पता चलता है।
पीसी=1/(एलएमएस एमए + एलएमएस अप)
पीसी - अपरा गुणांक;
एसडीओ एमए, एसडीओ एपी - गर्भाशय धमनी और गर्भनाल धमनी में सिस्टोल-डायस्टोलिक संबंध।
रक्त परिसंचरण का वर्गीकरण
वी.वी. मितकोव (1)।
पहली डिग्री:
ए - संरक्षित भ्रूण-अपरा रक्त प्रवाह के साथ गर्भाशय के रक्त प्रवाह का उल्लंघन;
बी - संरक्षित गर्भाशय-अपरा रक्त प्रवाह के साथ भ्रूण-अपरा रक्त प्रवाह का उल्लंघन;
ग्रेड 2: गर्भाशय और भ्रूण-अपरा रक्त प्रवाह का एक साथ उल्लंघन, महत्वपूर्ण परिवर्तनों तक नहीं पहुंचना (अंत डायस्टोलिक रक्त प्रवाह संरक्षित है)।
ग्रेड 3: संरक्षित या बिगड़ा हुआ गर्भाशय रक्त प्रवाह के साथ भ्रूण-अपरा रक्त प्रवाह (रक्त प्रवाह की कमी या रिवर्स डायस्टोलिक रक्त प्रवाह) के गंभीर विकार।
गतिशील अवलोकन के दौरान, बिगड़ा हुआ गर्भाशय-अपरा-भ्रूण रक्त प्रवाह के 1 ए, 2 और 3 डिग्री के साथ हेमोडायनामिक मापदंडों में कोई सामान्यीकरण या सुधार नहीं होता है। भ्रूण-अपरा रक्त प्रवाह का सामान्यीकरण केवल ग्रेड 1 बी में नोट किया गया था, आमतौर पर गर्भवती महिलाओं में रुकावट के खतरे के साथ।
भ्रूण हेमोडायनामिक गड़बड़ी का वर्गीकरण
एक। स्ट्राइजकोव एट अल। (2)।
पहली डिग्री - भ्रूण-अपरा रक्त प्रवाह का उल्लंघन, महत्वपूर्ण मूल्यों तक नहीं पहुंचना और भ्रूण के हेमोडायनामिक्स की संतोषजनक स्थिति (केवल गर्भनाल धमनी में बिगड़ा हुआ रक्त प्रवाह)। वक्ष महाधमनी में एलएमएस - 5.52 ± 0.14, आंतरिक कैरोटिड धमनी में - 3.50 ± 1.3। 58.3% मामलों में भ्रूण के हृदय के दोनों निलय के डायस्टोलिक फ़ंक्शन इंडेक्स में प्रतिपूरक कमी है, 33.3% में सभी हृदय वाल्वों के माध्यम से अधिकतम रक्त प्रवाह वेग में वृद्धि।
2 डिग्री - भ्रूण के हेमोडायनामिक्स का उल्लंघन (भ्रूण के वास्तविक हेमोडायनामिक्स का उल्लंघन)। भ्रूण परिसंचरण का केंद्रीकरण। 50% मामलों में भ्रूण के हृदय के सभी वाल्वों के माध्यम से अधिकतम रक्त प्रवाह वेग को कम करना, बाएं वर्गों के लिए - कुछ हद तक। डायस्टोलिक वेंट्रिकुलर फ़ंक्शन (ई / ए) में और कमी। भ्रूण के हृदय के दाहिने भाग की प्रधानता बनी रहती है। महाधमनी और / या आंतरिक में रक्त प्रवाह का पैथोलॉजिकल स्पेक्ट्रम ग्रीवा धमनीभ्रूण। महाधमनी - गर्भनाल की धमनी में उल्लंघन के प्रकार से रक्त परिसंचरण का उल्लंघन। आंतरिक कैरोटीड धमनी में, डायस्टोलिक रक्त प्रवाह के स्तर में वृद्धि भ्रूण सेरेब्रल गोलार्द्धों के माइक्रोवास्कुलर बिस्तर के प्रतिरोध में कमी है। 100% मामलों में, इन वाहिकाओं में संचलन संबंधी विकार गर्भनाल धमनी में परिवर्तन के लिए द्वितीयक हैं। भ्रूण महाधमनी में परिवर्तन के लिए आंतरिक कैरोटिड धमनी में परिवर्तन की द्वितीयक प्रकृति स्थापित नहीं की गई है। सेरेब्रल वाहिकाओं के रक्त परिसंचरण में प्राथमिक परिवर्तन बहुत कम आम है (भ्रूण हाइपोक्सिया का गैर-प्लेसेंटल प्रकार)।
2 डिग्री लंबा नहीं है, जल्दी से 3 डिग्री में बदल जाता है।
3 डिग्री - भ्रूण के हेमोडायनामिक्स की एक महत्वपूर्ण स्थिति।
दिल के बाएं हिस्से के दाहिने हिस्से पर कार्यात्मक प्रबलता रक्त परिसंचरण के केंद्रीकरण से जुड़े इंट्राकार्डियक हेमोडायनामिक्स का गहरा पुनर्गठन है। भ्रूण हाइपोक्सिया में वृद्धि - बाएं वर्गों के वाल्वों के लिए अनुप्रस्थ रक्त प्रवाह में 10.3% की कमी और दाईं ओर 23.3% की कमी। 66.7% मामलों में ट्राइकसपिड वाल्व की कार्यात्मक अपर्याप्तता (प्रतिगमन का प्रवाह)। महाधमनी - इसकी अनुपस्थिति में डायस्टोलिक रक्त प्रवाह में कमी (69.6%)। 57.1% मामलों में आंतरिक मन्या धमनी के प्रतिरोध में कमी। महाधमनी और आंतरिक कैरोटिड धमनी में एक साथ उल्लंघन का संयोजन उल्लंघन की दूसरी डिग्री (क्रमशः 14.3% और 42.3%) की तुलना में अधिक बार होता है।
उल्लंघन के चरण।
1 डिग्री 3 सप्ताह के औसत के बाद दूसरे में जाती है; 1.3 सप्ताह में 2 से 3। विभिन्न चरणों में उल्लंघनों की भरपाई करना संभव है, पहले चरण में अधिक, दूसरे में कम। चरण 3 में - भ्रूण के हेमोडायनामिक्स का अपघटन।
प्रसवकालीन नुकसान: भ्रूण के हेमोडायनामिक विकारों की पहली डिग्री - 6.1% मामले, दूसरी डिग्री - 26.7%, तीसरी डिग्री - 39.3%।
नवजात शिशुओं की गहन देखभाल: पहली डिग्री - 35.5%, दूसरी डिग्री - 45.5%, तीसरी डिग्री - 88.2%।
गर्भनाल धमनी की डॉप्लरोमेट्री
(मानक संकेतक)
100% मामलों में 18 सप्ताह के बाद गर्भनाल धमनी में सीएससी का पंजीकरण संभव है।
वी.एस. डेमिडोव (3)।
22 सप्ताह तक, गर्भनाल धमनी में रक्त प्रवाह का निर्धारण जानकारीपूर्ण नहीं है, क्योंकि कोई सामान्य डायस्टोलिक घटक नहीं है (अपरा अपर्याप्तता का संकेत)। एक। स्ट्राइजाकोव 16 सप्ताह में अध्ययन शुरू करने की सिफारिश करता है।
बढ़ती उम्र के साथ PI घटता है:
10-11 सप्ताह - 1.92±0.47 (कोई डायस्टोलिक घटक नहीं);
29-30 सप्ताह - 1.15±0.21।
एक। स्ट्राइजकोव (12)।
गर्भावस्था के 28-40 सप्ताह के दौरान LMS का थ्रेशोल्ड मान 3.0 है।
एस गुडमुंडसन (6)।
उत्तरी अमेरिका में, देर से गर्भावस्था तक सामान्य की ऊपरी सीमा के रूप में LMS - 3.0 के संख्यात्मक मान का उपयोग करने का प्रस्ताव है।
गर्भावस्था के दूसरे छमाही के दौरान सिस्टोल-डायस्टोलिक अनुपात (एस / डी) का नामांकित।
वी.वी. मितकोव (1)।
गर्भावस्था के दूसरे भाग में गर्भनाल धमनियों के लिए डीएम अनुपात के सामान्य संकेतक।
गर्भावस्था के दूसरे छमाही में गर्भनाल धमनियों के पीआई के सामान्य पैरामीटर।
एस.ए. कलाश्निकोव (7)।
गर्भावस्था की तीसरी तिमाही में गर्भनाल धमनी: औसत रक्त प्रवाह वेग 32-39 सेमी/सेकंड है; पीआई - 0.64-0.89।
एल.वी. लोगविनेंको (5)।
गर्भावस्था के तीसरे तिमाही में गर्भनाल धमनी में रक्त प्रवाह संकेतकों के मान:
एसडीओ - 2.6±0.7; आईआर - 0.62±0.19।
गर्भाशय की धमनियों की डॉप्लरोमेट्री
(मानक संकेतक)
काले और सफेद डॉपलर का उपयोग करते समय गर्भाशय धमनी में सीएससी का पंजीकरण कुछ तकनीकी कठिनाइयाँ पेश कर सकता है, क्योंकि गर्भाशय धमनीकल्पना नहीं की जाती है और सीएससी के विशिष्ट प्रकार द्वारा "स्पर्श द्वारा" निर्धारित किया जाता है। अध्ययन का समय 30-60 मिनट तक लग सकता है। "एक्यूसन" प्रकार के रंग डॉपलर मैपिंग के साथ एक अल्ट्रासोनिक डिवाइस का उपयोग करते समय, परीक्षा का समय 5-7 मिनट तक कम हो जाता है।
एम.वी. मेदवेदेव (9)।
गर्भाशय की धमनियों में सीएससी का पंजीकरण संभव है: 99% मामलों में बाईं ओर; दाईं ओर - 97% में। गर्भावस्था के पहले तिमाही में निर्धारण में कठिनाइयाँ होती हैं। संवहनी प्रतिरोध (वीआर) के सूचकांक - पांच कार्डियोसायकल का औसत डेटा। पहली तिमाही में, उच्च आईएसएस, सीधी गर्भावस्था के 2-3 तिमाही में - एक उच्च डायस्टोलिक घटक (कम परिधीय प्रतिरोध)।
गर्भावस्था के दूसरे छमाही में, गर्भाशय धमनी के एएससी के संख्यात्मक मान स्थिर होते हैं, गर्भावस्था के अंत में थोड़ा कम हो जाते हैं।
|
एसडीओ (औसत) |
||
|
मेदवेदेव एम.वी. | ||
|
मुसेव जेड.एम. | ||
|
स्लादक्याविचस पी.पी. | ||
गर्भावस्था के तीसरे तिमाही में पैथोलॉजिकल एसडीओ सीएससी - 2.4-2.6 से अधिक।
नाल के पार्श्व स्थान के साथ गर्भावस्था के तीसरे तिमाही में विभिन्न गर्भाशय धमनियों में एएससी काफी भिन्न होते हैं। प्लेसेंटा से आईएसएस 12-30% कम है।
पैथोलॉजिकल सीएससी: रक्त प्रवाह के डायस्टोलिक घटक में कमी, प्रारंभिक डायस्टोल चरण में डाइक्रोटिक पायदान।
|
एक। स्ट्राइजकोव (8)। |
||||||||
|
सीधी गर्भावस्था (M±m) के दूसरे और तीसरे तिमाही में गर्भाशय धमनी में सिस्टोलोडियास्टोलिक संबंध। |
||||||||
|
गर्भावस्था की अवधि, सप्ताह |
||||||||
वी.वी. मितकोव (1)।
डिक्रोटिक अवकाश - गहरा उल्लंघन। यह तब रिकॉर्ड किया जाता है जब इसकी चोटी अंत डायस्टोलिक वेग स्तर तक पहुंच जाती है या नीचे होती है।
एक धमनी (70% से अधिक मामलों) में रक्त प्रवाह का उल्लंघन अधिक बार होता है, अर्थात। दोनों धमनियों की जांच होनी चाहिए।
होना। रोसेनफेल्ड (10)
आईआर औसत - 0.482+0.052।
29 सप्ताह के बाद, एलएमएस (कम से कम एक तरफ) का दहलीज मूल्य 2.4 है, आईआर 0.583 है।
वी.वी. मितकोव (1)।
गर्भावस्था के दूसरे छमाही में गर्भाशय धमनियों के आईआर के सामान्य सूचकांक।
गर्भावस्था के दूसरे छमाही में गर्भाशय धमनियों के पीआई के सामान्य संकेतक।
एल.वी. लोगविनेंको (5)।
गर्भावस्था के तीसरे तिमाही में गर्भाशय की आर्कुएट धमनियां।
आईएसएस: एलएमएस - 2.5 ± 1.2; आईआर - 0.6 ± 0.3।
एस.ए. कलाश्निकोव (7)।
गर्भावस्था की तीसरी तिमाही। औसत गति - 60-72 सेमी/सेकंड, पीआई - 0.41-0.65।
एक। स्ट्राइजकोव (12)।
गर्भावस्था के 28-40 सप्ताह के दौरान LMS का थ्रेशोल्ड मान 2.4 है।
भ्रूण वाहिकाओं की डॉप्लरोमेट्री
(मानक संकेतक)
वी.वी. मितकोव (1)।
पंजीकरण की संभावना:
16-19 सप्ताह - 50% मामलों में;
20-22 सप्ताह - 96% में;
23 सप्ताह - 100% में, 36-41 सप्ताह - 86% में।
गर्भावस्था की पहली छमाही में, एएससी महत्वपूर्ण रूप से नहीं बदलता है।
औसत रक्त प्रवाह वेग 20 सप्ताह में 20 सेमी/सेकंड से बढ़कर 40 सप्ताह में 30 सेमी/सेकंड हो जाता है।
सीएससी के अध्ययन में व्यावहारिक रुचि 22-24 सप्ताह के बाद है, क्योंकि। प्रारंभिक उल्लंघन, एक नियम के रूप में, भ्रूण हेमोडायनामिक्स की बड़ी प्रतिपूरक संभावनाओं के कारण नहीं पाए जाते हैं।
भ्रूण के सेरेब्रल वाहिकाओं।
मध्य मस्तिष्क धमनी का सबसे जानकारीपूर्ण अध्ययन। पोत का अध्ययन केवल कलर डॉपलर मैपिंग (सीडीएम) के उपयोग से संभव है, जो आपको वेलियस सर्कल के जहाजों को स्पष्ट रूप से देखने की अनुमति देता है। सेरेब्रल धमनियों में सीएससी में मध्यम प्रतिरोध के संवहनी तंत्र की विशेषता होती है - डायस्टोलिक रक्त प्रवाह के नकारात्मक मूल्यों के बिना।
95% मामलों में मध्य मस्तिष्क धमनी के सीडीसी पंजीकरण के साथ।
रक्त प्रवाह वेग 20 सप्ताह में औसतन 6 सेमी/सेकंड से बढ़कर 40 सप्ताह में 25 सेमी/सेकंड हो जाता है।
मध्य सेरेब्रल धमनी में आईएसएस 20 से 28-30 सप्ताह तक बढ़ता है, और फिर घटता है।
एल.वी. लोगविनेंको (5)।
महाधमनी: एलएमएस - 6.0 ± 2.1; आईआर - 0.83±0.72।
आम कैरोटिड धमनी: एलएमएस - 7.3 ± 3.2; आईआर - 0.83 ± 0.17। आंतरिक कैरोटिड धमनी: एलएमएस - 4.3 ± 1.5; आईआर - 0.77 ± 0.22।
वी.एस. डेमिडोव (13)।
आंतरिक कैरोटीड धमनी 7.0 या उससे अधिक में एलएमएस की पैथोलॉजी (गर्भावस्था के 34-38 सप्ताह की अवधि के साथ)। मानदंड 4.0-6.9 है।
एक। स्ट्राइजकोव एट अल। (8)।
आंतरिक मन्या धमनी:
आईआर 23-25 सप्ताह - 0.94 ± 0.01;
26-38 सप्ताह - 0.89±0.01;
29-31 सप्ताह - 0.85AO.01;
32-34 सप्ताह - 0.8 ± 0.01;
35-37 सप्ताह - 0.76 + 0.09;
38-41 सप्ताह - 0.71±0.09।
एलएमएस 2.3 से कम - पैथोलॉजी।
डी.एन. स्ट्राइजकोव एट अल। (ग्यारह)।
आंतरिक कैरोटिड धमनी 19-41 सप्ताह में दर्ज की जाती है। 25 सप्ताह से पहले ज्यादातर मामलों में कोई डायस्टोलिक घटक नहीं होता है।
19-22 सप्ताह में IR 0.95±0.015 से घटकर 38-41 सप्ताह में 0.71±0.09 हो गया।
|
एम.वी. मेदवेदेव (14)। |
|||||||||
|
अपूर्ण गर्भावस्था (M±m) के द्वितीय तिमाही में भ्रूण महाधमनी और गर्भनाल धमनी में रक्त प्रवाह के मुख्य संकेतक। |
|||||||||
|
गर्भावस्था की अवधि, सप्ताह |
|||||||||
|
अध्ययन सूचक | |||||||||
|
औसत रैखिक रक्त प्रवाह वेग, सेमी/एस | |||||||||
|
गर्भनाल धमनियां: | |||||||||
|
एक। स्ट्राइजकोव (8)। सीधी गर्भावस्था (M±m) में भ्रूण की आंतरिक कैरोटिड धमनी के प्रतिरोध के संकेतक। |
|||||||||
|
गर्भावस्था की अवधि, सप्ताह |
|||||||||
वी.वी. मितकोव (1)।
गर्भावस्था के दूसरे छमाही में भ्रूण महाधमनी के पीआई के सामान्य संकेतक।
गर्भावस्था के दूसरे छमाही में भ्रूण मध्य सेरेब्रल धमनी के पीआई के सामान्य संकेतक।
एक। स्ट्राइजकोव एट अल। (12)।
पूर्णकालिक गर्भावस्था के दौरान पैथोलॉजिकल आईएसएस: भ्रूण महाधमनी - 8.0 और ऊपर; आंतरिक कैरोटिड धमनी - 2.3 और नीचे।
होना। रोसेनफेल्ड (10)।
22-41 सप्ताह की अवधि में मध्य मस्तिष्क धमनी में ए.एस.सी.
एसडीओ मानदंड 4.4, आईआर - 0.773 से अधिक है।
मानदंड का मतलब भ्रूण की संतोषजनक स्थिति नहीं है।
अशांति के डॉप्लरोमेट्रिक लक्षण
गर्भाशय-अपरा-भ्रूण रक्त प्रवाह
वी.वी. मितकोव (1)।
वर्तमान में, प्रसूति में स्क्रीनिंग विधि के रूप में डॉप्लरोग्राफी के उपयोग पर विचार करने के लिए कोई पर्याप्त आधार और ठोस डेटा नहीं है, हालांकि, तथ्य यह है कि गर्भाशय और भ्रूण के रक्त प्रवाह के डॉपलर अध्ययन का गर्भवती महिलाओं के समूह में एक महत्वपूर्ण नैदानिक और रोगसूचक महत्व है। उच्च प्रसवकालीन जोखिम के साथ।
अपरा अपर्याप्तता।
अपरा अपर्याप्तता के सभी रूपों के साथ गर्भाशय-अपरा और अपरा-भ्रूण के रक्त प्रवाह में महत्वपूर्ण परिवर्तन नहीं होते हैं। अधिकांश झूठे नकारात्मक परिणाम इसी से संबंधित प्रतीत होते हैं। इसलिए, तीन मुख्य पूरक अनुसंधान विधियों: इकोोग्राफी, सीटीजी और डॉपलर के डेटा के व्यापक लेखांकन की आवश्यकता पर जोर देना आवश्यक है। SZRP - अपरा अपर्याप्तता की एक विशिष्ट अभिव्यक्ति। गर्भावस्था के दूसरे तिमाही में एसडीएफडी की घटना में प्राथमिक लिंक गर्भाशय के रक्त प्रवाह का उल्लंघन है (74.2% मामलों में, एसडीएफडी होता है)। दो धमनियों की भागीदारी के साथ - 100% मामलों में। इनमें से अधिकांश मामलों में, शीघ्र प्रसव की आवश्यकता होती है। sdfd में भ्रूण-अपरा रक्त प्रवाह के पृथक उल्लंघन के होने वाले मामले अधिकांश भाग के लिए नाल की संरचना के उल्लंघन से जुड़े होते हैं।
झूठे सकारात्मक परिणामों के कारण:
1) FGR की गंभीरता हमेशा भ्रूण के हेमोडायनामिक विकारों की गंभीरता के अनुरूप नहीं होती है, जिसे भ्रूण की अलग-अलग अनुकूली प्रतिक्रिया द्वारा देरी की समान गंभीरता और अंतर्गर्भाशयी पीड़ा की अवधि के बारे में समझाया जाता है।
2) कुछ नवजात शिशु कम वजन के साथ पैदा होते हैं, उनकी स्थिति में गहन निगरानी और उपचार की आवश्यकता नहीं होती है और इसलिए विश्लेषण के दौरान इस पर ध्यान नहीं दिया जाता है, जबकि नवजात विज्ञानी वजन-वृद्धि गुणांक द्वारा निर्देशित कुपोषण का निदान करते हैं।
अंतर्गर्भाशयी हाइपोक्सिया।
पुराने संकट का पता लगाने के लिए डोप्लरोमेट्री का उपयोग बहुत व्यावहारिक मूल्य है, जो नवजात शिशुओं के समूहों की प्रसवपूर्व पहचान में योगदान देता है जो सावधानीपूर्वक निरीक्षण और उपचार के अधीन हैं। भ्रूण के रक्त प्रवाह के डॉपलर अध्ययन से कार्डियोटोकोग्राफी की तुलना में कुछ समय पहले अंतर्गर्भाशयी हाइपोक्सिया का निदान करने की अनुमति मिलती है।
मध्य सेरेब्रल धमनी और भ्रूण महाधमनी में सीएससी का मूल्यांकन गर्भनाल धमनी के समान मूल्यांकन की तुलना में अंतर्गर्भाशयी हाइपोक्सिया के निदान में बेहतर परिणाम देता है।
भ्रूण हाइपोक्सिया के सबसे ठोस संकेत हृदय गति परिवर्तनशीलता में कमी और सीटीजी के दौरान लंबे समय तक गहरी गिरावट की उपस्थिति है, लेकिन यह गर्भनाल धमनी और भ्रूण महाधमनी में महत्वपूर्ण रक्त प्रवाह के मामलों के साथ अधिक सुसंगत है। इसलिए, हाइपोक्सिया के निदान में, हमने सीटीजी को प्राथमिकता दी, और गर्भवती महिलाओं के समूह की पहचान करने में डॉप्लरोमेट्री और इकोोग्राफी की प्राथमिकता है। भारी जोखिमप्रसवकालीन विकृति पर (इस समूह की गर्भवती महिलाएं गतिशील व्यापक निगरानी और उपचार के अधीन हैं)।
शिरापरक वाहिनी में पैथोलॉजिकल सीएससी, गर्भनाल अवर वेना कावा और यकृत शिराओं में धमनी वाहिकाओं की तुलना में अधिक रोगनिरोधी मूल्य होता है।
गर्भाशय संबंधी हेमोडायनामिक्स मुख्य रूप से परेशान है। नाभि धमनी में रक्त प्रवाह में परिवर्तन, भ्रूण के जहाजों, एक नियम के रूप में, माध्यमिक होते हैं (16% में, भ्रूण-प्लेसेंटल रक्त प्रवाह का एक अलग उल्लंघन देखा गया था)।
गर्भावस्था के तीसरे तिमाही में, प्रीक्लेम्पसिया के अव्यक्त नैदानिक लक्षणों के साथ, गर्भाशय धमनी में दर्ज पैथोलॉजिकल सीएससी कुछ हफ्तों में गंभीरता में तेजी से वृद्धि से पहले होता है।
डॉपलरोमेट्री गर्भावस्था के दूसरे तिमाही में विशेष रूप से 21-26 सप्ताह में गर्भाशय धमनी में पैथोलॉजिकल सीएससी का पता लगाने के आधार पर प्रीक्लेम्पसिया और प्लेसेंटल अपर्याप्तता की घटना की भविष्यवाणी करने की अनुमति देती है।
मधुमेह मेलेटस वाली गर्भवती महिलाओं में गर्भनाल धमनी में एएससी और रक्त प्लाज्मा में ग्लूकोज के स्तर के बीच एक महत्वपूर्ण संबंध है। पीपीपी, सीटीजी की तुलना में इस बीमारी में उच्च प्रसवकालीन जोखिम के एक समूह की पहचान करने में गर्भनाल की डॉपलरोमेट्री में उच्चतम सटीकता है, जो आपको भ्रूण की स्थिति का अधिक पर्याप्त रूप से आकलन करने और गर्भावस्था के प्रबंधन के लिए इष्टतम रणनीति चुनने की अनुमति देता है।
आरएच संवेदीकरण।
आरएच संवेदीकरण की गंभीरता के अनुपात में, गर्भनाल शिरा में वॉल्यूमेट्रिक रक्त प्रवाह दर में वृद्धि होती है, गंभीर मामलों में अधिकतम मूल्यों तक पहुंचने के लिए अंतर्गर्भाशयी रक्त आधान की आवश्यकता होती है। गर्भनाल में वॉल्यूमेट्रिक रक्त प्रवाह औसतन 65% बढ़ जाता है, विशिष्ट रक्त प्रवाह 27% बढ़ जाता है। रक्त प्रवाह में वृद्धि भ्रूण के रक्त में हीमोग्लोबिन में कमी के प्रतिपूरक प्रतिक्रिया है। नाभि धमनी में महाधमनी, अवर वेना कावा, आईआर में औसत रक्त प्रवाह वेग बढ़ जाता है।
एकाधिक गर्भावस्था।
64% की संवेदनशीलता के साथ 0.8 से अधिक जुड़वां भ्रूणों की गर्भनाल धमनी में एसडीओ सीएससी में अंतर के साथ, 100% की विशिष्टता, पृथक भ्रूण वृद्धि स्थापित की जा सकती है।
भ्रूण के सेरेब्रल वाहिकाओं।
सीएससी के डायस्टोलिक घटक में वृद्धि से रक्त प्रवाह का उल्लंघन होता है। सेरेब्रल रक्त प्रवाह में वृद्धि अंतर्गर्भाशयी हाइपोक्सिया के दौरान भ्रूण के संचलन का एक प्रतिपूरक केंद्रीकरण है, जो महत्वपूर्ण रक्त की आपूर्ति के साथ रक्त के पुनर्वितरण की विशेषता है। महत्वपूर्ण अंग(सेरेब्रल गोलार्द्धों, मायोकार्डियम, अधिवृक्क ग्रंथियों) - "मस्तिष्क बख्शते प्रभाव"। प्रभाव की उपस्थिति भ्रूण के विकास मंदता के असममित रूप की विशेषता है।
आईएसएस में वृद्धि भी एक पैथोलॉजिकल संकेत है। 7.0 से ऊपर आंतरिक कैरोटिड धमनी में एसडीएस में वृद्धि के साथ, अंतर्गर्भाशयी संक्रमण के लक्षण 38.5% मामलों में नोट किए गए थे। 57.7% मामलों में, नवजात अवधि निमोनिया से जटिल थी, और 35% से अधिक नवजात शिशुओं में विभिन्न सीएनएस विकृतियों का निदान किया गया था।
भ्रूण के मध्य सेरेब्रल धमनी में सीएससी के अध्ययन में सबसे सटीक परिणाम प्राप्त होते हैं।
भ्रूण महाधमनी।
सीएससी में परिवर्तन की प्रकृति गर्भनाल धमनी के समान है, लेकिन भविष्यवाणिय महत्व अधिक है। रिवर्स डायस्टोलिक रक्त प्रवाह की उपस्थिति के साथ, अंतर्गर्भाशयी मृत्यु 24 घंटों के बाद होती है। भ्रूण-अपरा रक्त प्रवाह के महत्वपूर्ण मूल्यों के मामले में, प्रसवकालीन परिणाम भ्रूण महाधमनी में रक्त प्रवाह के मापदंडों पर निर्भर करते हैं। गर्भनाल धमनी में डायस्टोलिक रक्त प्रवाह के समान मूल्यों की पृष्ठभूमि के खिलाफ भ्रूण महाधमनी में "शून्य" प्रतिगामी डायस्टोलिक रक्त प्रवाह के साथ, प्रसवकालीन मृत्यु दर 2 गुना अधिक (52.6 और 25%) है, भ्रूण की प्रसवपूर्व मृत्यु 3 गुना है उच्च (90 और 33.3%) भ्रूण महाधमनी में सामान्य और पैथोलॉजिकल सीएससी वाले समूह की तुलना में, जो "शून्य" की पृष्ठभूमि के खिलाफ महत्वपूर्ण मूल्यों तक नहीं पहुंचते हैं और गर्भनाल धमनी में डायस्टोलिक रक्त प्रवाह को उल्टा करते हैं।
एक। स्ट्राइजकोव (15)।
गर्भावस्था के दौरान भ्रूण के महाधमनी में अध्ययन 32-41 सप्ताह गर्भवती महिलाओं में अलग-अलग गंभीरता (79 लोग) के प्रीक्लेम्पसिया के साथ नाभि धमनी में रक्त के प्रवाह के उल्लंघन का पता लगाने पर किया गया था - 38 लोग (कुल मामलों का 48%) जांच की संख्या)। महाधमनी में बिगड़ा हुआ रक्त प्रवाह वाले 21 लोगों (55% मामलों) की पहचान की गई, सभी मामलों में एक स्पष्ट भ्रूण-अपरा अपर्याप्तता थी, जो नैदानिक रूप से 2-3 डिग्री के एफजीआर द्वारा प्रकट हुई थी।
होना। रोसेनफेल्ड (10)।
मध्य मस्तिष्क धमनी में पैथोलॉजिकल आईएसएस (गर्भावस्था के 22-41 सप्ताह):
एलएमएस - 4.4 से अधिक;
आईआर - 0.773 से अधिक।
69.2% की संभावना के साथ बढ़ा हुआ रक्त प्रवाह नवजात अवधि में जटिलताओं के विकास को इंगित करता है।
विशेष रूप से रुचि भ्रूण-अपरा रक्त प्रवाह के सामान्य संकेतकों की पृष्ठभूमि के खिलाफ मस्तिष्क रक्त प्रवाह में वृद्धि है, अतिरिक्त मूल के हाइपोक्सिया (हीमोग्लोबिन, लाल रक्त कोशिकाओं, हाइपोटेंशन, आदि में कमी), जो एसडीएफडी के साथ हाइपोक्सिया में भी वृद्धि करता है। प्रारंभिक नवजात अवधि में जटिलताओं।
अपरा रक्त प्रवाह में स्पष्ट कमी की पृष्ठभूमि के खिलाफ मस्तिष्क परिसंचरण के सामान्य मापदंडों की उपस्थिति काफी व्यावहारिक रुचि है। इन मामलों में, सेरेब्रल रक्त प्रवाह के सामान्य लोगों के पैथोलॉजिकल मूल्यों में परिवर्तन नोट किया गया था। विघटन का संकेत क्या है और भ्रूण में दिल की विफलता और सेरेब्रल एडीमा के कारण हो सकता है।
गतिशील अवलोकन महत्वपूर्ण है (भ्रूण हाइपोक्सिया का पता लगाने के लिए महान रोगसूचक मूल्य)।
बी.एस. डेमिडोव (13)।
प्रारंभिक नवजात विकृति के विश्लेषण के अनुसार, भ्रूण की आंतरिक मन्या धमनी (7.0 से अधिक एसडीएस में वृद्धि) में एक पृथक विकार का मुख्य कारण हो सकता है:
1. अंतर्गर्भाशयी संक्रमण - 21%।
2. पार्श्व वेंट्रिकल के कोरॉइड प्लेक्सस सिस्ट - 20%।
3. वेंट्रिकुलोमेगाली - 4%।
4. प्रारंभिक नवजात काल में भ्रूण की ओर से कोई विकृति नहीं - 12%।
प्रारंभिक नवजात काल में पैथोलॉजिकल अभिव्यक्तियाँ।
1. केंद्रीय तंत्रिका तंत्र का अतिउत्तेजना - 13%।
2. निमोनिया - 13%।
3. सेरेब्रल सर्कुलेशन की कमी - 7.5%।
4. ट्रेमर - 7.5%।
5. त्वचा-रक्तस्रावी सिंड्रोम - 15%।
1. नवजात अवधि में जटिलताओं के लिए डीएलएस (परिधीय प्रतिरोध) बढ़ाना एक उच्च जोखिम कारक है।
2. एलएमएस में वृद्धि का सबसे आम कारण अंतर्गर्भाशयी संक्रमण है।
3. लंबे समय तक सेरेब्रल वाहिकाओं की ऐंठन खेलती है महत्वपूर्ण भूमिकाप्रतिपूरक क्षमताओं में कमी, जो प्रारंभिक नवजात काल में अनुकूलन प्रक्रियाओं का उल्लंघन करती है।
होना। रोसेनफेल्ड (10)।
22-41 सप्ताह के गर्भ में गर्भाशय धमनी आईआर का औसत मूल्य।
1. सामान्य स्थिति में जन्मे नवजात - 0.482 ± 0.052।
2. प्रारंभिक नवजात अवधि में हाइपोक्सिया के शुरुआती लक्षणों के साथ पैदा हुए नवजात - 0.623±0.042।
मैंने देखा कि ज्यादातर गर्भवती महिलाएं जो डॉप्लरोमेट्री के लिए मेरे पास आईं, इसके अलावा, जिन्होंने इस सेवा के लिए भुगतान किया, उन्हें पता नहीं था कि इस शब्द के पीछे क्या छिपा है और क्या उन्हें इस अध्ययन की आवश्यकता है।
इस तरह के एक जटिल शीर्षक के बावजूद, मैं आपको यथासंभव सरलता से यह बताने की कोशिश करूंगा कि यह क्या है, क्यों, कब और क्यों इस अध्ययन की आवश्यकता है, क्या यह सभी गर्भवती महिलाओं के लिए आवश्यक है, और यह भी कि यह परिणामों से कैसे संबंधित है . ये अध्ययन.
रूसी संघ में प्रसूति और स्त्री रोग विशेषज्ञों की गतिविधियों को 1 नवंबर, 2012 के रूसी संघ के स्वास्थ्य मंत्रालय के आदेश द्वारा विनियमित किया जाता है। एन 572 एन "रेंडरिंग के लिए प्रक्रिया के अनुमोदन पर चिकित्सा देखभालप्रोफ़ाइल द्वारा "(सहायक प्रजनन तकनीकों के उपयोग को छोड़कर)"
तो, इस आदेश के परिशिष्ट संख्या 5 में लिखा है: "30-34 सप्ताह की अवधि में भ्रूण की स्क्रीनिंग अल्ट्रासाउंड, 33 सप्ताह के बाद भ्रूण के डॉप्लरोमेट्री, कार्डियोटोकोग्राफी (बाद में - सीटीजी) के साथ।"
इस प्रकार, रूसी संघ में डॉपलरोमेट्री तीसरी तिमाही में एक स्क्रीनिंग अध्ययन है (अर्थात, यह सभी गर्भवती महिलाओं द्वारा किया जाता है)। इसके अलावा, प्रसूति अस्पताल में अस्पताल में भर्ती सभी रोगियों के लिए 2-3 तिमाही में बच्चे के जन्म तक डॉपलरोमेट्री की जाती है। यह किस हद तक उचित है, हम थोड़ी देर बाद इसका पता लगाने की कोशिश करेंगे।
माता-अपरा-भ्रूण प्रणाली में अपरा अपर्याप्तता और संबंधित रक्त प्रवाह विकार मुख्य कारण हैं अंतर्गर्भाशयी देरीविकृतियों के बिना भ्रूणों के बीच विकास, साथ ही इनमें से एक संभावित कारणगर्भावस्था की जटिलताओं जैसे कि प्रीक्लेम्पसिया, समय से पहले जन्म, प्लेसेंटल एबॉर्शन, प्रसवपूर्व भ्रूण की मृत्यु।
डॉपलरोमेट्री की मदद से, गर्भाशय-अपरा-भ्रूण के रक्त प्रवाह के उल्लंघन का निदान करना और हेमोडायनामिक विकारों की गंभीरता का आकलन करना संभव है।
लेकिन अगर आप एक प्रसूति-स्त्री रोग विशेषज्ञ से पूछें, जिसके पास एक प्रसूति अस्पताल में पर्याप्त अनुभव है, तो क्या डॉपलर एक समय में "समय के करीब" प्रसवपूर्व नुकसान को कम करने में मदद करता है? वह सबसे अधिक संभावना नहीं जवाब देंगे।
इतिहास का हिस्सा
क्रिश्चियन एंड्रियास डॉपलर (1803-1853) - ऑस्ट्रियाई गणितज्ञ और भौतिक विज्ञानी, प्रोफेसर, प्राग विश्वविद्यालय के मानद डॉक्टर, रॉयल साइंटिफिक सोसाइटी ऑफ बोहेमिया और वियना एकेडमी ऑफ साइंसेज के सदस्य। ध्वनिकी और प्रकाशिकी के क्षेत्र में अपने शोध के लिए सबसे प्रसिद्ध, वह ध्वनि और प्रकाश कंपन की आवृत्ति की निर्भरता की पुष्टि करने वाले पहले व्यक्ति थे, जो पर्यवेक्षक द्वारा तरंग स्रोत की गति और गति की दिशा और प्रत्येक के सापेक्ष पर्यवेक्षक द्वारा माना जाता था। अन्य।
डॉपलर द्वारा खोजा गया भौतिक प्रभाव ब्रह्मांड की उत्पत्ति के बारे में आधुनिक सिद्धांतों का एक अभिन्न अंग है (जैसे कि बिग बैंग और रेडशिफ्ट का सिद्धांत), इसका उपयोग मौसम की भविष्यवाणी में, सितारों की गति के अध्ययन में किया जाता है, और इसका आधार है। रडार और नेविगेशन सिस्टम का कामकाज। डॉपलर प्रभाव का आधुनिक चिकित्सा में व्यापक रूप से उपयोग किया गया है - डॉपलर प्रभाव के आधार पर अध्ययन करने की संभावना के बिना एक आधुनिक अल्ट्रासाउंड मशीन की कल्पना करना मुश्किल है।
प्रसूति में डॉपलरोमेट्री के उपयोग पर पहला प्रकाशन 1977 से पहले का है, जब डी. फिट्जगेराल्ड और जे. ड्रम ने एक सतत तरंग ट्रांसड्यूसर का उपयोग करके गर्भनाल धमनी में रक्त प्रवाह वेग (बीएफआर) घटता दर्ज किया था। रूस में पहली बार ए.एन. द्वारा भ्रूण की स्थिति का आकलन करने के लिए डॉप्लरोमेट्री का उपयोग किया गया था। 1985 में स्ट्राइज़कोव और सह-लेखक।
प्रसूति अभ्यास में कलर डॉपलर मैपिंग (सीडीएम) का उपयोग करने का पहला अनुभव डी. मौलिक एट अल के नामों से जुड़ा है। और ए कुर्जक (1986)।
हम वास्तव में क्या माप रहे हैं?
वाहिकाओं के माध्यम से चलने वाले रक्त में हृदय के संकुचन (सिस्टोल) और इसके विश्राम (डायस्टोल) के क्षण में अलग-अलग गति से चलने वाले कई कण होते हैं। यदि ट्रांसड्यूसर द्वारा उत्सर्जित अल्ट्रासोनिक तरंग एक स्थिर वस्तु से परिलक्षित होती है, तो इसका प्रतिबिंब उसी आवृत्ति के साथ ट्रांसड्यूसर पर लौटता है, और यदि प्रतिबिंब गतिमान कणों (वाहिकाओं में रक्त प्रवाह) से आता है, तो आवृत्ति बदल जाती है। उत्सर्जित और लौटने वाली अल्ट्रासोनिक तरंगों की आवृत्ति के बीच के अंतर को डॉप्लर शिफ्ट कहा जाता है।
अल्ट्रासाउंड मशीन डॉपलर शिफ्ट के एक सेट को पंजीकृत करने और उन्हें डॉप्लर स्पेक्ट्रम वक्र के रूप में स्क्रीन पर प्रदर्शित करने में सक्षम है। प्राप्त आंकड़ों के आधार पर, हम सिस्टोल और डायस्टोल में रक्त प्रवाह वेग की गणना कर सकते हैं और रक्त प्रवाह वेग घटता (बीएफआर) का मूल्यांकन करके, हेमोडायनामिक गड़बड़ी हैं या नहीं, इसके बारे में निष्कर्ष निकाल सकते हैं।
मदर-प्लेसेंटा-भ्रूण प्रणाली में हेमोडायनामिक्स का आकलन करने के लिए, रक्त प्रवाह वेग को गर्भाशय की धमनियों, गर्भनाल धमनियों, भ्रूण महाधमनी, मध्य सेरेब्रल धमनी, साथ ही शिरापरक वाहिनी और गर्भनाल की शिरा में मापा जा सकता है।
डॉपलर अध्ययन की न्यूनतम अनिवार्य मात्रा गर्भाशय धमनियों और गर्भनाल धमनी दोनों में सीएससी का आकलन है। अधिकांश मामलों में, यह माँ-प्लेसेंटा-भ्रूण प्रणाली में हेमोडायनामिक गड़बड़ी को बाहर करने के लिए काफी है।
![]()
यदि आवश्यक हो, अंतर्गर्भाशयी भ्रूण विकास मंदता के मामलों में, गर्भनाल में सीएससी के उल्लंघन का पता चला है, तो अध्ययन को अन्य वाहिकाओं में रक्त प्रवाह के अध्ययन द्वारा पूरक किया जा सकता है।
पीक सिस्टोलिक वेलोसिटी के माप के आधार पर मध्य सेरेब्रल धमनी में रक्त प्रवाह का आकलन मुख्य रूप से हेमोलिटिक रोग में भ्रूण की स्थिति की गतिशील निगरानी की एक विधि के रूप में आवश्यक है।
अपरा अपर्याप्तता के रोगजनन के बारे में थोड़ा सा (चिकित्सा शिक्षा के बिना, इस भाग को छोड़ना और बस देखना आसान है प्लेसेंटा वीडियो )
गर्भावस्था के शुरुआती चरणों में ही समस्याएं रखी जाती हैं।
गर्भाशय संचलन के उल्लंघन के निम्नलिखित चरण हैं: ट्रोफोब्लास्ट के एंडोवास्कुलर माइग्रेशन का उल्लंघन, फालतू कोरियोन के आक्रमण की अपर्याप्तता, प्लेसेंटल विली के भेदभाव का उल्लंघन।
- गर्भावस्था के पहले त्रैमासिक में एंडोवास्कुलर ट्रोफोब्लास्ट माइग्रेशन का उल्लंघन, अपरा बिस्तर में नेक्रोटिक परिवर्तन के गठन के साथ, इसके पूर्ण परिसीमन तक, और बाद में भ्रूण की मृत्यु के साथ गर्भाशय संचलन के गठन में देरी की ओर जाता है।
- फालतू कोरियोन के आक्रमण की कमी से सर्पिल धमनियों का अधूरा परिवर्तन होता है, जिसे भ्रूण के हाइपोट्रॉफी के विकास के साथ गर्भाशय के संचलन में कमी के लिए मुख्य तंत्रों में से एक माना जाता है। नतीजतन, कुछ सर्पिल धमनियां अपनी पूरी लंबाई में परिवर्तित नहीं होती हैं, जबकि दूसरे भाग में, मायोमेट्रियल को प्रभावित किए बिना केवल उनके पर्णपाती खंडों में परिवर्तन होते हैं, जो जहाजों की वाहिकासंकीर्णन उत्तेजनाओं का जवाब देने की क्षमता को संरक्षित करता है।
- पीएन के रोगजनन में प्लेसेंटल विली के भेदभाव के उल्लंघन का बहुत महत्व है। वे नाल में सभी प्रकार के विली की उपस्थिति के साथ उनके धीमे विकास या असमान परिपक्वता से प्रकट होते हैं। इसी समय, सिनसिएटिओकेपिलरी झिल्ली के गठन की प्रक्रिया बाधित होती है और / या मोटा होना होता है अपरा अवरोधबेसल परत में कोलेजन और फाइब्रोब्लास्ट प्रक्रियाओं के संचय के कारण, जिसके खिलाफ अपरा झिल्ली के माध्यम से चयापचय प्रक्रियाएं बाधित होती हैं।
तंत्र जो गर्भाशय के रक्त प्रवाह में वृद्धि प्रदान करता है, रक्त प्रवाह के पूर्व-प्रतिरोध में कमी पर आधारित है। नतीजतन जटिल प्रक्रियाट्रोफोब्लास्ट आक्रमण, सर्पिल धमनियों की म्यान पूरी तरह से चिकनी मांसपेशियों के तत्वों से रहित होती है और विभिन्न अंतर्जात दबाव एजेंटों की कार्रवाई के प्रति असंवेदनशील हो जाती है।
पूर्वगामी से, यह स्पष्ट हो जाता है कि गर्भाशय की धमनियों में सीएससी का अध्ययन हमें वास्तव में सर्पिल धमनियों की स्थिति का न्याय करने की अनुमति देता है, जिनमें से पैथोलॉजिकल परिवर्तन अपरा अपर्याप्तता और प्रीक्लेम्पसिया के रोगजनन में मुख्य हैं, और इसका अध्ययन गर्भनाल धमनियों में सीएससी हमें अपरा के भ्रूण भाग के परिधीय संवहनी प्रतिरोध का मूल्यांकन करने की अनुमति देता है।
हेमोडायनामिक विकारों का वर्गीकरण
गंभीरता के 3 स्तर हैं:
मैं डिग्री
ए - गर्भनाल की धमनियों में सामान्य सीएससी के साथ गर्भाशय की धमनियों में सीएससी का उल्लंघन।
बी - गर्भाशय की धमनियों में सामान्य सीएससी के साथ गर्भनाल धमनियों में सीएससी का उल्लंघन।
द्वितीय डिग्री -गर्भाशय की धमनियों और गर्भनाल धमनियों में सीएससी का एक साथ उल्लंघन, महत्वपूर्ण परिवर्तनों तक नहीं पहुंचना (अंत डायस्टोलिक रक्त प्रवाह संरक्षित है)।
तृतीय डिग्री -संरक्षित या बिगड़ा हुआ गर्भाशय रक्त प्रवाह के साथ गर्भनाल धमनियों (अनुपस्थिति या रिवर्स डायस्टोलिक रक्त प्रवाह) में सीएससी का गंभीर उल्लंघन।
डॉप्लरोग्राफी कब करानी चाहिए?
गर्भावस्था के पहले तिमाही के अंत से किए गए डायनेमिक डॉपलर अध्ययन से पता चला है कि गर्भाशय धमनी प्रतिरोध में अधिकतम कमी 16 सप्ताह तक होती है।
इसका अर्थ है सर्पिल धमनियों में रूपात्मक परिवर्तनों का पूरा होना और गर्भाशय की धमनियों के पूल में कम प्रतिरोध वाले रक्त प्रवाह का अंतिम गठन।
इसलिए, अधिकांश शोधकर्ताओं के अनुसार, डॉपलर अल्ट्रासाउंड के लिए इष्टतम समय 19-21 सप्ताह के गर्भ में अल्ट्रासाउंड की जांच का समय है।
हालांकि, सामान्य गर्भावस्था वाले लगभग एक तिहाई रोगियों में, सर्पिल धमनियों में रूपात्मक परिवर्तनों का पूरा होना और, तदनुसार, गर्भाशय की धमनियों में कम प्रतिरोधी रक्त प्रवाह का अंतिम गठन गर्भावस्था के 25-28 सप्ताह तक होता है।
कई लेखकों ने गर्भावस्था की अवधि में वृद्धि के साथ गर्भाशय की धमनियों में सीएससी के सामान्य होने की संभावना पर बार-बार रिपोर्ट किया है। येकातेरिनबर्ग, इरकुत्स्क, योशकर-ओला, क्रास्नोयार्स्क (2 केंद्र), मरमंस्क, नोवोसिबिर्स्क और टूमेन के 8 केंद्रों में शामिल एक बहु-केंद्र अध्ययन के अनुसार, 71.7% मामलों में रक्त प्रवाह का सामान्यीकरण नोट किया गया था। 54.3% टिप्पणियों में, यह सबसे कम समय (28 सप्ताह तक), 32.7% में - 29-33 सप्ताह के अंतराल में, और 13% में - 34 सप्ताह के बाद हुआ।
इस संबंध में, यदि आपको 19-21 सप्ताह में गर्भाशय की धमनियों में रक्त प्रवाह का उल्लंघन होता है, तो आपको तुरंत डरने, अस्पताल में भर्ती होने और किसी चीज का इलाज करने की आवश्यकता नहीं है। आपको एक प्रसूति-स्त्री रोग विशेषज्ञ से परामर्श करने की आवश्यकता है, स्पष्ट करें कि क्या आपको रक्त जमावट प्रणाली का कोई विकार है, जो अभी दवा से प्रभावित हो सकता है, और 2-3 सप्ताह में डॉप्लर दोहराएं।
यदि उल्लंघन जारी रहता है, लेकिन उल्लंघन की गंभीरता समान रहती है, तो 2 सप्ताह के बाद फिर से अध्ययन को दोहराने की सलाह दी जाती है, लेकिन भ्रूण के विकास की गतिशीलता का आकलन करने के लिए फेटोमेट्री के साथ।
इस बात पर जोर दिया जाना चाहिए कि पैथोलॉजिकल सीएससी को अस्थिरता की विशेषता है, और इसलिए, प्रतिरोध सूचकांक के संख्यात्मक मान प्राप्त होते हैं अलग दिन, मानक मूल्यों से ऊपर रहकर एक दूसरे से महत्वपूर्ण रूप से भिन्न हो सकते हैं। इसलिए, संख्याओं का स्वयं पालन करने और गलत निष्कर्ष निकालने की कोई आवश्यकता नहीं है कि सब कुछ बदतर हो गया है, या इसके विपरीत, चीजें ठीक हो रही हैं।
IB डिग्री की IB रक्त प्रवाह गड़बड़ी IA डिग्री के सापेक्ष अधिक गंभीर स्थिति नहीं है, लेकिन यह इंगित करता है कि परिधीय संवहनी प्रतिरोध में वृद्धि गर्भाशय की सर्पिल धमनियों से नहीं होती है, बल्कि गर्भनाल के भ्रूण भाग से होती है। टर्मिनल विली के संवहनीकरण में कमी।
हालाँकि, यहाँ एक बारीकियाँ है।
आयोजित गतिशील डॉपलर टिप्पणियों से पता चला है कि रोग प्रक्रिया की शुरुआत में, रक्त प्रवाह के अंत-डायस्टोलिक घटक की अनुपस्थिति केवल व्यक्तिगत हृदय चक्रों में पाई जाती है और इसकी अवधि कम होती है। जैसे-जैसे पैथोलॉजिकल प्रक्रिया आगे बढ़ती है, ये परिवर्तन सभी कार्डियक चक्रों में दर्ज होने लगते हैं, जब तक कार्डियक चक्र के पूरे आधे हिस्से में रक्त प्रवाह के सकारात्मक डायस्टोलिक घटक के गायब होने तक लंबे शून्य क्षेत्र में एक साथ क्रमिक वृद्धि होती है। टर्मिनल परिवर्तन रिवर्स डायस्टोलिक रक्त प्रवाह की उपस्थिति की विशेषता है। जैसा कि शून्य मूल्यों के मामलों में होता है, रिवर्स डायस्टोलिक रक्त प्रवाह को शुरू में अलग-अलग कार्डियक चक्रों में एक लघु प्रकरण के रूप में नोट किया जाता है, और फिर सभी चक्रों में दर्ज किया जाना शुरू हो जाता है, जो अधिकांश डायस्टोलिक चरण पर कब्जा कर लेता है।
इस संबंध में, आईबी डिग्री के अनुरूप गर्भनाल धमनी में सीएससी के उल्लंघन की खोज करने पर, हमेशा एक डर रहता है कि हमने रोग प्रक्रिया की शुरुआत को पकड़ लिया और, शायद, अनुपस्थिति के उन पृथक मामलों को नहीं पाया। अंत-डायस्टोलिक घटक, पहले से ही III डिग्री के बारे में बात कर रहा है। इसलिए, आमतौर पर, यदि 19-21 सप्ताह में एक डिग्री आईबी रक्त प्रवाह विकार का पता चलता है, तो 5-7 दिनों के बाद डॉप्लरोमेट्री नियंत्रण की सिफारिश की जाती है। गतिकी में, आईबी डिग्री का रक्त प्रवाह विकार, गर्भावस्था के 19-21 सप्ताह में निदान किया जाता है, यह भी सामान्य हो सकता है।
सामान्य गर्भनाल में दो धमनियां होती हैं। आम तौर पर, गर्भनाल की दोनों धमनियों में संवहनी प्रतिरोध के संकेतक लगभग समान होते हैं। गर्भनाल धमनियों में सीएससी का आकलन करते समय संवहनी प्रतिरोध के सूचकांकों में कुछ अंतर का कारण यह है कि प्रत्येक धमनियां रक्त को लगभग आधे नाल तक ले जाती हैं, जिनमें से एक में संवहनी विकार हो सकते हैं। इस मामले में, गंभीरता का मूल्यांकन उस धमनी पर किया जाता है जिसमें उल्लंघन अधिक स्पष्ट होते हैं। एक अपवाद गर्भनाल धमनियों में से एक के हाइपोप्लेसिया के मामले हैं, जब एक धमनी का व्यास दूसरे के व्यास से 2 गुना छोटा होता है। एक नियम के रूप में, हाइपोप्लास्टिक धमनी में रक्त प्रवाह परेशान होता है, लेकिन यह प्लेसेंटा के कार्य से संबंधित नहीं है और ज्यादातर मामलों में भ्रूण हाइपोक्सिया नहीं होता है। इस मामले में, सामान्य व्यास वाली धमनी के लिए, एकल गर्भनाल धमनी के रूप में मूल्यांकन किया जाता है।
द्वितीय और तृतीय तिमाही के अंत में रक्त प्रवाह विकारों का पंजीकरण करते समय, निम्नलिखित प्रसूति रणनीति प्रस्तावित हैं:
हेमोडायनामिक विकारों की I डिग्री के साथगर्भवती महिलाओं को 5-7 दिनों के अंतराल पर इकोोग्राफी, डॉपलरोग्राफी और कार्डियोटोकोग्राफी का उपयोग करके गतिशील अवलोकन के अधीन किया जाता है। यदि कार्डियोटोकोग्राफी के संकेतक बिगड़ते हैं, तो भ्रूण की स्थिति की दैनिक डॉप्लरोमेट्रिक और कार्डियोटोकोग्राफिक निगरानी का संकेत दिया जाता है। पैथोलॉजिकल कार्डियोटोकोग्राफिक मापदंडों की अनुपस्थिति में, गर्भावस्था को पूर्ण अवधि तक लम्बा करना संभव है। डिलीवरी नेचुरल तरीके से की जा सकती है जन्म देने वाली नलिकाभ्रूण निगरानी के तहत।
हेमोडायनामिक विकारों की द्वितीय डिग्री के साथ 2 दिनों में कम से कम 1 बार गर्भाशय और भ्रूण-अपरा रक्त प्रवाह की डॉप्लरोग्राफिक और कार्डियोटोकोग्राफिक निगरानी की जानी चाहिए। डॉपलरोग्राम पर गर्भाशय की धमनियों और डायक्रोटिक पायदान दोनों में पैथोलॉजिकल सीएससी का पता लगाने के मामले में, समय से पहले प्रसव के मुद्दे को समय पर हल किया जाना चाहिए। गर्भावस्था के 32 सप्ताह से अधिक की अवधि में गंभीर भ्रूण पीड़ा के कार्डियोटोकोग्राफिक संकेतों के साथ, सिजेरियन सेक्शन द्वारा आपातकालीन डिलीवरी आवश्यक है। गर्भावस्था के 32 सप्ताह से पहले, प्रसव की विधि का प्रश्न व्यक्तिगत रूप से तय किया जाना चाहिए। हेमोडायनामिक विकारों की द्वितीय डिग्री के साथ कार्डियोटोकोग्राफी के सामान्य संकेतकों के साथ, भ्रूण की स्थिति पर कार्डियोमोनिटरिंग नियंत्रण के तहत प्राकृतिक जन्म नहर के माध्यम से प्रसव संभव है।
हेमोडायनामिक विकारों की III डिग्री के साथगर्भवती महिलाओं का समय से पहले प्रसव होता है। कार्डियोटोकोग्राफिक अध्ययनों के अनुसार, शिरापरक वाहिनी और गर्भनाल शिरा जैसे जहाजों में दैनिक डॉपलर निगरानी के साथ-साथ प्रगतिशील भ्रूण हाइपोक्सिया के संकेतों की अनुपस्थिति के साथ ही गर्भावस्था का विस्तार संभव है। गर्भावस्था के 32 सप्ताह के बाद भ्रूण की गंभीर स्थिति में प्रसव सिजेरियन सेक्शन द्वारा किया जाना चाहिए। इस समय तक, वितरण की विधि का चुनाव व्यक्तिगत रूप से निर्धारित किया जाना चाहिए।
क्या सभी के लिए 30-34 सप्ताह में डॉपलरोमेट्री करवाना आवश्यक है?
आदेश N 572n के अनुसार, हाँ, यह आवश्यक है, और प्रसूति-स्त्री रोग विशेषज्ञ निश्चित रूप से आपको इस अध्ययन के लिए संदर्भित करेंगे।
लेकिन…
मैं प्रसवपूर्व अल्ट्रासाउंड डायग्नोस्टिक्स के क्षेत्र में अग्रणी विशेषज्ञ, रूसी एसोसिएशन ऑफ अल्ट्रासाउंड डायग्नोस्टिक फिजिशियन इन पेरिनैटोलॉजी एंड गायनेकोलॉजी, डॉक्टर ऑफ मेडिकल साइंसेज, प्रोफेसर मिखाइल वासिलीविच मेदवेदेव को उद्धृत करूंगा:
उद्धरण
| "निस्संदेह, आईयूजीआर का पता लगाने के मामलों में डॉपलर बिल्कुल उचित है। लेकिन क्या उन मामलों में गर्भाशय-भ्रूण के रक्त प्रवाह का डॉपलर मूल्यांकन करना इसके लायक है, जहां इकोोग्राफी और अल्ट्रासाउंड फेटोमेट्री के अनुसार कोई विकृति नहीं पाई गई थी? प्रसूति अभ्यास में डॉपलर अल्ट्रासाउंड के उपयोग में बीस से अधिक वर्षों के अनुभव के आधार पर इस प्रश्न का मेरा स्पष्ट उत्तर नहीं है। और यही कारण है। सबसे पहले, यदि भ्रूण IUGR के विकास के बिना गर्भावस्था के तीसरे तिमाही तक जीवित रहता है, तो इसका मतलब है कि गर्भाशय-अपरा भ्रूण का रक्त प्रवाहमहत्वपूर्ण रूप से परेशान नहीं किया गया है और नहीं बदलेगा। दूसरे, गर्भावस्था के तीसरे तिमाही में स्वचालित विश्लेषण के साथ सीटीजी डॉप्लरोमेट्री की तुलना में भ्रूण संकट के निदान में अधिक संवेदनशील है, क्योंकि अंतर्गर्भाशयी हाइपोक्सिया प्रसवपूर्व पैथोलॉजी की संरचना में पूर्णकालिक गर्भावस्था पर हावी होने लगती है। और, अंत में, तीसरा, गर्भावस्था के तीसरे तिमाही में डॉप्लरोमेट्री की कम सूचना सामग्री कई अध्ययनों में सिद्ध हुई है। ई.वी. के अनुसार। यूडीना के अनुसार, गर्भावस्था के तीसरे तिमाही में डॉप्लरोमेट्री का उपयोग करने का नैदानिक मूल्य केवल 2% था। तो क्या यह घास के ढेर में सुई खोजने लायक है? |
और यहाँ से एक अंश है नैदानिक दिशानिर्देशकैनेडियन सोसाइटी ऑफ़ ओब्स्टेट्रिशियन एंड गायनेकोलॉजिस्ट (SOGC):
- संदिग्ध गंभीर अपरा अपर्याप्तता वाली गर्भवती महिलाओं में भ्रूण-अपरा संचलन के मूल्यांकन के लिए गर्भनाल धमनी डॉपलर उपलब्ध होना चाहिए
- · गर्भनाल धमनी डॉपलर को स्वस्थ गर्भधारण में एक जांच उपकरण के रूप में इस्तेमाल नहीं किया जाना चाहिए, क्योंकि इस समूह में इसका महत्व नहीं दिखाया गया है।
- 30-32 सप्ताह में स्क्रीनिंग अल्ट्रासाउंड के दौरान, गर्भकालीन आयु या मानक से अन्य विचलन से भ्रूण के विकास में कमी का पता चला, जिसका अर्थ है कि गतिशील डॉपलर और सीटीजी निश्चित रूप से आपको दिखाए गए हैं।
- जब, तीसरी तिमाही में अल्ट्रासाउंड डेटा के अनुसार, सब कुछ सामान्य सीमा के भीतर है, तो डॉपलर की कोई विशेष आवश्यकता नहीं है, लेकिन हर 2 सप्ताह में एक बार डायनेमिक सीटीजी अध्ययन की सिफारिश की जाती है।
- आप इतने शांत हैं, या प्रसूति-स्त्री रोग विशेषज्ञ आपको देख रहे हैं कि इस अध्ययन को करने से कोई नुकसान नहीं होगा।
- यदि आपके पास जोखिम कारक हैं जैसे:
· पिछली गर्भावस्था: प्रीक्लेम्पसिया, गर्भपात या भ्रूण की मृत्यु, अपरा का अचानक टूटना
पुरानी बीमारियाँ: धमनी उच्च रक्तचाप, मधुमेह, ल्यूपस, थ्रोम्बोफिलिया
तो आपका प्रसूति-स्त्री रोग विशेषज्ञ काफी उचित रूप से जोर देता है।
डोप्लरोमेट्री कैसे किया जाता है?
अध्ययन उसी तरह से किया जाता है जैसे अल्ट्रासाउंड, एक ही कमरे में, एक ही सेंसर के साथ। आपकी ओर से किसी तैयारी की आवश्यकता नहीं है। स्क्रीन पर आपको विभिन्न अस्पष्ट वक्र दिखाई देंगे और इससे भी कम समझ में आने वाली संख्याएं सुनाई देंगी जो अल्ट्रासाउंड डॉक्टर नर्स को बताता है। चिंता न करें, अध्ययन के अंत में आपको इसके परिणामों के बारे में सब कुछ विस्तार से बताया जाएगा और भविष्य में क्या करना है, इस पर सिफारिशें दी जाएंगी।
गर्भवती महिला की पीठ पर स्थिति में भ्रूण-अपरा रक्त प्रवाह का अध्ययन किया जाना चाहिए, क्योंकि यह स्थापित किया गया है कि बाईं ओर रोगी की स्थिति संवेदनशीलता और विशिष्टता में कमी के साथ है भ्रूण-अपरा रक्त प्रवाह विकारों की गंभीरता का आकलन करने और प्रसवकालीन परिणामों की भविष्यवाणी करने के लिए डॉपलर अध्ययन।
यदि आप लंबे समय तक अपनी पीठ के बल नहीं लेट सकते हैं, आपको चक्कर आ रहा है, हवा की कमी है, किसी भी स्थिति में आप इसे बर्दाश्त नहीं कर सकते हैं, तो तुरंत अल्ट्रासाउंड विशेषज्ञ को इस बारे में बताएं। इसमें कुछ भी गलत नहीं है, यह सिर्फ गर्भाशय के वजन से अवर वेना कावा को संकुचित करने के लिए होता है। यह बाईं ओर लुढ़कने और शांति से सांस लेने के लिए पर्याप्त है। कुछ मिनटों के बाद आप काफी बेहतर महसूस करेंगे और आप जारी रख सकते हैं। संपूर्ण अध्ययन में आमतौर पर 10 मिनट से कम समय लगता है।
उच्च-आयाम श्वसन आंदोलनों के प्रभाव के कारण और मोटर गतिविधिइसके जहाजों में रक्त प्रवाह पर भ्रूण, अध्ययन केवल एपनिया और भ्रूण के मोटर आराम की अवधि के दौरान 120 से 160 बीट / मिनट की हृदय गति पर किया जा सकता है।
भ्रूण की सक्रिय व्यवहारिक स्थिति सीएससी के असमान रूप का कारण बनती है, जो उनके पर्याप्त मूल्यांकन को रोकता है। भ्रूण की हृदय गति में वृद्धि के साथ, नाभि धमनी में आईआर के संख्यात्मक मूल्यों में कमी होती है और तदनुसार, कमी के साथ, संकेतकों के संख्यात्मक मूल्यों में वृद्धि होती है।
इसलिए, यदि आपके बच्चे ने गर्म होने या सांस लेने का अभ्यास करने का फैसला किया है, या डोप्लरोमेट्री के दौरान उसे हिचकी का हमला हुआ है, तो आपको थोड़ा इंतजार करना होगा।
11-13 सप्ताह में पहली तिमाही की स्क्रीनिंग के दौरान डोप्लरोमेट्री के बारे में कुछ शब्द।
प्रीक्लेम्पसिया के विकास में अंतर्निहित तंत्र है गलत विकासनाल
निम्नलिखित कारकों के संयोजन के आधार पर प्रत्येक रोगी में प्रीक्लेम्पसिया विकसित होने का जोखिम निर्धारित किया जा सकता है:
- दौड़, वजन, उपस्थिति उच्च दबावपिछली गर्भधारण में
- इस गर्भावस्था के दौरान रक्तचाप
- गर्भाशय की धमनियों (अपरा को रक्त की आपूर्ति करने वाली वाहिकाएं) में रक्त प्रवाह का डॉपलरोमेट्री (अल्ट्रासाउंड माप)
- मातृ सीरम अपरा हार्मोन माप
हमारे केंद्र में पहली तिमाही की स्क्रीनिंग के दौरान, सभी गर्भवती महिलाओं के लिए गर्भाशय की धमनियों में डॉपलर रक्त प्रवाह किया जाता है। लेकिन, जैसा कि आप देख सकते हैं, जोखिमों की सबसे विश्वसनीय गणना के लिए अकेले डॉपलर पर्याप्त नहीं है और अतिरिक्त विश्लेषण की आवश्यकता है।
सूत्रों की जानकारी:
प्रसूति में डॉप्लरोमेट्री के मूल तत्व। 2007, एम.वी. मेदवेदेव
डॉपलरोमेट्री एक अल्ट्रासाउंड डायग्नोस्टिक पद्धति है जो आपको मां-प्लेसेंटा-भ्रूण प्रणाली में रक्त प्रवाह की स्थिति निर्धारित करने की अनुमति देती है। गर्भावस्था के दौरान, यह अध्ययन समय में अपरा अपर्याप्तता का पता लगाने, भ्रूण हाइपोक्सिया के विकास को रोकने और बिगड़ा हुआ गर्भाशय-रक्त प्रवाह से जुड़ी अन्य जटिलताओं को संभव बनाता है।
विधि का सार
वाहिकाओं में रक्त के प्रवाह की गति को निर्धारित करने के लिए आधुनिक प्रसूति में उपयोग किए जाने वाले प्रभाव की खोज 1842 में ऑस्ट्रियाई गणितज्ञ क्रिश्चियन डॉपलर ने की थी। शोधकर्ता चयनित वस्तु की गति के आधार पर ध्वनि तरंगों की आवृत्ति परिवर्तनशीलता की गणना करने में सक्षम था। इस मामले में, हम गर्भाशय, नाल और गर्भनाल के जहाजों के माध्यम से रक्त प्रवाह की गति में बदलाव के बारे में बात कर रहे हैं। डॉपलर प्रभाव न केवल प्रसूति में, बल्कि दवा के अन्य क्षेत्रों में भी सक्रिय रूप से उपयोग किया जाता है।
वाहिकाओं के माध्यम से बहने वाला रक्त सिस्टोल (हृदय का संकुचन चरण) और डायस्टोल (विश्राम चरण) में अलग-अलग गति से चलता है। एक विशेष अल्ट्रासाउंड मशीन का उपयोग करके इसका पता लगाया जा सकता है। सेंसर से निकलने वाली अल्ट्रासोनिक तरंग तुरंत विभिन्न वस्तुओं पर परिलक्षित होती है। यदि चयनित वस्तु स्थिर है, तो अल्ट्रासोनिक तरंग का प्रतिबिंब उसी आवृत्ति के साथ उपकरण पर लौटता है। यदि वस्तु गतिमान है, तो तरंग की आवृत्ति बदल जाती है। आउटगोइंग और इनकमिंग तरंगों की आवृत्ति के बीच का अंतर रक्त प्रवाह के अध्ययन के दौरान लागू अल्ट्रासोनिक शिफ्ट है।
प्रसूति चिकित्सकों के लिए, ऐसे जहाजों में रक्त प्रवाह की गति मायने रखती है:
- गर्भाशय की धमनियां;
- गर्भनाल धमनियां;
- भ्रूण मध्य मस्तिष्क धमनी;
- भ्रूण महाधमनी;
- गर्भनाल की नसें।
एक अल्ट्रासाउंड डिवाइस की मदद से, डॉक्टर रुचि के जहाजों में रक्त प्रवाह वेग की गणना कर सकते हैं और समय पर पता लगा सकते हैं विभिन्न उल्लंघनहेमोडायनामिक्स। गर्भावस्था के दौरान, तीन वाहिकाओं में रक्त प्रवाह का अध्ययन अनिवार्य है:
- बाएं गर्भाशय धमनी;
- सही गर्भाशय धमनी;
- गर्भनाल धमनियां।
ज्यादातर मामलों में, यह मां-प्लेसेंटा-भ्रूण प्रणाली में रक्त प्रवाह की स्थिति निर्धारित करने और विभिन्न हेमोडायनामिक विकारों की पहचान करने के लिए पर्याप्त है। अन्य जहाजों का अध्ययन संकेतों के अनुसार और केवल कुछ की उपस्थिति में किया जाता है पैथोलॉजिकल परिवर्तनगर्भाशय या नाभि धमनियों में।
डॉप्लरोमेट्री की आवश्यकता क्यों है?
गर्भावस्था के दौरान डॉपलरोमेट्री सभी महिलाओं के लिए समय पर की जाती है। केवल यह अध्ययन आपको मां-प्लेसेंटा-भ्रूण प्रणाली में रक्त प्रवाह की स्थिति को सटीक रूप से निर्धारित करने की अनुमति देता है। यह प्रणाली अद्वितीय है और केवल 40 सप्ताह के अंतर्गर्भाशयी जीवन के लिए मौजूद है। प्लेसेंटा, गर्भाशय की धमनियों और गर्भनाल में पर्याप्त रक्त प्रवाह गर्भावस्था के दौरान भ्रूण के सामान्य विकास को सुनिश्चित करता है।
इन वाहिकाओं में रक्त के प्रवाह के स्तर को जानना इतना महत्वपूर्ण क्यों है? बात यह है कि यह पैरामीटर है जो काफी हद तक गर्भावस्था और जन्म को बनाए रखने की संभावना को निर्धारित करता है। स्वस्थ बच्चाप्राकृतिक समय सीमा के भीतर। यह हेमोडायनामिक्स की स्थिति पर निर्भर करता है कि गर्भावस्था पूरे 40 सप्ताह तक जारी रहेगी या किसी भी अवस्था में बाधित होगी। रक्त प्रवाह की स्थिति भी एक महिला की भलाई को प्रभावित करती है। हेमोडायनामिक विकारों के साथ, प्रीक्लेम्पसिया और गर्भावस्था की अन्य गंभीर जटिलताओं के विकास का जोखिम काफी बढ़ जाता है।
ऐसी जटिलताओं के निर्माण में कई चरण होते हैं। यह सब गर्भावस्था के शुरुआती चरणों में, इम्प्लांटेशन के समय से शुरू होता है। गर्भाशयगर्भाशय की दीवार में। दोषपूर्ण आरोपण से रक्त वाहिकाओं के विकास में देरी होती है और गर्भाशय के रक्त प्रवाह के प्राथमिक विकारों का निर्माण होता है। इस स्तर पर, गर्भावस्था समाप्त हो सकती है और गर्भपात 12 सप्ताह तक हो सकता है।
यदि गर्भावस्था बनी रहती है, तो रक्त वाहिकाओं का विकास स्थापित कार्यक्रम के अनुसार जारी रहता है। समस्या यह है कि गठित वाहिकाएँ हीन होंगी और अपना कार्य पूरी तरह से नहीं कर पाएंगी। प्राथमिक अपरा अपर्याप्तता विकसित होती है। बच्चे को पर्याप्त ऑक्सीजन नहीं मिल रही है पोषक तत्त्वइसके विकास के लिए आवश्यक है।
गर्भाशय और प्लेसेंटल धमनियों का अपर्याप्त गठन न केवल बच्चे के लिए बल्कि गर्भवती महिला के लिए भी खतरनाक है। इस पृष्ठभूमि के खिलाफ, गर्भावस्था के लिए शरीर का पर्याप्त अनुकूलन नहीं होता है। यह स्थिति प्रीक्लेम्पसिया के विकास के प्रमुख कारणों में से एक है - एक गंभीर जटिलता जो एक महिला और एक बच्चे की मृत्यु का कारण बन सकती है बाद की तारीखेंगर्भावधि।
संकेत
गर्भावस्था के दौरान डॉप्लरोग्राफी सख्ती से परिभाषित समय पर की जाती है:
- 18-21 सप्ताह;
- 32-34 सप्ताह।
पहली बार डॉप्लरोग्राफी दूसरी अल्ट्रासाउंड स्क्रीनिंग के साथ-साथ की जाती है। अधिक में अनुसंधान करना प्रारंभिक तिथियांअव्यावहारिक। गर्भाशय की धमनियों का अंतिम गठन दूसरी तिमाही की शुरुआत में ही होता है। प्रक्रिया 16-18 सप्ताह के गर्भ में समाप्त होती है। उसके बाद, आप गर्भाशय की धमनियों में रक्त के प्रवाह की स्थिति और नाल के प्रदर्शन के बारे में कोई निष्कर्ष निकाल सकते हैं।
यह याद रखना महत्वपूर्ण है कि 30% स्वस्थ महिलाएंगर्भ के 22-25 सप्ताह में ही गर्भाशय की धमनियों का विकास पूरा हो जाता है। इस संबंध में, 18-22 सप्ताह की अवधि के लिए रक्त प्रवाह का एक भी उल्लंघन भ्रूण के विकास के लिए गंभीर खतरा नहीं माना जाना चाहिए। गर्भाशय की धमनियों में मध्यम परिवर्तन के साथ, गर्भवती माँ की निगरानी की जाती है। डॉपलरोमेट्री का उपयोग करके रक्त प्रवाह की नियमित निगरानी की जाती है, और अल्ट्रासाउंड द्वारा भ्रूण की स्थिति का भी आकलन किया जाता है। ज्यादातर महिलाओं में, बिना अतिरिक्त चिकित्सकीय हस्तक्षेप के 22 सप्ताह के बाद रक्त प्रवाह सामान्य हो जाता है।
गंभीर रक्त प्रवाह विकारों के साथ-साथ हेमोस्टेसिस सिस्टम (हाइपरकोएग्यूलेशन शिफ्ट) में पैथोलॉजी की उपस्थिति में ऐसी रणनीति अस्वीकार्य है। इस मामले में, गर्भावस्था की अवधि और हेमोडायनामिक विकारों की गंभीरता को ध्यान में रखते हुए व्यक्तिगत चिकित्सा का चयन किया जाता है। हर 2-3 सप्ताह में रक्त प्रवाह की निगरानी की जाती है।
डॉपलर सुरक्षा
गर्भवती महिलाओं के लिए अल्ट्रासाउंड और डॉप्लरोमेट्री की सुरक्षा का सवाल विशेष रूप से तीव्र है। अपने बच्चे को नुकसान पहुँचाने के डर से, कुछ गर्भवती माताएँ इस तरह के एक महत्वपूर्ण अध्ययन से इंकार कर देती हैं, जिससे बच्चे को कम जोखिम नहीं होता है। क्या यह युक्ति उचित है?
फिलहाल इस मुद्दे पर कोई सहमति नहीं है। अधिकांश प्रसूति और स्त्री रोग विशेषज्ञ कहते हैं कि डॉप्लरोमेट्री एक महिला और उसके बच्चे के लिए अपेक्षाकृत सुरक्षित है। संभावित नुकसानगर्भावस्था के दूसरे छमाही में अल्ट्रासोनिक तरंगें संदिग्ध हैं, जबकि इस तरह के अध्ययन के लाभ बहुत अधिक हैं। इस संबंध में, विशेषज्ञ दृढ़ता से सलाह देते हैं कि सभी गर्भवती माताओं को निर्धारित गर्भावधि उम्र में स्क्रीनिंग अध्ययन से गुजरना पड़ता है।
निम्नलिखित स्थितियों में डॉपलरोमेट्री अनिवार्य है:
- प्राक्गर्भाक्षेपक;
- भ्रूण की वृद्धि मंदता (अल्ट्रासाउंड के अनुसार);
- गर्भावस्था का लम्बा होना;
- विकृति विज्ञान उल्बीय तरल पदार्थ(पॉलीहाइड्रमनिओस या ऑलिगोहाइड्रामनिओस);
- एकाधिक गर्भावस्था;
- आरएच संवेदीकरण;
- माँ की पुरानी बीमारियाँ हाइपरटोनिक रोग, किडनी पैथोलॉजी, ऑटोइम्यून रोग, मधुमेह मेलेटस और अन्य)।
यदि सबूत हैं, तो डॉक्टर गर्भावस्था के किसी भी चरण में अल्ट्रासाउंड और डॉप्लरोग्राफी लिख सकते हैं।
प्रक्रिया कैसे की जाती है?
अध्ययन के लिए विशेष तैयारी की आवश्यकता नहीं है। डॉपलरोमेट्री उसी डॉक्टर द्वारा की जाती है जो स्क्रीनिंग अल्ट्रासाउंड करता है। प्रक्रिया एक विशेष रूप से सुसज्जित कार्यालय में एक महिला की पीठ पर झूठ बोलने की स्थिति में होती है। अल्ट्रासोनिक तरंगों के चालन में सुधार के लिए पेट पर एक जेल लगाया जाता है। डॉक्टर पेट के ऊपर प्रोब चलाते हैं भावी माँ, गर्भाशय और गर्भनाल के जहाजों में रक्त प्रवाह की गति को मापना।
पूरी प्रक्रिया 10 मिनट से अधिक नहीं रहती है। देर से गर्भावस्था में, कई महिलाओं को अपनी पीठ पर इतना लंबा समय बिताना मुश्किल लगता है। अवर वेना कावा के संपीड़न से सांस की तकलीफ, हवा की कमी की भावना और तेजी से दिल की धड़कन होती है। इस मामले में, आप संक्षेप में अपनी तरफ मुड़ सकते हैं और फिर प्रारंभिक स्थिति में लौट सकते हैं।
डोप्लरोमेट्री की किस्में
रंग डॉपलर इमेजिंग
हाल ही में, प्रसूति अभ्यास में कलर डॉपलर मैपिंग (सीडीएम) का सक्रिय रूप से उपयोग किया गया है। यह डॉपलरोमेट्री की एक विशेष विधि है, जिसमें विभिन्न रक्त प्रवाह वेगों को प्रतिष्ठित किया जाता है अलग - अलग रंग. सीडीआई एक अधिक दृश्य विधि है जो आपको गर्भाशय और गर्भनाल की धमनियों में रक्त प्रवाह की स्थिति के बारे में विश्वसनीय जानकारी प्राप्त करने की अनुमति देती है।
CDI सक्रिय रूप से ट्रोफोब्लास्टिक रोग (दाढ़ तिल) के निदान के लिए प्रयोग किया जाता है। इस विकृति के साथ, एक सामान्य भ्रूण के बजाय एक ट्यूमर बनता है जो महिला के स्वास्थ्य और जीवन के लिए खतरनाक है। ट्रोफोब्लास्टिक रोग का एक घातक रूप एक महिला की मृत्यु का कारण बन सकता है। ट्यूमर को रक्त की अच्छी तरह से आपूर्ति की जाती है, और रंग डॉपलर अधिक से अधिक सटीक निदान की अनुमति देता है प्रारम्भिक चरणरोग विकास।
डॉपलर इकोकार्डियोग्राफी
डॉपलर इकोकार्डियोग्राफी एक ऐसी विधि है जो आपको भ्रूण के हृदय में रक्त के प्रवाह के स्तर का आकलन करने की अनुमति देती है। एक विशेष अल्ट्रासाउंड जांच का उपयोग करके गर्भावस्था के दौरान अध्ययन किया जाता है। कुछ गंभीर विकृतियों के निदान में विधि को सबसे आशाजनक माना जाता है।
डॉपलर इकोकार्डियोग्राफी के लिए संकेत:
- भ्रूण विकास मंदता सिंड्रोम;
- दिल के स्थान में विसंगतियाँ;
- दिल की विकृतियाँ;
- दिल ताल गड़बड़ी;
- गर्भनाल के जहाजों की विसंगतियाँ;
- फेफड़े, गुर्दे, पेट के अंगों की कुछ विकृतियाँ।
परिणामों की व्याख्या
डॉपलरोग्राफी करते समय, तीन संकेतकों का मूल्यांकन किया जाता है:
- गर्भाशय-रक्त प्रवाह;
- भ्रूण-अपरा रक्त प्रवाह;
- गर्भनाल के जहाजों में रक्त का प्रवाह।
गर्भाशय-रक्त प्रवाह दो गर्भाशय धमनियों (बाएं और दाएं) में निर्धारित होता है। गर्भाशय धमनियों के माध्यम से रक्त प्रवाह की दर प्लेसेंटा की व्यवहार्यता निर्धारित करती है और दिखाती है कि यह अंग अपने कार्यों से कितनी अच्छी तरह मुकाबला करता है। गर्भाशय के रक्त प्रवाह के उल्लंघन से प्रिक्लेम्प्शिया के विकास और भ्रूण की गिरावट हो सकती है।
भ्रूण-अपरा रक्त प्रवाह उस गति को दर्शाता है जिस पर रक्त भ्रूण में प्रवाहित होता है। इस विभाग में रक्त प्रवाह में कठिनाई के साथ, बच्चे को कम पोषक तत्व और ऑक्सीजन प्राप्त होता है। यह स्थिति विकास की ओर ले जाती है जीर्ण हाइपोक्सियाऔर भ्रूण विकास मंदता।
गर्भनाल के जहाजों में रक्त प्रवाह सीधे गर्भाशय और प्लेसेंटा में रक्त प्रवाह की गति पर निर्भर करता है। इन अंगों में मौजूदा विकारों के साथ, गर्भनाल की धमनियों और नसों के माध्यम से रक्त का संचलन भी प्रभावित होगा।
माँ-अपरा-भ्रूण प्रणाली में रक्त प्रवाह का आकलन करने के लिए, निम्नलिखित संकेतकों का उपयोग किया जाता है:
- प्रतिरोध सूचकांक (आईआर);
- सिस्टोलिक-डायस्टोलिक अनुपात (एसडीओ = एसडी);
- स्पंदन सूचकांक (पीआई)।
प्रतिरोध सूचकांक की गणना सूत्र द्वारा की जाती है:
आईआर \u003d (एस-डी) / एस।
C सिस्टोल में रक्त प्रवाह की अधिकतम दर है।
डी डायस्टोल में अधिकतम रक्त प्रवाह वेग है।
आईआर की गणना कई कार्डियक चक्रों में एक साथ की जाती है, जिसके बाद इसका औसत मान प्रदर्शित होता है।
स्पंदन सूचकांक की गणना सूत्र द्वारा की जाती है:
PI \u003d (S-D) / M, जहाँ M औसत रक्त प्रवाह वेग है।
सामान्य डॉपलर मान तालिका में प्रस्तुत किए गए हैं: 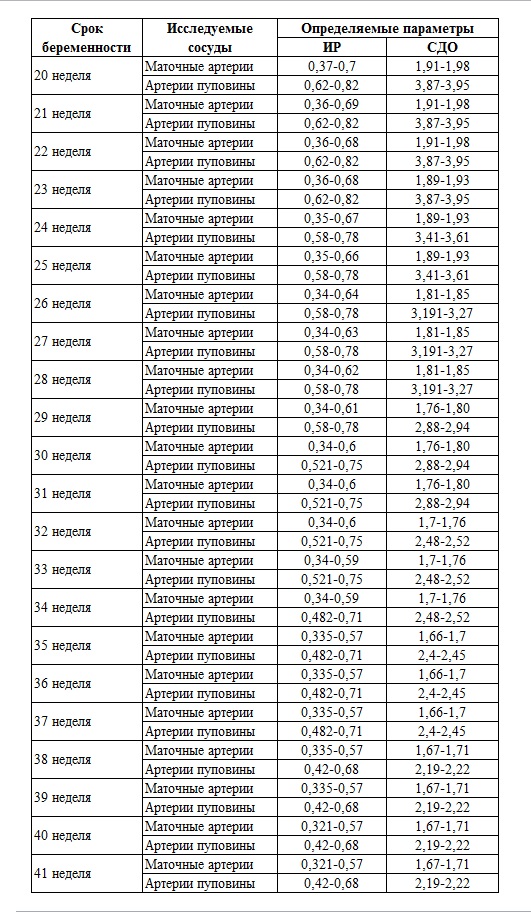
रक्त प्रवाह की दर अवधि पर निर्भर करती है वास्तविक गर्भावस्था. यदि गर्भकालीन आयु गलत तरीके से निर्धारित की गई थी, तो प्राप्त डेटा अविश्वसनीय हो सकता है। परिणामों की व्याख्या एक चिकित्सक द्वारा की जानी चाहिए।
डॉप्लरोमेट्री द्वारा उल्लंघन का पता चला
आम तौर पर, इस गर्भावस्था की अवधि के लिए गर्भाशय की धमनियों और गर्भनाल की वाहिकाओं में रक्त प्रवाह पर्याप्त होना चाहिए। प्रस्तावित मानदंडों से रक्त प्रवाह वेग के विचलन की डिग्री एक विशिष्ट अवधि में महिला और भ्रूण की स्थिति की गंभीरता का न्याय करना संभव बनाती है।
रक्त प्रवाह विकारों की तीन डिग्री हैं:
- IA डिग्री - भ्रूण-अपरा रक्त प्रवाह को बनाए रखते हुए गर्भाशय के रक्त प्रवाह का उल्लंघन।
- आईबी डिग्री - गर्भाशय-अपरा रक्त प्रवाह को बनाए रखते हुए भ्रूण-अपरा रक्त प्रवाह का उल्लंघन।
- द्वितीय डिग्री - गर्भाशय और भ्रूण के रक्त प्रवाह दोनों का एक साथ उल्लंघन।
- III डिग्री - रक्त प्रवाह का गंभीर उल्लंघन (शून्य या प्रतिगामी रक्त प्रवाह)।
डॉक्टर की आगे की रणनीति रक्त प्रवाह की गड़बड़ी की डिग्री पर निर्भर करेगी:
IA या IB डिग्री
गर्भवती मां को डॉक्टर की देखरेख में होना चाहिए। आमतौर पर अस्पताल में भर्ती होने की आवश्यकता नहीं होती है। हर 5-7 दिनों में, डोप्लरोमेट्री का उपयोग करके रक्त प्रवाह की निगरानी की जाती है। संकेतों के मुताबिक, भ्रूण की स्थिति का आकलन करने और संभावित विकास संबंधी देरी की पहचान करने के लिए अल्ट्रासाउंड किया जाता है। 32 सप्ताह के बाद की अवधि के लिए, भ्रूण की हृदय गतिविधि को निर्धारित करने और पता लगाने के लिए सीटीजी (कार्डियोटोकोग्राफी) किया जाता है शुरुआती संकेतहाइपोक्सिया।
गर्भाशय-अपरा या भ्रूण-अपरा रक्त प्रवाह का उल्लंघन अतिरिक्त परीक्षा का एक कारण है। यह विकृति अक्सर हेमोस्टेसिस सिस्टम में उल्लंघन के साथ होती है। बढ़े हुए रक्त के थक्के नाल, गर्भनाल और गर्भाशय के जहाजों में रक्त के प्रवाह में परिवर्तन को भड़काते हैं, जो अंततः भ्रूण के विकास में देरी की ओर जाता है। पहली डिग्री के बिगड़ा हुआ रक्त प्रवाह के मामले में, हेमोस्टैसोग्राम (विस्तारित कोगुलोग्राम) के लिए रक्त दान किया जाना चाहिए।
द्वितीय डिग्री
डिग्री II में, गर्भाशय और भ्रूण दोनों का रक्त प्रवाह प्रभावित होता है। इस मामले में उपचार एक अस्पताल में किया जाता है। बुनियादी चिकित्सा के रूप में, हेमोडायनामिक्स और नाल के कामकाज में सुधार करने वाली दवाओं का उपयोग किया जाता है। यदि हेमोस्टेसिस प्रणाली में उल्लंघन का पता चला है, तो उपचार में रक्त पतले जोड़े जाते हैं।
रक्त प्रवाह की स्थिति की निगरानी हर 2 दिनों में की जाती है। महिला और बच्चे की संतोषजनक स्थिति के साथ, गर्भावस्था का विस्तार संभव है। यदि गंभीर भ्रूण हाइपोक्सिया के संकेत हैं, तो एक आपातकालीन डिलीवरी की जाती है। द्वितीय डिग्री के रक्त प्रवाह में गड़बड़ी के साथ, स्वतंत्र प्रसव हमेशा संभव नहीं होता है। कई मामलों में, यह है सी-धाराएक छोटी प्रीऑपरेटिव तैयारी के बाद।
तृतीय डिग्री
रक्त प्रवाह की गड़बड़ी की III डिग्री पर, गर्भावस्था की उम्र की परवाह किए बिना, प्रारंभिक प्रसव आमतौर पर किया जाता है। रूढ़िवादी चिकित्साऐसी स्थिति में व्यावहारिक रूप से अर्थहीन है। निरंतर अल्ट्रासाउंड निगरानी और दवाओं के साथ भ्रूण के समर्थन के साथ गर्भावस्था का विस्तार केवल एक अस्पताल में संभव है। ज्यादातर मामलों में, ऐसी गर्भावस्था समय से पहले जन्म में समाप्त हो जाती है।
माँ-अपरा-भ्रूण प्रणाली में रक्त प्रवाह का कोई भी उल्लंघन एक विशेषज्ञ द्वारा अतिरिक्त परीक्षा और उपचार का एक कारण है। समय पर चिकित्सा के साथ, गर्भावस्था को नियत तारीख तक और स्वस्थ पूर्णकालिक बच्चे के जन्म तक बनाए रखना संभव है।
गर्भावस्था के दौरान भ्रूण डॉप्लरोमेट्री की कुछ बारीकियां
भ्रूण डोप्लरोमेट्री क्या है - यह अल्ट्रासाउंड डायग्नोस्टिक्स की एक उप-प्रजाति है, जो आपको बच्चे, गर्भाशय और प्लेसेंटा के जहाजों में रक्त प्रवाह की विशेषताओं का मूल्यांकन करने की अनुमति देती है। इस अध्ययन के आधार पर डॉक्टर यह अंदाजा लगा सकते हैं कि बच्चा ऑक्सीजन की कमी से पीड़ित है या नहीं। यह इस तथ्य को भी स्थापित करता है कि संवहनी विकृति किस स्तर पर हुई (गर्भाशय, नाल या गर्भनाल में)।
नाल के अंतिम गठन (बाद में 18 सप्ताह) के बाद ऐसा निदान किया जाता है। वे इसे संकेतों के अनुसार करते हैं।
रोगी के लिए संवेदनाओं के अनुसार, यह मानक अल्ट्रासाउंड डायग्नोस्टिक्स से अलग नहीं है।
गर्भवती महिलाओं को डॉप्लरोमेट्री की आवश्यकता कब होती है
यह परीक्षा एक "अनिवार्य" अल्ट्रासाउंड के साथ, नियोजित एक के रूप में गर्भावस्था के दौरान 1-2 बार की जा सकती है। यदि निम्नलिखित मामले होते हैं, तो भ्रूण डॉप्लर जल्द से जल्द किया जाना चाहिए:
- गर्भवती माँ की आयु 35 वर्ष से अधिक या 20 वर्ष से कम है।
- निचला पानी।
- पॉलीहाइड्रमनिओस।
- गर्भनाल के लूप गर्दन के चारों ओर लपेटे जाते हैं या इससे दूर नहीं होते हैं (अल्ट्रासाउंड के अनुसार)।
- बच्चा विकास में पिछड़ जाता है।
- माँ गंभीर पुरानी बीमारियों से पीड़ित है: मधुमेह मेलेटस, थायरॉयडिटिस, ल्यूपस, वास्कुलिटिस, उच्च रक्तचाप।
- पिछली गर्भावस्था का एक बुरा "अंत" था: गर्भपात, दोष वाले बच्चे का जन्म, अंतर्गर्भाशयी बच्चे की मृत्यु।
- आंतरिक अंग की विकृति के संदेह के साथ।
- पर एकाधिक गर्भावस्थाखासकर जब बच्चे आकार में बहुत भिन्न होते हैं।
- अगर मां के पास है नकारात्मक आरएच कारकऔर रक्त में आरएच एंटीबॉडी होते हैं।
- असंतोषजनक सीटीजी मापदंडों के साथ।
- गर्भवती महिला के पेट में चोट लगने के बाद भी डॉपलरोमेट्री की जाती है।
अध्ययन की तैयारी
भ्रूण के डॉपलर अल्ट्रासाउंड को तैयारी की आवश्यकता नहीं होती है. एक गर्भवती महिला बस अल्ट्रासाउंड रूम में आती है, अधिमानतः खाने के कुछ घंटों बाद।
परीक्षा से पहले उसे अपना मूत्राशय भरने या किसी विशिष्ट आहार का पालन करने की आवश्यकता नहीं है।
डॉपलर कैसे किया जाता है
आपको अपनी पीठ या बाईं ओर सोफे पर लेटने की जरूरत है, उरोस्थि से प्यूबिस तक परीक्षा के लिए अपना पेट खोलना।
पेट पर एक विशेष जेल की एक बूंद लगाई जाती है, जिसके साथ अल्ट्रासोनिक सेंसर चलेगा।
स्क्रीन पर एक रंगीन चित्र प्रदर्शित किया जाएगा, जिसमें लाल रंग के विभिन्न शेड सेंसर की ओर निर्देशित रक्त प्रवाह को प्रदर्शित करेंगे, और नीले रंग के विभिन्न शेड सेंसर से दूर निर्देशित रक्त की गति का प्रतिनिधित्व करेंगे।
इस मामले में, अधिक तीव्र रंग उच्च रक्त प्रवाह वेग का संकेत देगा।
अध्ययन डेटा विश्लेषण
डॉपलर अल्ट्रासाउंड परिणामों का मूल्यांकन एक प्रसूति विशेषज्ञ द्वारा किया जाता है जो महिला की गर्भावस्था को देखता है। यह कई संकेतकों के आधार पर किया जाता है:
- प्रतिरोधी सूचकांक (आरआई): सिस्टोलिक और न्यूनतम (डायस्टोलिक) रक्त प्रवाह वेगों और इसके अधिकतम मूल्य के बीच अंतर का अनुपात
- स्पंदन सूचकांक (पीआई): किसी दिए गए पोत में रक्त प्रवाह के अधिकतम और डायस्टोलिक वेगों के बीच अंतर का अनुपात वेग के औसत मूल्य के लिए
- सिस्टोल और डायस्टोल (एसडीओ - सिस्टोलिक-डायस्टोलिक अनुपात) में पोत के माध्यम से रक्त प्रवाह वेग का अनुपात।
इन संकेतकों में से प्रत्येक का मूल्यांकन प्रत्येक प्रकार की धमनी के लिए किया जाता है। तो, डॉपलर के साथ भ्रूण के अल्ट्रासाउंड को गर्भनाल, गर्भाशय की धमनियों के साथ-साथ भ्रूण के कैरोटिड और सेरेब्रल धमनियों, इसकी महाधमनी में रक्त के प्रवाह का आकलन करने के लिए डिज़ाइन किया गया है। सामान्य संख्याओं के साथ प्राप्त संख्याओं की तुलना के आधार पर, यह निष्कर्ष निकाला जाता है कि बच्चा ऑक्सीजन की कमी से पीड़ित है या नहीं।
मानदंडों और संकेतकों की तालिका
भ्रूण डॉपलरोमेट्री के मानदंड इस प्रकार हैं।
1. गर्भाशय की धमनियों में LMS: 20वें सप्ताह से गर्भावस्था के अंत तक लगभग 2.0 होना चाहिए।
2. गर्भनाल धमनी में एलएमएस, आईआर और पीआई गर्भावस्था के पूरे दूसरे छमाही के दौरान धीरे-धीरे कम हो जाते हैं। इस पोत में रक्त प्रवाह का डायस्टोलिक घटक 14 सप्ताह तक नहीं हो सकता है। 10-13 सप्ताह में "रिवर्स" या "रिवर्स" के रूप में रक्त प्रवाह की ऐसी विशेषता उपस्थिति को इंगित करती है क्रोमोसोमल असामान्यताएंविकासशील बच्चा।
नाभि धमनी का आईआर
3. गर्भावस्था के दूसरे भाग में, शिशु के महाधमनी के लिए समान संकेतकों का मूल्यांकन करना भी महत्वपूर्ण है। तो, इसमें LMS को सामान्य माना जाता है:
आईआर एक ही समय में - महाधमनी में लगभग 0.75।
4. गर्भावस्था की अवधि के आधार पर मध्य मस्तिष्क धमनी में एलएमएस भी घटता है: यदि 23-26 सप्ताह में यह लगभग 0.9 है, तो गर्भावस्था के अंत में यह 0.66-0.8 होना चाहिए।
अंतिम तिमाही के लिए मानदंड
तीसरी तिमाही में भ्रूण की डॉपलरोमेट्री को निम्नलिखित संकेतकों द्वारा दर्शाया गया है:
1. सप्ताह तक गर्भाशय की धमनियों में आईआर:
2. गर्भनाल धमनियों में आईआर (अवधि के आधार पर):
3. गर्भाशय की धमनियों में पीआई: औसतन 0.4-0.64।
4. महाधमनी पोत में आईआर: औसत 0.75। एलएमएस एक ही स्थान पर: लगभग 5।
5. एलएमएस इन मध्य धमनीमस्तिष्क: 4.4 या अधिक। आईआर एक ही स्थान पर: 0.76।
6. कैरोटिड धमनी में आईआर: 29-31 सप्ताह: 0.74-0.86; 40वें के करीब: 0.65-0.8।
कैसे समझें कि भ्रूण हाइपोक्सिया कितना स्पष्ट है
- इस प्रकार, गर्भाशय की धमनियों में एलएमएस और आईआर में वृद्धि से पता चलता है विकासशील बच्चाऑक्सीजन की कमी है, जिसके परिणामस्वरूप इसके विकास में देरी हो सकती है।
- गर्भनाल धमनी के लिए समान संकेतकों में वृद्धि पहले से ही भ्रूण-अपरा अपर्याप्तता की बात करती है, अर्थात, संवहनी विकृति के कारण बच्चा पहले से ही पीड़ित है। वाहिकाओं के डॉपलरोमेट्री की ऐसी तस्वीर भी प्रीक्लेम्पसिया का संकेत देती है। और अगर एक भ्रूण की गर्भनाल में आईआर और एलएमएस दूसरे की तुलना में अधिक है, तो यह इंगित करता है कि यह बच्चा पीड़ित है (यदि सभी भ्रूणों की संख्या समान है, लेकिन कोई कम है, तो यह एक आधान सिंड्रोम है)।
- महाधमनी में एलएमएस और आईआर की संख्या, जो मानक से अधिक है, इंगित करती है कि बच्चा अच्छा महसूस नहीं कर रहा है, उसे मदद की ज़रूरत है। यह गर्भावस्था के अतिदेय और आरएच कारक पर संघर्ष के साथ और साथ भी देखा जा सकता है मधुमेहमाँ पर।
- कैरोटीड और सेरेब्रल धमनियों जैसे भ्रूण वाहिकाओं के डोप्लरोमेट्री के साथ आईआर और एलएमएस में कमी (वृद्धि नहीं) इंगित करती है कि यह भ्रूण की एक अत्यंत गंभीर स्थिति है। यह चित्र बताता है कि जीवन को बनाए रखने के लिए केवल सबसे महत्वपूर्ण अंगों को ही रक्त की आपूर्ति की जाती है। यदि कोई कार्रवाई नहीं की जाती है (आमतौर पर समय से पहले प्रसव), तो बच्चा मर जाएगा।